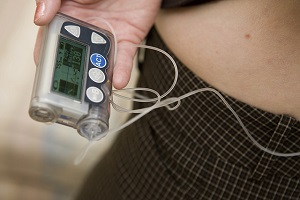
Инсулиновая помпа это небольшое электронное устройство размером с мобильный телефон, которое можно с легкостью носить на поясе, в кармане или даже прицепив к бюстгальтеру, что делает его практически незаметным снаружи, проводя при этом дискретную терапию.
Помпа обеспечивает правильное подражание работе поджелудочной железы: благодаря постоянному подкожному введению инсулина, вводя точные дозы быстродействующего инсулина в течение 24 часов, она отвечает потребностям вашего организма, одновременно ликвидируя необходимость выполнения частых инъекций.
Базальный тип введения – запрограммированная доза инсулина, состоящая из малого количества гормона, поступающего постоянно. Это подражает базальной выработке инсулина поджелудочной железой в правильно функционирующем организме (не во время еды).
Болюсный тип – дополнительная доза инсулина может поставляться «по требованию» в зависимости от количества еды, которое вы намерены съесть, или в целях снижения высокой концентрации сахара в крови.
В инсулиновых помпах есть калькулятор, благодаря которому можно рассчитать размер болюсной дозы на основе заранее введенных вашим врачом настроек и ваших индивидуальных потребностей.
В чем плюсы инсулиновой помпы?
Инсулиновые помпы маленькие, портативные устройства, которые вводят быстродействующий инсулин в течение 24 часов в день. Инсулиновые помпы имеют примерно такой размер, как мобильный телефон или МР3 плеер, и вводят инсулин через тонкую трубочку и иглу (Инфузионная система), находящуюся под Вашей кожей. Количество вводимого инсулина пользователь может менять.
Когда Вы едите, Вы используете кнопки на помпе, чтобы ввести больше инсулина. Это называется «болюс». Вы можете определить размер болюса, пользуясь вычислениями, основанными на количестве углеводов, которые вы потребляете.
При использовании инсулиновой помпы вы по-прежнему должны мониторировать уровни глюкозы в течение дня. Вы устанавливаете дозы инсулина и вносите поправки в размер дозы на основании приема пищи и программы физических упражнений.
Помповая инсулинотерапия может помочь Вам контролировать диабет. Помповая инсулинотерапия также помогает Вам обходиться без инъекций. Так как инсулиновые помпы портативны, они легче войдут в Ваш образ жизни.
Люди любого возраста, с диабетом 1 и 2 типа, находят преимущества в использовании инсулиновой помпы.
Преимущества и риски
Помповая инсулинотерапия улучшила состояние здоровья и качество жизни тысяч пациентов с диабетом 1 и 2 типа.
Если у Вас диабет, Вы знаете, что Ваша основная задача – поддерживать уровень глюкозы крови (или сахар крови) на нужном уровне. Инсулиновые помпы позволяют немедленно корректировать уровень глюкозы в крови. Это означает лучший контроль уровней глюкозы в крови. А лучший контроль может означать улучшение состояния здоровья.
Вам также нужно будет знать, что если у Вашей инфузионной системы кончился срок действия, и Вы не получали инсулин в течение нескольких часов, у Вас могут возникнуть осложнения, угрожающие жизни. Важно поговорить с лечащим врачом и научиться пользоваться инсулиновой помпой до того, как вы начнете самостоятельно использовать устройство.
Источник: http://www.medtronic.ru/your-health/diabetes/device/insulin-pump/benefits-risks/index.htm
Постоянная подкожная инфузия инсулина (инсулиновая помпа) в вопросах и ответах
Инсулиновая помпа – это небольшое устройство, предназначенное для непрерывного введения инсулина в подкожную клетчатку при лечении сахарного диабета. Помпа заменяет введение инсулина с помощью шприц-ручек, является более физиологичным (точнее имитирует секрецию поджелудочной железы) и безопасным методом.
Существует возможность остановки помпы и прекращения подачи инсулина при необходимости, чего нельзя сделать после введения инсулина шприц-ручками.
Как работает?
В инсулиновой помпе находится поршень, который с определенной, запрограммированной пользователем, скоростью давит на дно резервуара, заполненного инсулином (как шприц). От резервуара идет тоненькая гибкая трубочка (катетер), которая соединяется с пластиковой иголочкой (канюлей), установленной с помощью специального устройства в подкожно-жировую клетчатку живота.
Какие бывают?
 |
В России представлены помпы фирм Accu-Chek (Roche), Medtronic, в интернет-магазинах доступна помпа DANA Diabecarе (обслуживание только через интернет-магазины, нет представительства в России). |
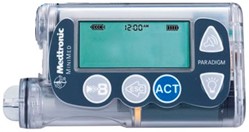 |
Самая простая инсулиновая помпа – Medtronic Paradigm MMT 715, имеет русскоязычное меню, функцию помощника болюса. |
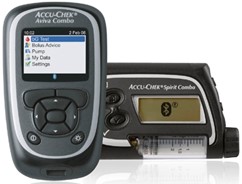 |
Accu-Chek Combo – помимо помпы имеется пульт-глюкометр, позволяющий дистанционно осуществлять расчет болюса, измерение сахара крови и отдавать команду помпе на введение инсулина. Очень удобно для тех, кому не хочется афишировать наличие сахарного диабета. |
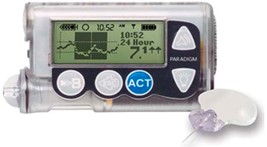 |
Medtronic Pаrаdigm MMT 722 – кроме возможностей ММТ 715 имеет функцию постоянного мониторирования глюкозы крови в режиме реального времени (CGMS). Данные можно просматривать на экране помпы и скачивать в компьютер с помощью специальной программы. |
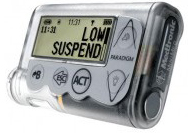 |
Medtronic Paradigm Veo MMT 754 – имеет все функции ММТ 722, является единственной помпой, которая может прекращать введение инсулина, если при постоянном мониторировании глюкозы выявлен низких сахар крови. |
Какие расходные материалы нужны для помпы?
Для всех видов инсулиновых помп основными расходными материалами являются:
 |
Резервуар для перекачивания инсулина (из картриджа, флакона, шприц-ручки), который вставляется в саму помпу. |
 |
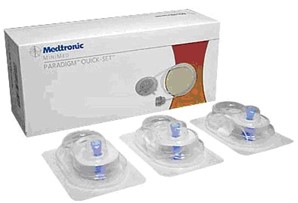
Пластиковая канюля (иголка, которая вводится подкожно специальным устройством), имеет длину 6 – 9 – 10 мм (в зависимости от производителя). |
 |
Катетер – трубочка, соединяющая иголку с резервуаром, в помпах Medtronic наиболее распространен инфузионный набор – канюля сразу соединенная с катетером. |
 |
Сенсор для измерения сахара крови (для помп с функцией мониторирования глюкозы (CGMS). |
Кому показана инсулинотерапия посредством помпы?
- при лабильном течении сахарного диабета, с наличием частых гипогликемических состояний,
- синдром «утренней зари»,
- при планировании беременности и во время нее,
- детям и подросткам,
- лицам, ведущим активный образ жизни, спортсменам,
- при высокой чувствительности к инсулину (очень малые суточные дозы инсулина),
- наличие осложнений сахарного диабета и их профилактика,
- тяжелые осложнения сахарного диабета (гастропарез, нарушение распознавания гипогликемии),
- улучшение качества жизни, необходимость скрывать наличие сахарного диабета.
Есть ли противопоказания к установке?
Да, есть. Это выраженное снижение зрения (слепота), невозможность проведения самоконтроля (измерения сахара крови не менее 4-х раз в день), нежелание учитывать хлебные единицы, интеллектуальное снижение. Также является противопоказанием наличие воспалительных/аллергических заболеваний кожи живота и других мест введения инфузионного набора.
Минусы помповой инсулинотерапии
Основным недостатком является высокая стоимость обслуживания помпы (6-7 тысяч рублей в месяц, при проведении мониторирования СGMS еще дороже на 10-15 тысяч). Также возможно инфицирование катетера, развитие кетоацидоза (в связи с отсутствием депо инсулина).
Что такое помощник болюса?
Для более точного расчета дозы инсулина на прием пищи и/или на высокий сахар крови существует помощник болюса. Основные параметры, которые он учитывает:
- сахар крови в настоящий момент (для расчета коррекционного болюса, исходя из целевых значений),
- количество съеденных углеводов,
- углеводный коэффициент в настоящее время (количество инсулина, необходимое для усвоения 1 ХЕ),
- чувствительность к инсулину (на сколько 1 ед инсулина снижает сахар крови),
- активный инсулин (сколько еще осталось действующего инсулина после предыдущего болюсного введения).
В помпе Акку-Чек Комбо учитывается еще и состояние здоровья (стресс, болезнь, предменструальный синдром), предстоящая физическая нагрузка.
Какие бывают болюсы?
Существуют три основных типа болюсов: нормальный, растянутый, болюс двойной волны. Нормальный болюс – разовое введение всей, необходимой дозы инсулина. Растянутый болюс – когда доза инсулина вводится не сразу, а за определенное время (например, 5 единиц инсулина вводится в течение 30 минут), используется при употреблении большого количества жиров, клетчатки, замедляющих всасывание пищи, для более физиологичного усвоения.
Болюс двойной волны – часть дозы вводится сразу, остальное «растягивается» на определенное время (например, болюс 10 единиц, из них 5 единиц вводится сразу, остальные 5 «растягиваются» на час). Чаще всего используется при длительном застолье.
Что такое базальный режим?
Постоянное введение инсулина, заменяющее инъекции продленного инсулина (лантуса, хумулина НПХ и пр.). При базальном введении программируется скорость введения определенного количества инсулина в час (например, 0,5 ед в час). Шаг дозы в помпах разных компаний варьирует (от 0,01 до 0,05 ед/ч).
Это дает возможность подобрать индивидуальный темп подачи инсулина, уменьшить количество инсулина в ночные часы, значительно увеличить дозу в утренние часы при наличии синдрома «утренней зари», чего невозможно сделать только введением продленного инсулина. Например, базальная доза в ночное время 1 ед/час, а в часы с 6 до 8 утра дозу можно увеличить до 2 ед/час, затем на дневное время уменьшить дозу до 1,5 ед/час.
Что такое временная базальная скорость?
Иногда случаются события, уменьшающие или увеличивающие потребность в инсулине, например, предстоящая физическая нагрузка (тренировка), или ситуация, сопровождающаяся сильными эмоциональными пееживаниями. Временная базальная скорость позволяет увеличить/уменьшить базальную дозу на определенное количество % (или единиц) на определенное время (часы, минуты).
Где можно установить инсулиновую помпу?
Установить инсулиновую помпу можно в различных медицинских учреждениях, в том числе и в нашей клинике. Во время госпитализации в терапевтическое отделение будет бесплатно установлена помпа по желанию пациента (ММТ 722, Акку-Чек Комбо), подобрана базальная доза инсулина, настроен помощник болюса, проведено обучение пациента по самостоятельному обслуживанию помпы, смене расходных материалов.
Каким инсулином заправляют помпу?
В помпах используются ультракороткие аналоги инсулина (новорапид, хумалог), иногда – инсулин апидра.
Надо ли использовать шприц-ручки при ношении помпы?
Шприц-ручка с коротким инсулином всегда должна быть доступна (как «скорая помощь») из-за возможности непредвиденных ситуаций – села батарейка в помпе, закупорилась канюля, произошла поломка помпы. При нормальном функционировании помпа заменяет введение инсулина шприц-ручками полностью.
Как часто меняют расходные материалы?
Канюля служит 3-4 дня, затем из-за своего маленького диаметра закупоривается, инсулин перестает поступать в нужном количестве. Резервуар и катетер могут использоваться 7-10 дней. Инфузионный набор (игла+катетер) меняют также через 3-4 дня, по мере закупорки канюли.
Можно ли принимать душ с помпой?
Сама инсулиновая помпа боится воды, и при намокании испортится. Но введенная иголочка сопровождается пластиковой крышкой, для принятия душа нужно остановить помпу, снять ее, иголочку закрыть специальной крышкой (образуется водонепроницаемое соединение) и можно принимать душ.
Что делать, если сахар крови стал высоким и не снижается?
В первую очередь нужно исключить перегиб или закупорку канюли, наличие пузырей воздуха в катетере, выяснить, не закончился инсулин в резервуаре. При наличии пузырей выполнить промывку катетера, сменить иголку по необходимости, заменить резервуар. Если эти меры не привели к снижению сахара крови, необходимо обратиться к врачу (коррекция дозы, исключение скрытых гипогликемических состояний).
Планируется застолье, как изменить настройки?
Базовые настройки изменять не нужно. Выберите растянутый болюс или болюс двойной волны исходя из длительности застолья и количества съеденных углеводов.
Резко снижается сахар во время занятий спортом, что делать?
Используйте временную базальную скорость на время тренировки.
Повышается (снижается) потребность в инсулине перед менструацией, что делать?
Обычно предменструальный синдром длится несколько дней. Наиболее рационально создать второй базальный профиль (где уменьшить или увеличить почасовую базальную дозу) и использовать его по мере необходимости. Если эти изменения кратковременны, можно использовать временную базальную скорость.
В помпе Акку-Чек Комбо можно также использовать «Состояние здоровья – предменструальный синдром» для уменьшения или увеличения болюсной дозы инсулина.
Источник: http://niikelsoramn.ru/dlja-pacientov/insulinovaja-pompa/
Плюсы и минусы помповой инсулинотерапии
Инсулиновая помпа — это устройство, которое вводит инсулин в организм на протяжении всего дня, примерно так, как это делает поджелудочная железа в норме. Носить помпу можно в кармане, пристёгнутой к ремню или спрятанной под одежду. Тонкая длинная трубочка соединяет помпу с ещё более тонкой трубочкой (которая называется канюлей), установленной в подкожной жировой клетчатке.
Для чего нужна инсулиновая помпа?
Инсулиновая помпа — это средство доставки в организм инсулина. Это устройство создано для того, чтобы инсулин в организм поступал так же, как это происходит у людей без диабета. В норме инсулин поступает в кровь из поджелудочной железы в двух режимах:
- когда человек не ест, каждые 3–5 минут выбрасывается очень маленькая доза инсулина для того, чтобы содержащаяся в крови глюкоза могла проникнуть в ткани и, превратившись там в воду и углекислый газ, насытить их энергией; этот режим принято называть фоновой (базальной) секрецией инсулина;
- во время еды из поджелудочной железы в кровь поступает большое количество инсулина, чтобы распределить по тканям те углеводы, которые человек принял с пищей; эти залповые выбросы больших доз инсулина называются болюсами.
Причём в обоих случаях количество инсулина точно соответствует количеству углеводов, которое необходимо распределить по тканям. Инсулиновая помпа, как и поджелудочная железа, вводит в организм один тип инсулина (чаще используют аналоги человеческого инсулина ультракороткого действия) в тех же двух режимах — базальном и болюсном.
Каковы преимущества введения инсулина с помощью помпы?
- Инсулиновая помпа в каждый момент времени самостоятельно вводит строго определённую дозу инсулина (фоновая скорость введения инсулина — базальный режим), а по мере надобности вводит дополнительные дозы (болюсы), необходимые для усвоения углеводов пищи.
- В помповой инсулинотерапии применяется инсулин короткого или ультракороткого действия. При лечении СД с помощью многократных инъекций применяют, в том числе, и инсулин длительного действия. При этом степень его усвоения организмом может различаться от дня ко дню; эта разница может достигать 52%. В таком случае содержание глюкозы в крови может варьировать изо дня в день, несмотря на одинаковую дозу вводимого инсулина. Именно поэтому многие больные не могут удерживать свою гликемию в диапазоне целевых значений. Используемый в помпе инсулин короткого или ультракороткого действия усваивается организмом одинаково изо дня в день (разница в эффекте не превышает 3%). Использование инсулина ультракороткого действия позволяет сделать концентрацию глюкозы в крови более предсказуемой.
- С помощью помпы инсулин подаётся в микро-каплях, что обеспечивает точность и непрерывность введения, а также позволяет легко изменять количество находящегося в организме инсулина. При повышении или понижении потребности в инсулине инсулиновая помпа позволяет быстро изменить скорость подачи инсулина и поддержать «ровную» гликемию в любой жизненной ситуации. При лечении многократными инъекциями поддерживать стабильную концентрацию глюкозы в крови, например, во время повышенной или резко сниженной физической активности, более проблематично.
- Многие современные помпы оснащены специальными программами, помогающими рассчитать дозу инсулина на еду или на снижение концентрации глюкозы при гипергликемии. Использование таких программ значительно упрощает расчёты доз инсулина перед приёмами пищи. При этом точность дозирования инсулина помпой в 10 раз выше, чем при использовании шприц-ручек (0,1 ЕД). Такие программы учитывают индивидуальную потребность в инсулине на еду и чувствительность к нему в разное время суток.
- Некоторые помпы совмещены с устройствами для непрерывного измерения концентрации глюкозы в межклеточной жидкости подкожной жировой клетчатки. Эта функция позволяет в постоянном режиме контролировать гликемию и, своевременно предпринимая действия, предотвращать наступление гипер- и гипогликемических состояний, а не бороться с ними уже после появления симптомов.
В итоге, при правильном использовании инсулиновой помпы гликемия становится более предсказуемой. Это значит, что у пользователя помпы появляется возможность лучше управлять диабетом и тратить на это меньше времени и сил.
Какие недостатки?
Необходимо помнить, что инсулиновая помпа — это далеко не поджелудочная железа, а лишь более технологичное средство введения инсулина, чем шприц-ручка.
- Пациентам необходимо менять место установки инфузионной системы (то место, где трубочка входит под кожу) каждые 3 дня. Процедура установки инфузионной системы очень проста и похожа на обычную инъекцию инсулина.
- Пользователю помпы необходимо определять содержание глюкозы в крови минимум 4 раза в день. Это обязательное условие для всех пользователей инсулиновых помп. При меньшем количестве определений гликемии в течение суток ношение помпы может быть потенциально опасным.
- Помпа — лишь инструмент для достижения поставленных целей! И этим инструментом нужно уметь управлять. К сожалению, пока инсулиновые помпы не могут избавить пациентов от необходимости думать о диабете, считать углеводы пищи или планировать (хотя бы на час вперёд) физическую нагрузку. И всё же при её правильном использовании контролировать диабет и добиваться поставленных целей становится значительно проще.
Распространённость помповой инсулинотерапии
Помповая инсулинотерапия — доказано эффективный метод лечения сахарного диабета как 1-го, так и 2-го типа. В мире это метод лечения применяется уже довольно широко: до 80% детей с сахарным диабетом 1 типа в США и около 70% в Европе для введения инсулина используют инсулиновую помпу.
В России количество пользователей помп прогрессивно увеличивается: так в 2006–2007 году общее количество пациентов не превышало 1000 человек, в 2008 году ~1500 человек, в 2009 году — ~3500 человек, в 2010 году — >6500 человек.
Эффективность помповой инсулинотерапии по сравнению с режимом многократных инъекций подтверждена в больших проспективных клинических исследованиях, в том числе у детей. В исследованиях показано, что режим непрерывного подкожного введения инсулина не только улучшает степень компенсации углеводного обмена (снижение HbA1c) — при использовании инсулиновой помпы значительно уменьшается частота тяжёлых гипогликемий (до 70% у некоторых пациентов), значительно улучшаются показатели качества жизни.
Инсулиновая помпа позволяет успешно справится с такими особенностями течения сахарного диабета как синдром Сомоджи (феномен «утренней зари») и др.
Особенности устройства и работы
Современная инсулиновая помпа представляет собой компактное лёгкое устройство размером с пейджер. Инсулин вводится в тело человека через систему гибких трубочек (катетер, заканчивающийся канюлей), соединяющую расположенный в корпусе прибора резервуар с подкожной жировой клетчаткой.
Все инсулиновые помпы вводят инсулин, как и поджелудочная железа людей без диабета, в двух режимах: болюсном и базальном. Базальный режим введения инсулина имитирует фоновую секрецию инсулина поджелудочной железой, болюсный — прандиальную (пищевую).
Как известно, в состоянии голода из поджелудочной железы каждые 3–5 мин в кровь высвобождается небольшая доза инсулина, необходимая для того, чтобы распределить по тканям выделяющуюся из печени глюкозу. Причём в разное время суток инсулин выделяется поджелудочной железой с разной скоростью, что во многом зависит от высвобождения других гормонов организма (контринсулярных гормонов), уровня стресса, физической активности и т.д.
Современная помпа позволяет запрограммировать профиль введения инсулина в базальном режиме — в какое время суток с какой скоростью вводить инсулин. При этом через каждые пол часа скорость введения инсулина может быть разной, например с 12:00 до 12:30 помпа может вводить инсулин со скоростью 0,80 ЕД/ч, а с 12:30 до 13:00 — со скоростью 1,10 ЕД/час и так далее.
Главной отличительной особенностью помповой инсулинотерапии от режима многократных инъекций с помощью шприц-ручек следует считать особенности действия именно базального инсулина. При использовании шприц-ручек для инсулинотерапии в режиме многократных инъекций фоновая секреция инсулина имитируется введением 1–2 раза в сутки инсулина продлённого действия (инсулин НПХ, Лантус или Левемир).
Более того, находясь под кожей, инсулин частично разрушается местными тканевыми ферментами. На параметры всасывания инсулина влияет и место и глубина введения, физическая активность, особенности кровотока в месте введения, наличие местной липодистрофии (участков уплотнения жировой клетчатки), курение, приём сосудосуживающих или сосудорасширяющих препаратов и др.
Всё это создаёт вариабельность действия инсулина, которая достигает 52% в отношении инсулина продлённого действия. Инсулиновая помпа вводит только один вид инсулина (короткого или ультракороткого действия) в очень маленьких дозах (благодаря чему введённый инсулин практически моментально всасывается).
Это позволяет снизить вариабельность действия инсулина до 3%. Таким образом эффект от введения инсулина с помощью помпы более предсказуем, чем при использовании шприц-ручек. Этим преимуществом обладают все современные инсулиновые помпы.
К другим отличиям помповой инсулинотерапии можно отнести следующие:
- Маленький шаг и высокая точность дозирования. Шаг набора болюсной дозы инсулина у большинства помп составляет 0,1 ЕД (в противовес 1,0 ЕД в большинстве шприц-ручек). Скорость подачи инсулина в базальном режиме можно изменить на 0,025–0,100 ЕД в час!
- Снижение количества проколов кожи. Инфузионную систему для подачи инсулина пациенты меняют 1 раз в 3 дня, таким образом они уменьшают количество проколов кожи минимум в 15 раз. При отсутствии необходимости делать дополнительные инъекции повышается степень свободы пациента в отношении режима питания и образа жизни в целом.
- Помощь в расчётах доз инсулина на еду и на коррекцию гипергликемии. Многие помпы снабжены специальными программами, которые, учитывая индивидуальные параметры пациента (углеводный коэффициент и чувствительность к инсулину в разное время суток, целевая гликемия, время действия инсулина и др.), помогают рассчитать необходимую дозу болюса инсулина, исходя из результатов самоконтроля гликемии и количества углеводов в планируемом приёме пищи.
- Особые виды болюсов. С помощью помпы можно растянуть введение болюсной дозы инсулина во времени. Это целесообразно делать при пиёме пищи, содержащей очень медленно всасывающиеся углеводы или при длительном (в течение нескольких часов) приёме пищи. Для пищи, содержащей углеводы с разной скоростью всасывания помпа позволяет ввести часть болюсной дозы быстро, а введение другой части той же дозы — растянуть во времени.
- Непрерывное мониторирование гликемии в режиме реального времени. Устройство для CGM-RT может быть встроено в инсулиновую помпу или просто быть совместимым с ней. При этом данные мониторирования не только отображаются на приборе — помпа предупреждает пользователя о том, что содержание глюкозы в крови вышло из диапазона желаемых значений. Таким образом, пациент получает возможность реагировать на изменения гликемии прежде, чем разовьётся серьёзная гипер- или гипогликемия. В самых последних моделях реализована возможность самостоятельного реагирования помпы на изменения гликемии (помпа временно отключает подачу инсулина при гипогликемии).
- Хранение, передача на ПК, обработка и анализ данных. В большинстве помп данные за последние 1–6 мес сохраняются в специальном журнале. Такой журнал (при правильном обращении с помпой) содержит подробные сведения обо всех введённых дозах инсулина, сахаре крови, результатах CGM-RT. Этот «дневник» удобно анализировать как самому пациенту, так и лечащему врачу, поскольку в нём, как правило, содержится значительно больше данных, чем в дневниках самоконтроля, заполняемых пациентом самостоятельно. Кроме того, в программы по расшифровке данных журнала помпы часто встроены математические формулы для обсчёта важных для лечащего врача параметров, таких как средние дозы инсулина, средняя гликемия, среднее количество ХЕ, съедаемое пользователем за сутки и т.д.
В зависимости от наличия тех или иных принципиально важных функций, существующие на мировом рынке инсулиновые помпы можно условно разделить на 4 поколения:
- носимые дозаторы, самостоятельно вводящие инсулин в базальном режиме в соответствие с запрограммированным профилем введения, и в болюсном режиме по требованию пользователя в указанной им дозировке;
- помпы со встроенной программой–калькулятором, помогающие пациенту с точностью до 0,1 ЕД рассчитать дозу болюса инсулина;
- помпы с функцией непрерывного мониторирования гликемии в режиме реального времени;
- помпы, способные на основе данных непрерывного мониторирования (CGM-RT) самостоятельно изменять скорость введения инсулина в базальном режиме.
Лучший способ определиться с моделью инсулиновой помпы — посоветоваться с Вашим лечащим врачом, ведь во многом успех данного лечения будет зависеть именно от него. При этом следует помнить, что не все эндокринологи в одинаковой степени владеют всеми инсулиновыми помпами и в достаточной степени осведомлены о возможностях, плюсах и недостатках каждой модели. Поэтому стоит самостоятельно определиться с теми функциями, наличие которых в помпе для Вас наиболее значимо.
Сразу следует сказать, что идеальной помпы нет. В зависимости от требований к функциям и характеристикям помпы (помимо введения инсулина в базальном и болюсном режиме, что могут абсолютно все модели), Вам предстоит выбрать наиболее подходящую для себя модель.
Источник: http://diabet-spb.ru/plyusy-i-minusy-pompovoy-insulinote
Помповая инсулинотерапия у больных сахарным диабетом 1 типа
Сахарный диабет 1 типа
Сахарный диабет — одно из самых распространенных заболеваний в цивилизованном мире. Cегодня трудно найти человека, который никогда не слышал бы слова “диабет”. На земном шаре зарегистрировано более 250 млн. больных этим недугом, а в Российской Федерации — более 2,5 млн. человек. Однако, по различным данным, еще 5-6 млн. человек в России имеют повышенный уровень глюкозы в крови, но не обращались за профессиональной помощью.
Целями лечения пациентов с сахарным диабетом 1 типа являются: нормализация уровня гликемии, а также минимизация риска развития острых и хронических осложнений, а также достижение высокого качества жизни пациентов. С помощью имеющихся методов терапии у большинства больных сахарным диабетом 1 типа иногда достаточно трудно достичь хорошей компенсации заболевания.
Хорошо известно, что главными причинами высокой смертности и ранней инвалидизации при сахарном диабете становятся поздние микро- и макрососудистые осложнения. Например, диабетическая ретинопатия — поражение сетчатки глаз, как правило, — доминирующая причина слепоты (особенно в молодом возрасте).
Надо отметить, что за последние десятилетия удалось добиться существенного прогресса в терапии сахарного диабета 1 типа. Использование интенсифицированной инсулинотерапии, которая является имитацией нормальной секреции инсулина поджелудочной железой и достигается путем многократных инъекций в течение суток, позволяет намного быстрее и эффективнее достичь компенсации углеводного обмена.
Инсулиновая помпа
Однако наиболее современный, удобный и физиологичный метод введения инсулина – это применение инсулиновой помпы – специального устройства предназначенного для непрерывного подкожного введения инсулина.
Инсулин короткого или ультракороткого действия в этом случае вводится не с помощью инъекций шприцом или шприц-ручкой, а подается в организм посредством катетера, установленного подкожно и соединенного с резервуаром и блоком памяти, содержащим информацию о количестве инсулина, который необходимо ввести. Блок памяти программируется врачом индивидуально для каждого пациента.
Второй — болюсный — вводится пациентом перед едой или при высоком уровне гликемии, т. е. заменяет инсулин ультракороткого или короткого действия в рамках обычной инсулинотерапии. Замена катетера осуществляется пациентом через каждые 3 дня.
Общая суточная потребность в инсулине (базальный режим)
У людей, не страдающих диабетом, в крови всегда содержится инсулин. Его совсем немного, но этого небольшого количества хватает на то, чтобы не позволять уровню глюкозы повышаться в промежутках между приемами пищи и ночью. Однако если количество инсулина будет выше нормы, это приведет к снижению уровня глюкозы – гипогликемии.
Таким образом, помпа необходима больным сахарным диабетом, чтобы поддерживать уровень глюкозы в их крови в норме, не давая ему повышаться или понижаться, когда не следует. Это означает, что помимо болюсного режима, который освобождает от четкого графика приема пищи и соблюдения строгой диеты, базальный режим помпы помогает осуществлять постоянный контроль за уровнем глюкозы, в том числе во время сна.
Инсулиновая помпа не дает уровню глюкозы снизиться из-за повысившегося посреди ночи содержания в крови инсулина, а также предотвращает резкое повышение концентрации глюкозы с утра из-за того, что весь инсулин, введенный перед сном, израсходовался в часы рассвета.
В зависимости от индивидуальных потребностей организма в инсулине, можно запрограммировать инсулиновую помпу на разные режимы введения инсулина (от одного до двенадцати различных скоростей подачи инсулина). Около 35% больных сахарным диабетом довольствуются одним режимом подачи инсулина на целый день.
Большинство пациентов, чья потребность в инсулине меняется в течение дня, нуждается в трех разных режимах в сутки: дневная скорость введения инсулина, меньшая – ночью и повышенная – в часы рассвета. Временный базальный режим очень удобен, так как позволяет больному всегда своевременно корректировать объем получаемого из помпы инсулина.
А по окончании занятий вновь вернуть ее к прежнему показателю. Также функция установки временной базальной дозы позволяет увеличить основное количество инсулина на период стресса или болезни. Некоторые женщины повышают основную дозу в первые дни менструации.
Временный базальный режим позволяет больному сахарным диабетом всегда чувствовать себя комфортно вне зависимости от степени физической активности на текущий момент.
Потребность в инсулине после приема пищи (болюсный режим)
У здорового человека организм самостоятельно вырабатывает инсулин, необходимый для усвоения и переработки пищи, в НУЖНОМ количестве и в НУЖНОЕ время. Инсулиновая помпа больным с сахарным диабетом необходима именно для того, чтобы заменить эту функцию организма. Хотя и не автоматически. Пациент сам должен следить за дозой и временем инъекции.
При использовании инсулиновой помпы не нужно есть строго определенное количество пищи в строго определенное время. С инсулиновой помпой можно своевременно реагировать на изменения уровня глюкозы в крови.
Используемый в помпе инсулин ультракороткого действия гораздо лучше усваивается организмом (не усваивается обычно менее 3%). Использование только инсулинов ультракороткого действия предотвращает создание депо инсулина в подкожной жировой клетчатке и обеспечивает более высокую предсказуемость действия инсулина.
С инсулиновой помпой можно:
- испытывать любые физические нагрузки без необходимости предварительного приёма пищи;
- есть что хотите и когда хотите;
- снизить уровень глюкозы крови вплоть до нормализации показателей;
- снизить уровень в крови гликозилированного гемоглобина, что предотвратит развитие или прогрессирование поздних осложнений диабета (ретинопатии, нефропатии, нейропатии и проч.)
- значительно снизит количество инъекций: поступление инсулина осуществляется по пластиковому катетеру со сменой катетера и места инъекции один раз в три дня;
- уменьшить суточную потребность в инсулине на 20-25% за счет увеличения чувствительности к нему;
- высокая точность дозирования – минимальный шаг введения инсулина составляет 0,1 ЕД – позволяет использовать помповую инсулинотерапию даже у совсем маленьких детей;
- значительно снизить частоту случаев гипогликемических состояний (вплоть до полного исчезновения);
- улучшить качество жизни – изменение режима подачи инсулина в любое время суток в соответствии с образом жизни.
Показания к применению
Помповая инсулинотерапия рекомендуется абсолютно всем категориям больных инсулинзависимым сахарным диабетом, независимо от возраста и тяжести заболевания. Чем раньше начать введение инсулина с помощью помпы, тем легче можно предотвратить развитие грозных осложнений сахарного диабета.
Однако особо рекомендуется помповая инсулинотерапия в следующих случаях:
- отсутствие адекватной компенсации углеводного обмена на фоне многократных инъекций инсулина;
- частые гипогликемические состояния;
- непредсказуемые (бессимптомные) гипогликемии;
- тяжелое течение сахарного диабета (т.е. частые случаи диабетического кетоацидоза, повторные госпитализации в связи с частыми декомпенсациями заболевания);
- беременность или планирование беременности;
- трансплантация почек;
- высокая чувствительность к инсулину;
- желание пациента улучшить качество жизни.
Преимущества помповой инсулинотерапии
- Во время лечения путем многократных инъекций не ясно, какое конкретно количество инсулина идет на восполнение основной дневной нормы, а какое – на нейтрализацию воздействия питательных веществ после еды.С применением помповой инсулинотерапии ситуация становится полностью контролируемой: устанавливается строго определенная дневная доза инсулина (базальный режим), а по мере надобности вводится дополнительная (болюсный режим) – необходимая после приема пищи.
- Совершая физические упражнения, можно перепрограммировать базальный режим таким образом, чтобы уровень глюкозы не понижался (т.е. снизить базальную дозу инсулина). Аналогично можно поступить и во время болезни: только в этом случае следует перепрограммировать базальный режим так, чтобы увеличить подачу инсулина, – тогда уровень глюкозы не будет повышаться. Как уже говорилось, также можно программировать и болюсный режим, изменяя дозу инсулина в зависимости от того, какую пищу пациент ест.
- Кроме того, в помповой терапии используется только инсулин короткого действия, так что нет необходимости придерживаться строгого графика приема пищи и инсулина, в отличие от пациентов, лечащихся путем многократных инъекций инсулина длительного действия.
В настоящее время существует интегрированная система инсулиновой помпы с постоянным мониторингом гликемии Paradigm Real Time (522/722), которая сама контролирует сахар крови (до 288 измерений в сутки), отображает эти значения и направление их изменений на экране помпы в режиме реального времени и подаёт сигналы, предупреждающие пациента о приближении опасного уровня гликемии (низкого или высокого). Это крайне важно, так как позволяет предотвратить эти осложнения, моментально изменив режим инсулинотерапии или отключив на время подачу инсулина.
Функция Bolus Wizard (Помощник Болюса), встроенная в помпы последнего поколения, высчитывает и подсказывает пациенту, сколько необходимо ввести инсулина с учётом множества параметров, влияющих на изменение сахара, а отображение сахарной кривой позволяет планировать своё питание и физическую нагрузку с максимальной точностью, избегая выраженных колебаний уровня сахара крови.
Физиологическое поступление инсулина с помощью помпы помогает снизить на 30% дозы инсулина, подбирать идеально рассчитанную дозу и способ введения для любого набора продуктов и физической нагрузки, снизить частоту инъекций.
“Помощник болюса” учитывает индивидуальные параметры:
- количество хлебных единиц или граммов углеводов, которое планирует употребить пациент;
- текущий показатель глюкозы крови;
- углеводные (хлебные) единицы;
- углеводные (пищевые) коэффициенты;
- индивидуальную чувствительность к инсулину (число единиц глюкозы крови, на которые этот показатель снижается под воздействием 1 Ед инсулина);
- индивидуальный целевой диапазон показателей глюкозы крови;
- время активности инсулина (часы).
А самое главное – применение помповой инсулинотерапии снижает вероятность неконтролируемых повышений и снижений уровня сахара крови, что позволит избежать осложнений и обеспечит пациентам с диабетом действительно высокое качество жизни каждый день и на всю жизнь.
Заключение
Итак, сахарный диабет 1 типа – это тяжелое хроническое заболевание, при котором пациент должен постоянно получать инсулинотерапию для сохранения жизни и трудоспособности. Поэтому инсулинотерапия и постоянный контроль гликемии остаются пожизненными спутниками таких пациентов.
Эффективность и безопасность применения постоянной подкожной инфузии инсулина с помощью инсулиновой помпы у пациентов с сахарным диабетом 1 типа, а использование системы постоянного контроля гликемии позволяет исследовать индивидуальные особенности углеводного метаболизма у каждого конкретного пациента, выявлять бессимптомно протекающие гипогликемии и, соответственно, подбирать адекватную инсулинотерапию. Терапия с помощью инсулиновой помпы позволяет максимально точно приблизиться к физиологическим параметрам инсулинемии.
Источник: https://www.celt.ru/articles/art/art_148.phtml
Диабетикам, планирующим поставить инсулиновую помпу
В июне 2012 года я перешла на помповую инсулинотерапию, установила помпу Акку- чек Комбо, никакой рекламы:) просто констатирую факты. Перед тем, как решиться на такой шаг, имея 33-х летний диабетический стаж, я прослушала семинары учебно-консультативного центра «Образ жизни».
На портале каждый день появляются новые люди, которые планируют поставить инсулиновую помпу, и у этих людей совершенно обоснованно возникают одни и те же вопросы. Поэтому я решила опубликовать здесь свои ответы на некоторые из них. Обращаю ваше внимание, на то, что помпы разных производителей имеют различные возможности и настройки.
Помпа все делает сама?
Нет, помпа сама, без Вашего участия, ничего не делает. Помпа это не волшебная палочка, которой, кстати, тоже надо взмахнуть и произнести заклинание, чтобы желание исполнилось! Помпа это, прежде всего, НАСОС, которым управляет КОМПЬЮТЕР, помпа это электронная поджелудочная железа, подающая инсулин в заданном ВАМИ ЛИЧНО количестве единиц.
Делать что-то, не понимая зачем вы это делаете, при работе с помпой не имеет смысла: вы будете либо гиповать, либо иметь высокие сахара крови и в итоге решите, что зря потратили деньги на покупку помпы и вернетесь к своим шприц ручкам. На портале есть несколько человек, которые именно так и поступили.
На помпе нужен инсулин продленного действия?
Нет, не нужен. Поджелудочная железа здорового человека вырабатывает ультра-ультра-ультракороткий инсулин, если можно так сказать, и постоянно подает инсулин в кровь для нейтрализации работы печени это и есть базальный фон.
А помпа имитирует работу здоровой поджелудочной железы и поэтому в ней применяются только ультракороткие инсулины хумалог, новорапид, апидра для поддержания базального уровня инсулина. Вы задаете необходимую базальную скорость, например:
- 4 – 6 утра 1 ед,
- 6 – 12 утра 0,65 ед,
- 12 – 15 дня 0,83 ед,
- 15 – 00 ночи 0,75 ед,
- 00 -2 ночи 0,95 ед,
- 2 -4 утра 0,98 ед
И помпа подает инсулин с заданной скоростью. Если вы планируете физическую нагрузку, за два часа до тренировки, например, необходимо выставить ВРЕМЕННУЮ БАЗАЛЬНУЮ СКОРОСТЬ в процентах, и помпа уменьшит подачу базала на необходимое количество единиц в час.
Помпа сама рассчитает, сколько инсулина ввести на еду?
Помпа сделает это, если в ней есть помощник болюса. Вы заранее выставляете в настройках свою потребность в инсулине (углеводный коэффициент) и вашу чувствительность к инсулину в данное время суток. Непосредственно перед расчетом дозы инсулина (болюса) определяете сахар крови на встроенном в пульт глюкометре, вносите точно отмеренное кол-во ХЕ, которые планируете съесть, учитываете состояние здоровья (например, при высокой температуре нужно добавить 10-30 % к болюсу).
Помощник болюса посчитает есть ли активный инсулин, оставшийся от предыдущей инъекции и рассчитает сколько ед нужно ввести сейчас. Вы можете согласиться с помощником или изменить кол-во единиц. Жмете «ввести» и все готово.
Как спать с помпой?
Вариантов несколько. Я кладу помпу рядом на кровать. Длина катетера 80 см (есть 60 см и 30 см) позволяет мне ворочаться во сне, помпа остается сзади и ничего не происходит. Иногда я забываю про помпу и встаю с кровати, а она свешивается вниз и ничего не происходит. Можно надеть на ночь тканевый эластичный пояс с неопреновым чехольчиком или прикрепить к белью чехол на клипсе. Или просто положить помпу в карман пижамы.
Как принимать душ?
Остановите помпу и снимите ее. На канюлю поставьте заглушку. То же самое проделайте перед плаванием в бассейне и перед занятием сексом. Помпу можно снимать не более чем на 2 часа. Помпа будет подавать сигнал, чтобы вы не забыли ее надеть снова.
Случайное нажатие на кнопки помпы приведет к введению инсулина?
Нет, такое никогда не произойдет. В помпе предусмотрена блокировка кнопок. Чтобы активировать помпу нужно нажать комбинацию кнопок (обычно 2 кнопки одновременно), удерживать их 3 секунды, и это поверьте, не всегда получается с первого раза даже у опытных пользователей.
В катетере часто появляются пузырьки, это опасно?
В процессе использования помпы в катетере и самом инсулиновом картридже образуются пузырьки воздуха. Чтобы ИЗБАВИТЬСЯ от них нужно остановить помпу, отсоединить катетер и сделать прокачку системы. Чтобы ИЗБЕЖАТЬ образования пузырьков нужно:
- Набирать инсулин комнатной температуры. Холодный инсулин приводит к обильному образованию пузырьков.
- Периодически в течение дня проверять место соединения катетера с помпой.
Одна женщина ночью чуть не умерла от высокого сахара, т.к. катетер засорился, и инсулин не поступал!
Если подача инсулина нарушится, помпа просигнализирует вам, что произошла ОККЛЮЗИЯ! Помпа будет подавать сигналы с нарастанием звука и разбудит вас! Подача инсулина находится под постоянным контролем и при окклюзии всегда требуется ваше вмешательство, помпа сама ничего исправлять не будет. Помпа помогает нам, но управляем ею мы сами.
С помпой сложно заниматься спортом!
На самом деле производители помп предлагают массу приспособлений для удобного ношения помпы: чехлы на шею, клипсы на пояс, чехлы в виде кошелечка, повязки на руку и бедро, мягкие пояса с неопреновыми чехлами, которые впитывают пот и остаются сухими.
Все люди на помпе гипуют!
Это связано с неправильным расчетом дозы базального инсулина или коэффициентов на еду. Доза на помповой терапии уменьшается на 20-40% от суточной дозы на шприц ручках. Просто необходимо тщательно подобрать параметры и гипогликемий не будет.
Я бы не доверил свою жизнь компьютеру!
Здесь, к сожалению, переубедить будет сложно. Могу сказать только одно: живут же люди с кардиостимуляторами, искусственными клапанами сердца и имплантами в позвоночнике! Наука и медицина шагают вперед рука об руку, помогая людям с проблемами здоровья повысить качество жизни.
Работа инсулиновой помпы контролируется 2-мя микропроцессорами: управляющий процессор контролирует работу основного процессора. При обнаружении неисправности мотор помпы немедленно отключается – непреднамеренная подача инсулина исключена.
Также помпа оснащена функцией остановки подачи инсулина. Если вы вдруг ошиблись в дозе и уже начали введение – у вас есть возможность остановить подачу и помпа проинформирует вас, сколько инсулина уже было введено.
Например, установите вместе в врачом базальную скорость и меняйте ее только при необходимости – помпа никогда не даст вам сохранить изменения с первого раза, а всегда будет просить дополнительного подтверждения настроек.
На помпе также есть ограничение максимальных доз подачи инсулина, как для базальной скорости, так и для болюса – поэтому помпа просто не подаст большую дозу инсулина. Вы также можете самостоятельно установить ограничение максимальной дозы – это может быть актуально для детей.
В помпе предусмотрена функция блокировки клавиш – используйте ее, и случайное нажатие на клавиши будет исключено.
Кроме того в памяти помпы сохраняются все ваши действия и события. Это очень удобно, не нужно вести дневник диабетика, можно просто заглянуть в отчеты. Средние показатели за 7, 14, 30 и 90 дней также отображаются в отчетах.
На помпе можно есть все?
Правильное питание при СД еще никто не отменял. Кушать целый день сладости нельзя ни на помпе, ни на шприц-ручках. Однако помпа позволяет вводить несколько типов болюса, с учетом состава пищи и ее гликемического индекса (быстрые и медленные углеводы), что невозможно на шприц-ручках.
Например, СТАНДАРТНЫЙ болюс вводят на пищу, содержащую в основном быстрые углеводы или для коррекции высокого сахара. Это тот же самое, что и укол шприц-ручкой. На длительное застолье с шашлыками можно поставить РАСТЯНУТЫЙ болюс, и доза инсулина будет вводится в течение указанного вами времени (от 15 минту до 12 часов!).
Болюс ДВОЙНОЙ ВОЛНЫ сочетает в себе стандартный и растянутый болюсы, и подходит для пищи, в которой содержатся быстрые и медленные углеводы ( мороженое в вафельном стаканчике). Или для банкета, когда Вы знаете, что съедите сразу какое-то количество ХЕ, а потом будете есть понемногу и длительно. Все познается на практике.
Сколько стоит помпа? Во сколько обходится ее ежемесячное обслуживание?
Стоимость помп различных производителей колеблется от 98 000 до 205 000 рублей. Стоимость обслуживания зависит от модели помпы и от суточной дозы инсулина. Расходники для помпы это:
- Картридж для заполнения инсулином, который необходимо менять как только в нем заканчивается инсулин, обычно 1 картридж=300 ед.инсулина.
- Инфузионный набор (игла+катетер), который необходимо менять каждые 3-4 дня.
Дополнительно можно приобрести чехлы и пояса для ношения помпы, батарейки, наклейки на корпус и прочие аксессуары. В моем случае, при суточной дозе инсулина около 50 ед получается следующий расход: 1 картридж и 2 инф. набора в неделю. Итого 4 -5 картриджей и 8-10 инфузионных наборов в месяц. С учетом тест полосок к глюкометру получается около 8 000 рублей в месяц.
В заключение хочу сказать, что выбор всегда остается за человеком, диабетики, достигшие компенсации на шприц ручках, не редкость в наше время. Однако, я, как человек, имеющий сахарный диабет более 30 лет, могу точно сказать, что наличие липодистрофий при таком стаже диабета неизбежно, и когда на теле просто не остается места для 5 – 7 ежедневных инъекций инсулина, помпа, требующая 1 инъекцию в 3-4 дня, остается единственной альтернативой. Уже год, как я не ощущаю себя диабетиком. И все это, благодаря моей Помпуле, как я ласково ее называю.
Источник: https://moidiabet.ru/blog/diabetikam-planirujuschim-postavit-insulinovuju-pompu
Зачем нужна инсулиновая помпа?
Сегодня сахарный диабет стоит на третьем месте по распространению во всем мире и на втором по смертности из-за развития тяжелых осложнений, которые обязательно сопровождают это заболевание, если не вести адекватное лечение.
Инсулиновой помпой называется специальный аппарат для подачи инсулина в организм больного диабетом. Такой способ является альтернативой применению шприц-ручек и шприцов. Инсулиновая помпа работает и доставляет лекарство непрерывно, в чем заключается ее главное преимущество перед обычными уколами инсулина.
Инсулиновая помпа представляет собой небольшой аппарат, который работает на батарейках и вводит определенную дозу инсулина в организм человека. Необходимую дозу и периодичность устанавливают в памяти прибора. Причем сделать это должен лечащий врач, т.к. все параметры индивидуальны для каждого человека.
Современная инсулиновая помпа — легкое устройство размером с пейджер. Инсулин подается в организм через систему гибких тонких трубочек. Они связывают резервуар с инсулином внутри прибора с подкожной жировой клетчаткой.
Инсулиновые помпы по принципу работы приближены к функционированию поджелудочной железы человека. То есть инсулин вводится в двух режимах – болюсном и базальном. Установлено, что скорость выделения базального инсулина поджелудочной железой отличается в зависимости от времени суток.
Система постоянного подкожного введения инсулина
Внешний вид:
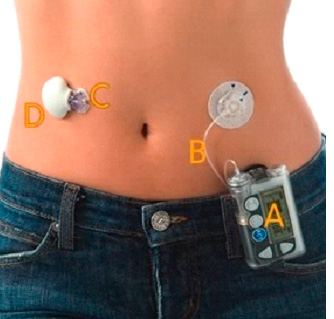
А – инсулиновая помпа
В – катетер
С – сенсор
D – трансмиттер
Каковы же преимущества помповой инсулинотерапии?
- Только короткий или ультракороткий инсулин
- Постоянное введение малых доз (шаг дозы 0,05 ЕД)
- Отсутствие депо инсулина в подкожной клетчатке
- Одна «инъекция» в 3-4 дня
- Возможность изменять дозу и время введения инсулина — свободный график еды и нагрузок
- Различные виды введения инсулина на еду
Показания к помповой инсулинотерапии
- Нарушение углеводного обмена, требующее введения инсулина (любой тип сахарного диабета)
- Неудовлетворительные результаты лечения традиционными средствами
- Планирование беременности
- Детский возраст – использовать помпу могут пациенты любого возраста
- Желание пациента
- Длительность диабета не имеет значения при решении вопроса об использовании помпы
Современная инсулиновая помпа — легкое устройство размером с пейджер. Инсулин подается в организм через систему гибких тонких трубочек. Они связывают резервуар с инсулином внутри прибора с подкожной жировой клетчаткой.
Инсулиновые помпы по принципу работы приближены к функционированию поджелудочной железы человека. То есть инсулин вводится в двух режимах – болюсном и базальном. Установлено, что скорость выделения базального инсулина поджелудочной железой отличается в зависимости от времени суток.
Что сейчас есть в России?
- Dana Diabecare II
- Accu-Chek Spirit
- Medtronic Paradigm 712
- Paradigm Real Time (722)
Чем отличаются разные поколения помп:
- I поколение – только вводят инсулин
- II поколение – вводят инсулин + помогают определить необходимую дозу
- III поколение – вводят инсулин + помогают определить дозу + определяют гликемию
Места установки инфузионных систем
- Передняя, передне-боковые, задне-боковые поверхности живота
- Латеральные поверхности бедер
- Латеральные поверхности ягодиц
- Латеральные поверхности плеч
Заправляются инсулиновые помпы любым инсулином короткого действия, лучше применять ультракороткий НовоРапид, Хумалог, Апидру. Такого запаса хватит на несколько суток, прежде чем придется снова заправлять резервуар.
Есть ли противопоказания?
Да, есть. Это выраженное снижение зрения (слепота), невозможность проведения самоконтроля (измерения сахара крови не менее 4-х раз в день), нежелание учитывать хлебные единицы, интеллектуальное снижение. Также является противопоказанием наличие воспалительных/аллергических заболеваний кожи живота и других мест введения инфузионного набора.
Надо ли использовать шприц-ручки при ношении помпы?
Шприц-ручка с коротким инсулином всегда должна быть доступна (как «скорая помощь») из-за возможности непредвиденных ситуаций – села батарейка в помпе, закупорилась канюля, произошла поломка помпы. При нормальном функционировании помпа заменяет введение инсулина шприц-ручками полностью.
Как часто меняют расходные материалы?
Канюля служит 3-4 дня, затем из-за своего маленького диаметра закупоривается, инсулин перестает поступать в нужном количестве. Резервуар и катетер могут использоваться 7-10 дней. Инфузионный набор (игла+катетер) меняют также через 3-4 дня, по мере закупорки канюли.
Дополнительные возможности
Современные помпы имеют ряд полезных дополнительных опций, благодаря цифровым разработкам:
- Остаточный инсулин в кровотоке.
- Калькулятор болюса.
- Сигналы тревоги (пропущенный болюс, гипо- или гипергликемия).
- Интеграция с глюкометрами (встроенные, дистанционная передача данных).
- Синхронизация с ПК, смартфонами, планшетами.
- Дистанционное управление.
- Использование инфузомата вместо трубок.
Источник: http://medvedev.ru/articles/chto-takoe-insulinovaya-pompa/