Когда вы смотрите на лицо любимого человека, его портрет возникает на сетчатке вашего глаза. Чтобы оттуда перенестись вглубь мозга, увидеть его в действительности, нужен зрительный нерв. Именно его поражает глаукома.
Зрительный нерв можно сравнить с электрическим кабелем, состоящим из множества проводков. Глаукома уничтожает отдельные провода (нервные волокна) и на дне глаза появляются черные пятна.
Сначала нарушается периферическое зрение – мы четко видим центр картинки, а края затемнены. Так сужается поле зрения, но это происходит очень медленно, поэтому в течение долгого времени мы не замечаем изменений.
Глаукома не дает других симптомов, поэтому ее невозможно заметить без обследования у окулиста. Более четкие симптомы появляются только тогда, когда болезнь уже запущена, когда число уничтоженных волокон увеличивается. Тогда мы видим только центр картинки, а чтобы увидеть остальное, приходится поворачивать голову.
Симптомами является жжение и боль в глазных яблоках. В лечении применяются капли, снижающие давление в глазу.
Глаукома и сахарный диабет
Сахарный диабет — один из осложняющих факторов при глаукоме. Нередко именно это заболевание вызывает изменения в глазном яблоке, которые и приводят к отмиранию зрительного нерва. По статистике, у пациентов с сахарным диабетом вероятность развития глаукомы в 5 раз выше, чем у здоровых людей.
Дело в том, что СД пагубно сказывается на состоянии всей кровеносной системы. Сосуды становятся хрупкими, кровоснабжение органов нарушается. Особенно страдает сетчатка глаза, которая состоит из переплетения мелких сосудов.
Как протекает заболевание
Сосудистые проблемы в глазном яблоке усугубляются еще и тем, что начинается массовое образование новых капилляров взамен разрушенных (рубеоз радужки). Но при этом молодые сосуды не обладают достаточной работоспособностью и с задачами своими не справляются. Поэтому:
- Должного питания глазной нерв не получает.
- Отток внутриглазной жидкости нарушается.
- Растет уровень ВГД.
Все это ускоряет процесс разрушения нервных клеток. Развивается вторичная неоваскулярная глаукома. Страдает глазное дно, сосудистая система, радужная оболочка. Происходят патологические и, как правило, необратимые изменения, которые довольно быстро приводят к слепоте. Сложность еще и в том, что глаукома при сахарном диабете характеризуется стремительным течением. Если вовремя не принять меры, то остановить процесс разрушения будет почти невозможно.
Симптоматика подобных изменений не отличается от обычного протекания заболевания: появляются головные боли, начинаются различные зрительные эффекты, снижается зрение. Это происходит уже на 2-3 стадии, когда процесс разрушения зашел довольно далеко.
Лечение
Тактика, которую выбирает врач, основывается на комплексном подходе. Невозможно избавиться от глаукомы, оставив без изменения первопричину этого недуга. Эффективная терапия позволяет:
- снизить уровень сахара в крови;
- уменьшить внутриглазное давление;
- восстановить питание глазного нерва;
- наладить обменные процессы в глазном яблоке.
За счет приема витаминов и специальных медикаментов удается частично вернуть утраченные зрительные функции. Но надеяться на полное восстановление зрения не приходится. Если заболевание обнаружено своевременно и были приняты эффективные меры, то можно обойтись без операции.
Когда глаукома глаза при сахарном диабете слишком запущена или консервативное лечение безуспешно, прибегают к хирургическим методам. Они возможны несколькими способами:
- Лазерная терапия. Создаются насечки для вывода лишней жидкости.
- Глубокая склерэктомия — истончение глазной мембраны, что помогает компенсировать разницу давления.
- Имплантация искусственного дренажа.
Методику операции выбирает офтальмолог на основании обследований и клинических показаний. Самый безопасный и быстрый способ — лазерная терапия, которая проходит безболезненно и сразу дает результат. Однако в некоторых случаях эффект непродолжительный и спустя какое-то время внутриглазное давление повышается.
Как не лечь под нож?
Если у пациента развилась глаукома в результате сахарного диабета, еще не значит, что обязательно будет проведена хирургическая операция. Этого можно избежать, если соблюдать простые правила:
- страдающие сахарным диабетом должны раз в полгода посещать офтальмолога. Это поможет выявить глаукому и другие глазные патологии на первых стадиях и оперативно принять меры.
- нужно проводить комплексную терапию основного заболевания и следить за уровнем сахара в крови. Ведь именно это нарушение приводит к остальным серьезным последствиям.
- придется исключить все факторы, способствующие повышению давления в глазах. Отказаться от вредных привычек, не перенагружать себя физическим трудом и в то же время заниматься спортом.
Источник: http://www.glaukoma-glaza.ru/stati/glaukoma-i-sakharnyy-diabet/
Лечение глаукомы при сахарном диабете
При сахарном диабете развитие глаукомы происходит в 4-5 раз чаще, чем в отсутствие этого заболевания. При этом страдают в той или иной степени все структуры глаза. Поэтому глазные проявления сахарного диабета очень разнообразны. Лечение же нужно начинать немедленно, иначе восстановить зрительную функцию будет уже невозможно.
Особенности болезни
Когда у диабетика развивается ретинопатия, то в радужной оболочке в некоторых случаях начинает прорастать сеть новообразованных сосудов. Такое состояние называется «рубеоз радужки». В результате основной путь оттока жидкости внутри глаза закрывается — угол передней камеры с находящейся в ней специальной дренажной системой.
Если после закапывания в глаза лекарственных препаратов внутриглазное давление не нормализуется, потребуется хирургическое вмешательство. Целью операции будет снижение внутриглазного давления методом создания нового пути оттока внутриглазной жидкости.
Общие аспекты лечения
В отличие от катаракты лечение внутриглазной гипертензии средней и легкой тяжести может предупредить дальнейшее развитие глаукомы. В качестве лекарственного средства используют адреноблокаторы — бетаксолол и тимолол.
В ходе применения препаратов тимолола могут возникать слабо выраженные реакции (зуд и жжение в глазах, слезотечение). Возможны также системные реакции: замедление пульса (брадикардия), снижение артериального давления, спазмы бронхов, нарушающие дыхание, головокружение, одышка, слабость и др.
Снижение давления и брадикардия усиливаются при приеме внутрь из-за сопутствующей артериальной гипертензии системных антагонистов кальция или адреноблокаторов.
Медикаментозное лечение
Оно включает в себя 3 основных направления:
- Специальная терапия, которая позволяет улучшить кровоснабжение внутренней оболочки глаза и зрительных нервов.
- Гипотензивная терапия – она ориентирована на нормализацию общего внутриглазного давления.
- Терапия, при которой с целью воздействия на процессы дистрофии, характерные для глаукомы, нормализуются обменные процессы в ткани глаза, и происходит восстановление зрительной функции.
Хирургическое лечение
Проводится у больных сахарным диабетом с целью восстановления зрения.
- Глубокая непроникающая склерэктомия (ГНСЭ), позволяющая восстановить баланс жидкости внутри глаза. Особенностью операции является то, что в целях облегчения оттока жидкости из полости передней камеры глаза не создается сквозное отверстие. Периферический участок пораженной мембраны роговицы лишь утончают, а сам данный участок обладает естественной влагопроницаемостью. Операция может сочетаться с имплантацией коллагеновых дренажей, препятствующих перерождению пути оттока.
- Глаукома при диабете нередко сочетается с катарактой (помутнение хрусталика). Для таких случаев был разработан хирургический метод лечения, при котором одномоментно проводится антиглаукоматозная операция с удалением катаракты и имплантация интраокулярной линзы.
- Лазерная методика при лечении глаукомы у диабетиков являются самыми современными и эффективными, особенно на ранней стадии развития. Лазер в ряде случаев является эффективным и в третей стадии глаукомы. Однако этот вопрос решается лишь в ходе обследования и обязательной консультации специалиста. Такая операция абсолютно безболезненна, малотравматична для глаза и показана пациентам с общими заболеваниями (болезни сосудов, сердца, суставов и внутренних органов).
Лечение глаукомы при диабете с помощью лазера — самый безопасный и эффективный способ вернуть зрение. Лечение будет тем успешнее, чем оперативнее оно будет начато и верно диагностировано. Поэтому людям после 40 лет рекомендуется раз в год посещать офтальмолога для проведения полного офтальмологического обследования.
Источник: https://www.skalpil.ru/glaznye-bolezni/2485-lechenie-glaukomy-pri-saharnom-diabete.html
Неоваскулярная глаукома
Патогенез
Неоваскулярная глаукома — относительно часто встречающаяся патология, связанная с неоваскуляризацией радужной оболочки(рубеозом радужки). Обычно патогенетическим фактором считается выраженная хроническая ишемия сетчатки. Возникающие гипоксические зоны сетчатки продуцируют вазопролиферативные факторы в процессе реваскуляризации этих областей.
Кроме прогрессирующей неоваскуляризации сетчатки (пролиферативной ретинопатии), факторы гипоксии также распространяются и на передний сегмент глаза, вызывая рубеоз радужки и формирование фиброваскулярной мембраны в угле передней камеры.
Последний фактор затрудняет отток водянистой влаги при наличии открытого угла и позднее приводит к вторичной закрытоугольной глаукоме, резистентной к разным видам лечения. Профилактикой неоваскулярной глаукомы может стать своевременная лазерная фотокоагуляция ишемических зон сетчатки.
Причины
- Нарушение кровообращения при окклюзии центральной вены сетчатки встречается в 36% случаев всей сосудистой патологии. Приблизительно в 50% случаев у таких пациентов развивается неоваскулярная глаукома. Обширное свечение контраста по периферии сетчатки на уровне капилляров при флуоресцентной ангиографии — самое ценное свидетельство возможного риска развития неоваскулярной глаукомы, хотя в ряде случаев отсутствие ишемических зон при исследовании не означает, что они не могут появиться. Глаукому обычно выявляют через 3 мес после заболевания (100-дневная глаукома), в среднем от 4 нед до 2 лет.
- При сахарном диабете неоваскулярная глаукома развивается в 32% случаев. Пациенты с диабетом в течение 10 или более лет, сопровождающимся пролиферативной ретинопатией, составляют группу особого риска. Риск глаукомы уменьшается после проведения панретинальной фотокоагуляции сетчатки и увеличивается после экстракции катаракты, особенно при повреждении задней капсулы. Регулярный осмотр обязателен в течение первых 4 нед после вмешательства, которые являются критическим периодом развития рубеоза радужки. Витрэктомия в зоне плоской части цилиарного тела может ускорить рубеоз радужки, если проведенная лазерная терапия была неадекватна или имеется тракционная отслойка сетчатки.
- Другие причины: сужение сонной и центральной артерий сетчатки, внутриглазные опухоли, старые отслойки сетчатки и хроническое внутриглазное воспаление.
Классификация
В зависимости от степени выраженности неоваскуляризации неоваскулярную глаукому делят на 3 стадии:
- Рубеоз радужки.
- Вторичная открытоугольная глаукома.
- Вторичная синехиальная закрытоугольная глаукома.
Клинические особенности рубеоза радужки
По зрачковому краю выявляют мелкие капилляры, обычно в виде пучков или красных узелков , которые не всегда замечают при недостаточно внимательном осмотре (без применения большого увеличения).
Неоваскуляризация угла передней камеры без вовлечения в процесс области зрачка может развиваться при окклюзии центральной вены сетчатки, поэтому в таких глазах с высоким риском осложнений гониоскопия должна быть выполнена с особой осторожностью.
Его лечение:
- Панретинальная фотокоагуляция, выполненная на ранних этапах, является эффективным способом обратного развития новообразованных сосудов и предотвращения развития неоваскулярной глаукомы.
- Ретинальная хирургия. Если рубеоз развивается или сохраняется после витрэктомии у пациентов с сахарным диабетом и отслойкой сетчатки, необходимо повторное вмешательство, и при его благоприятном исходе возможен регресс рубеоза. Эффективна также дополнительная панретинальная лазеркоагуляция.
Открытоугольная глаукома
Новообразованные сосуды на радужке имеют обычно поперечное направление, устремляясь к ее корню. Иногда неоваскулярная ткань распространяется на поверхность ресничного тела и склеральной шпоры, проникая в угол передней камеры. Здесь сосуды разветвляются и формируют фиброваскулярную мембрану, которая блокирует трабекулярную зону и вызывает вторичную открытоугольную глаукому.
Ее лечение:
- Медикаментозное лечение подобно лечению первичной открытоугольной глаукомы, но следует избегать назначения миотиков. Актуально применение атропина 1% и стероидов в больших дозах для купирования воспалительных явлений и стабилизации процесса.
- Панретинальную фотокоагуляцию выполняют при медикаментозно контролируемом ВГД, хотя это не предотвращает формирование фиброваскулярной мембраны.
Вторичная закрытоугольная глаукома
Развивается при закрытии угла передней камеры в результате сокращения фиброваскулярной ткани, натяжения и смещения корня радужки к трабекуле. Угол закрывается по окружности наподобие застежки «молнии».
Клинические особенности
- Значительное ухудшение остроты зрения.
- Застойная инъекция и боль.
- Высокое внутриглазное давление и отек роговицы.
- Взвесь крови во влаге, пропотевание белков из новообразованных сосудов.
- Выраженный рубеоз радужки с изменением формы зрачка, иногда с выворотом из-за сокращения фиброваскулярной мембраны.
- При гониоскопии выявляют синехиальное закрытие угла с невозможностью визуализации его структур за линией Schwalbe.
Лечение
Направлено па устранение боли, поскольку прогноз для зрения, как правило, неблагоприятный.
- Медикаментозное: местные и системные гипотензивные препараты с исключением миотиков. Назначают атропин и стероиды для купирования воспаления и стабилизации процесса даже при повышенном внутриглазном давлении.
- Отслойка сетчатки. Выполняют аргонлазерную коагуляцию. В глазах с непрозрачными оптическими средами эффект достигается транссклеральной диодлазерной или криокоагуляцией сетчатки.
- Хирургическое лечение рекомендовано при зрительных функциях до движения руки и выше. Возможны 2 варианта: трабекулэктомия с применением митомицина С или дренажная хирургия. При благоприятном исходе операции внутриглазное давление компенсируется, но возможно исчезновение световосприятия и развитие субатрофии гпазного яблока, поэтому основная цель — купирование болевого синдрома.
- Транссклеральная диодлазериая циклодеструкция может быть эффективна с целью нормализации ВГД и стабилизации процесса, особенно в комбинации с медикаментозной терапией.
- Ретробульбариую применяют для купирования болевого синдрома, однако в ряде случаев она может привести к постоянному птозу.
- Энуклеацию выполняют при отсутствии эффекта от других видов лечения.
Дифференциальная диагностика
- Первичная застойная закрытоугольная глаукома. Неоваскулярная глаукома может иногда начинаться с внезапной боли, застоя и отека роговицы. Гониоскопия возможна после устранения отека роговицы при помощи местных гипотензивных препаратов и/или приема глицерола. При этом угол передней камеры может быть не изменен.
- Воспаление после витрэктомии при сахарном диабете может сопровождаться застоем, васкуляризацией радужки и периодическим повышением внутриглазного давления, что можно ошибочно принять за неоваскулярную глаукому. Окончательный диагноз ставят после активной стероидной терапии
Источник: http://zrenue.com/glaukoma/150-neovaskuljarnaja-glaukoma.html
Глазные капли при сахарном диабете
Уже давно ученые установили корреляцию между заболеваниями глаз и наличием у пациента сахарного диабета. При этом негативное влияние гипергликемии на сосудистую систему организма относится ко всем системам.
Поврежденные сосуды подвергаются быстрому разрушению, а вновь образованные артерии характеризуются повышенной хрупкостью стенки. За счет этого в тканях пациента с диабетом происходит накопление избытка жидкости, в том числе и в области глаза. В результате возникает повреждение зрительной функции, а также помутнение вещества хрусталика.
Сахарный диабет может быть причиной следующих патологий оптической системы:
- Катаракта, которая связана с помутнением хрусталика, являющегося важнейшей линзой в глазном яблоке. При сахарном диабете развитие катаракты возможно даже в молодом возрасте, что связано с быстрым прогрессированием заболевания на фоне гипергликемии.
- Глаукома возникает при нарушении нормального тока внутриглазной жидкости. В результате сахарного диабета водянистая влага скапливается в камерах глаза, что вызывает катаракту. Вторично повреждается нервная и сосудистая системы. При глаукоме происходит снижение зрительной функции, могут формироваться ареолы вокруг точечных световых источников, присутствует обильное слезотечение. В исходе заболевания нередко возникает слепота.
- Диабетическая ретинопатия является сосудистой патологией, которая связана с повреждением стенки мелких сосудов в области глазного яблока. Данное состояние является микроангиопатией. При макроангиопатии поражаются сосуды головного мозга и сердца.
Лечение патологий глаз, связанных с сахарным диабетом
Если удалось диагностировать заболевание на ранних стадиях клинических проявлений, то можно несколько замедлить ухудшение состояния путем четкого контроля гликемии.
Любой пациент с сахарным диабетом находится группе риска по развитию патологии глазного яблока. Чтобы замедлить развитие заболевания, необходимо ежегодно проходить полное обследование, правильно питаться, контролировать уровень глюкозы в крови.
Для профилактики развития вторичных изменений при сахарном диабете можно не только лечить повышенный уровень глюкозы, но и использовать глазные капли. Назначать препарат должен только доктор, от пациента же зависит соблюдение всех данных рекомендаций.
Рекомендации по использованию глазных капель
При сахарном диабете необходимо регулярно и систематично использовать назначенные капли для глаз на протяжении всего курса лечения. В обязательном порядке следует соблюдать кратность применения лекарства и его дозировку, иначе возрастает риск развития тяжелых побочных эффектов.
Источник: http://proglaza.ru/articles-menu/1249-glaznye-kapli-pri-diabete.html
Прогрессирование первичной открытоугольной глаукомы при сахарном диабете 2-го типа: проблема коморбидности
лаукома является одной из основных причин слепоты в мире, причем не менее 7 млн пациентов имеют слепоту обоих глаз вследствие глаукомной оптической нейропатии. Повышенное внутриглазное давление (ВГД) считается основным фактором риска развития глаукомы.
Кроме того, появляется все больше доказательств, что системные и местные сосудистые факторы играют определенную роль в патогенезе данного заболевания. К системным факторам относят артериальную гипертонию, сахарный диабет (СД), ишемическую болезнь сердца (ИБС), к глазным сосудистым факторам – изменение глазного кровотока, глазного перфузионного давления.
Первичная открытоугольная глаукома (ПОУГ) и СД относятся к коморбидным заболеваниям, объединенным общностью патогенетических механизмов. B.E. Klein et al. более 20 лет назад обнаружили, что частота встречаемости ПОУГ заметно выше при СД 2-го типа – 5,9–13%.
В настоящее время доказано, что генетические мутации (в частности, мутация в гене рецептора мелатонина, MTNR1B) предсказывают риск ПОУГ еще до установления диагноза СД 2-го типа [6, 7]. Известно, что частота развития ПОУГ не зависит от тяжести диабета, однако его наличие необходимо учитывать для расчета целевого уровня ВГД. Тем не менее вопрос о прогрессировании ПОУГ на фоне СД при условии соблюдения рекомендаций по ведению таких пациентов остается недостаточно изученным.
Результаты
Обследовано 178 пациентов с ПОУГ в возрасте от 47 до 92 лет (средний возраст – 73,7±1,94 года), из них 57 мужчин (32%), 121 женщина (68%). По результатам клинического интервью и анализа медицинской документации обследованные были разделены на 2 группы:
- в 1-ю (основную) группу вошли пациенты, страдающие ПОУГ в сочетании с СД 2-го типа, 103 человека (из них 24 мужчины, 23%, 79 женщин, 77%);
- во 2-ю (контрольную) группу вошли пациенты с ПОУГ без СД, 75 человек (33 мужчины, 44%, 42 женщины, 56%). В контрольной группе преобладали мужчины (р=0,004). Группы не отличались по возрасту и длительности ПОУГ с момента установления диагноза и взятия на диспансерный учет до настоящего исследования.
В настоящее время нами не обнаружено разницы в уровне ВГД и остроте зрения между пациентами с изолированной ПОУГ и ПОУГ в сочетании с СД 2-го типа (табл. 1). Тем не менее при установлении диагноза ПОУГ и в момент настоящего исследования у лиц контрольной группы чаще обнаруживалась I стадия заболевания, нежели у пациентов основной группы. II стадия ПОУГ спустя примерно 5 лет с момента взятия на диспансерный учет чаще наблюдалась у лиц основной группы (табл. 2).

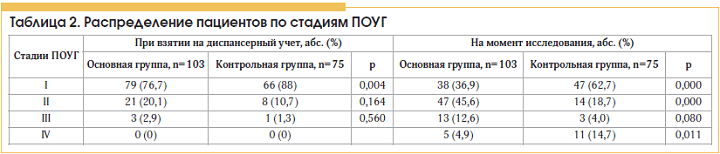
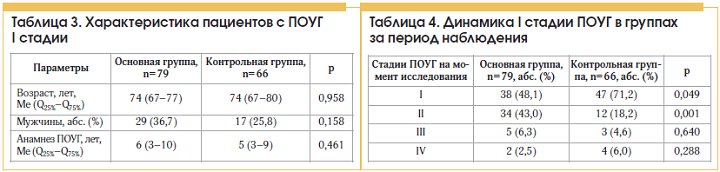
Дополнительно нами проанализирована динамика I стадии ПОУГ в группах обследованных лиц. Пациенты основной и контрольной групп, имеющие I стадию при установлении диагноза ПОУГ, не отличались по возрасту, полу и длительности заболевания (табл. 3).
Большинство пациентов с изолированной ПОУГ сохранили I стадию заболевания за 5–6-летний период, тогда как более половины пациентов основной группы имели прогрессирование ПОУГ с переходом как минимум во II стадию (табл. 4).
Для выявления факторов, влияющих на прогрессирование ПОУГ у лиц с СД 2-го типа, нами был выполнен анализ частоты встречаемости другой коморбидной патологии и объемов и видов лечения ПОУГ в группах обследованных.
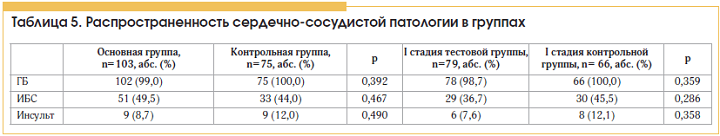
Практически все обследованные пациенты имели сопутствующую сердечно-сосудистую патологию, разницы в распространенности отдельных нозологических форм между основной и контрольной группами и между группами лиц с I стадией ПОУГ (при установлении диагноза) не обнаружено (табл. 5).
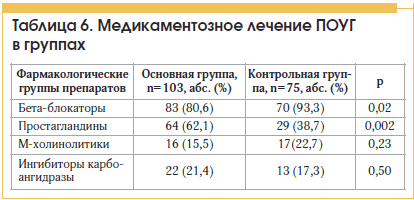
Подавляющее большинство пациентов, включенных в исследование, в качестве гипотензивной терапии получали бета-блокаторы, однако пациентам без СД они назначались чаще, тогда как лица основной группы имели приоритет в лечении простагландинами (в частности, Тафлотаном фирмы Santen), данная группа препаратов не влияет на углеводный обмен и может использоваться у пациентов с СД.
Тафлотан® (Santen, Япония) — первый аналог простагландина-F2α, который не содержит консерванта. Он сочетает в себе максимальную эффективность (снижение ВГД до 35% при режиме дозирования 1 р./сут) с высоким профилем безопасности.
Его молекула обладает большим сродством к FP-рецепторам и высокой аффинностью, что не только обеспечивает выраженный гипотензивный эффект, но и снижает выраженность местных побочных явлений. Концентрация активного вещества в тафлупросте в 3,3 раза ниже, чем в латанопросте, в 2,7 раза ниже, чем в травопросте, при этом эффективность препарата не снижается.
Ингибиторы карбоангидразы и М-холинолитики в группах назначались одинаково часто (табл. 6).
Большее количество пациентов основной группы подверглось лазерному лечению глаукомы. По числу гипотензивных антиглаукомных операций в анамнезе разницы между группами не обнаружено (табл. 7).

Обсуждение
При оценке результатов исследования следует учитывать, что все пациенты основной группы при установлении диагноза ПОУГ уже наблюдались эндокринологом и офтальмологом по поводу СД 2-го типа, поскольку длительность последнего составила 10,5+7,0 лет, что в 2 раза больше, чем анамнез глаукомы в данной группе.
Далее мы наблюдали более высокие темпы прогрессирования глаукомного процесса у пациентов с сопутствующим СД 2-го типа, что подтверждает данные других авторов. Однако такое прогрессирование не объясняется ни более высоким уровнем ВГД у лиц с СД, как ранее указывали Dielemans I. et al., ни возрастом пациентов, ни сопутствующей сердечно-сосудистой патологией (являющейся коморбидной с СД 2-го типа), поскольку группы были сопоставимы по данным показателям.
Более того, большинству пациентов с СД 2-го типа назначались гипотензивные препараты выбора – простагландины (в частности, Тафлотан фирмы Santen), и в целом они получали более «агрессивное» лечение, в первую очередь за счет лазерных вмешательств.
Заключение
Таким образом, у пациентов с СД 2-го типа ПОУГ реже диагностируется в начальной стадии, чем у лиц без диабета. В дальнейшем, несмотря на достижение целевого уровня ВГД, вследствие проведения полного объема патогенетического лечения (медикаментозного, лазерного, хирургического) у пациентов с коморбидной эндокринной патологией наблюдаются более высокие темпы прогрессирования ПОУГ по сравнению с лицами без СД 2-го типа.
Источник: https://www.rmj.ru/articles/oftalmologiya/Progressirovanie_pervichnoy_otkrytougolynoy_glaukomy_pri_saharnom_diabete_2-go_tipa_problema_komorbidnosti/