Инсульт мозга это состояние угрозы жизни, требующее немедленной госпитализации. Он особенно опасен для диабетиков. Сахарный диабет является одним из самых важных факторов риска инсульта. Ситуацию диабетика могут улучшить только многофакторные лечебно-профилактические действия.
Об инсульте мы говорим, когда симптомы нарушенной функции мозга длятся дольше суток. К ним относят резко наступающие проблемы с речью или зрением, потерю возможности двигать одной конечностью или половиной тела либо потерю чувствительности в этих местах.
Если такие симптомы появляются кратковременно, можно подозревать приступ ишемической атаки. Часто она является предвестником инсульта, который должен произойти в ближайшие недели или месяцы.
Инсульт и сахарный диабет
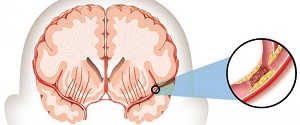
Инсульт – это острое состояние, при котором участок мозга перестает получать кровь из питающего его сосуда. Если такая ситуация длится более 4 минут, в участке с нарушенным кровообращением происходят необратимые изменения, и он погибает.
Теперь рассмотрим инсульт при диабете. Известно, что сахарный диабет вызывает нарушения в сосудах, как в мелких, так и в крупных. Дело в том, что у больных диабетом весьма часто развивается атеросклероз – такое поражение сосудов, при котором они теряют упругость, становятся жесткими, а их стенки покрываются наростами холестериновых бляшек.
Эти бляшки чаще всего и превращаются в тромбы, закупоривая собой сосуды. Часто они отрываются, и с током крови проникают в мозговые артерии, а попав в небольшую артерию, перекрывают ее, в результате мы получаем ишемический инсульт.
Отягощающим условием является нарушение водно-солевого обмена. Известно, что у диабетиков повышено выделение мочи, и если они не восполняют в достаточном количестве запасы воды в организме, то кровь сгущается, что становится дополнительным фактором повреждения, увеличивающем риск возникновения инсульта.
Думаю, теперь становится понятным тот факт, что больные диабетом страдают от инсульта в 2,5 раза чаще, чем другие люди. Кроме всего прочего, инсульт при диабете может протекать тяжелее по причине все тех же склерозированных (ставших жесткими) сосудов.
Обычно, при нарушении кровоснабжения жизненно важного органа, организм задействует, так сказать, обходные пути, и кровь по артериолам (маленьким артериям) начинает поступать в пораженный участок в обход поврежденного сосуда, восстанавливая питание.
Что же делать? Если инсульт случился, необходимое лечение назначит врач. Но в ваших силах не допустить такое развитие событий, вовремя приняв меры профилактики. Необходимо соблюдать следующее: во-первых, диета при диабете должна стать постоянным образом жизни, во-вторых, нужно употреблять достаточное количество воды, не допуская сгущения крови, а в-третьих, необходима физическая активность, например, кардиотренировки.
Одной из несложных, но эффективных кардиотренировок является ежедневная ходьба в ускоренном темпе, на протяжении 20-30 минут. Этих мер вполне достаточно для того, чтобы противостоять инсульту, даже если у вас сахарный диабет.
Источник: http://www.antibiotic.ru/blog/medical/disease/insult-i-saxarnyj-diabet
Лечение инсульта
В медицине применимы два пути борьбы с инсультом — это профилактика и симптоматическое лечение последствий болезни. Больных с инсультом необходимо срочно госпитализировать в неврологическое отделение, где имеются палаты интенсивной терапии. Однако следует помнить, что перевозке в больницу не подлежат больные в глубоком бессознательном состоянии с нарушением жизненно важных функций.
Так, учитывая, что возможно падение артериального давления, не нужно приподнимать пациента, поскольку это еще больше уменьшит кровоснабжение мозга. Надо перевернуть пациента набок, чтобы при возникновении рвоты, рвотные массы не попали в дыхательные пути, а свободно вытекали из ротовой полости.
Тем самым можно избежать развития т.н. аспирационной пневмонии, которая существенно утяжеляет течение инсульта. Если же рвота уже произошла, и рвотные массы попали в дыхательные пути, надо незамедлительно очистить ротовую полость от оставшихся рвотных масс.
Следует заметить, что неотложное лечение инсульта весьма сложная и неоднозначная проблема, а применяемые в этот период лекарственные препараты и методы терапии по праву следует назвать обоюдоострым оружием. Их применение без учета показаний и противопоказаний может стать фатальным для пациента.
Поэтому именно в этот период заболевания важны высокие врачебный профессионализм и компетентность. Инсульт, даже при адекватно назначенном лечении может стать фатальным, если повреждаются структуры, обеспечивающие жизнедеятельность организма.
В некоторых случаях альтернативой лекарственной терапии является хирургическое лечение, которое в буквальном смысле может спасти жизнь пациента. Вот почему рука об руку с врачами неврологами работают нейрохирурги, готовые в любой момент прийти на помощь своим коллегам и пациенту. Далее необходимо восстановление после инсульта
Если удается сохранить жизнь пациенту в первые 3 – 7 дней заболевания, начинается плановое лечение инсульта, которое начинается в стационаре и продолжается в амбулаторных условиях. Среди приоритетных направлений этого этапа – профилактика и, в случае возникновения, лечение соматических осложнений.
Поэтому основные лечебные мероприятия должны включать:
- оптимальный уровень насыщения крови кислородом (кислородотерапия);
- лечение гипертонии, так чтобы артериальное давление поддерживалось на оптимальное уровне (для пациента не страдающего сахарным диабетом он составляет менее 140/85 мм рт. ст, тогда как при сахарном диабете он должен быть более низким – менее 130/80 мм рт. ст.);
- улучшение (восстановление) кровоснабжения и «защита» поврежденных, но еще жизнеспособных нейронов, располагающихся вокруг очага инфаркта в так называемой зоне “ишемической полутени” (нейрональная протекция) – весьма популярное, но и имеющее пока низкий доказательный уровень, направление, реализуемое в лечение ишемического инсульта;
- плановая антикоагулянтная терапия и лекарственное разжижение крови (также используют в лечении ишемического инсульта);
- если у пациента имеются нарушения сердечной деятельности в виде нарушений сердечного ритма (фибрилляция или трепетание предсердий), признаки сердечной недостаточности – проводится коррекция указанных состояний;
- при нарушении процесса глотания предпочтение должно быть отдано назогастральному (введение зонда в желудок через нос) зондовому питанию во избежание аспирационных пневмоний и обеспечения адекватного питания пациента;
- в связи с возможным снижением тонуса мочевого пузыря, контроль объема выводимой мочи и сопоставление его с объемом потребляемой и вводимой внутривенно жидкостью;
- уход за кожными покровами, пассивная гимнастика и массаж конечностей (профилактика тромбоэмболий легочной артерии, пролежней и ранних постинсультных нарушений подвижности в суставах, или контрактур);
- контроль за опорожнением кишечника и, в случае необходимости, очистительные клизмы или слабительные.
Наиболее эффективным методом лечения геморрагического инсульта является хирургическое удаление гематомы открытым или стереотаксическим методом. Врач-нейрохирург с учетом объема, локализации зоны геморрагического пропитывания мозга, а также степени ее воздействия на структуры мозга решает вопрос о целесообразности проведения операции, ее сроках и конкретной методике.
Ведущее значение для пациента с инсультом имеют реабилитационные мероприятия, реализация которых невозможна без активной помощи родственников пациента и/или среднего (младшего) медицинского работника, выполняющего роль сиделки. Они должны быть осведомлены об основных правилах ухода за инсультным пациентом.
Активизация пациента
Поскольку инсульт часто приводит к нарушению двигательной активности одно из направлений восстановительного лечения – активизация пациента. При этом постельный режим не должен препятствовать активизации.
Для предотвращения развития спастической неподвижности (контрактуры) в одном или нескольких суставах парализованной (-ых) конечности (-ей), им следует придавать специальное положение не менее 2 часов в сутки. Так, руку, как правило, выпрямляют в локте и отводят в сторону на приставленный к кровати столик (стул) под углом в 90 градусов, при этом максимально разгибая пальцы.
В подмышечную впадину подкладывают матерчатый или ватный валик, а для фиксации руки в нее кладут мешочек с песком весом 0,5 кг. Парализованную ногу сгибают под углом 10-15 градусов в коленном суставе и для препятствия ее разгибания подкладывают валик в подколенную область. Стопу максимально сгибают и обеспечивают ее упор, например, в спинку кровати.
В дальнейшем, при овладении техникой проведения, пассивная гимнастика может проводиться и лицами, осуществляющими уход за инсультным пациентом. Пассивные движения должны осуществляются в каждом суставе и в полном объеме без активной помощи больного. Темп, объем и число движений постепенно наращивают. Пассивная гимнастика нередко сочетается с дыхательной, так что разгибание сопровождается вдохом.
Решение о начале физической реабилитации принимается совместно лечащим врачом и инструктором лечебной физкультуры. Первым этапом активной реабилитации является присаживание пациента в кровати на 1 – 2 минуты под наблюдением медицинского персонала. Оцениваются его субъективные ощущения, пульс, артериальное давление.
В дальнейшем длительность пребывания пациента в сидячем положении увеличивается. Следующим этапом является принятие пациентом вертикального положения (стояние) при поддержке постороннего лица, а затем и самостоятельно (пациент держится за спинку кровати или другую устойчивую конструкцию здоровой рукой).
В дальнейшем пациент, вместо помощника, для передвижений по комнате, палате может пользоваться специальными приспособлениями, которые получили общее название «ходунки». Они изготавливаются из легких прочных металлических конструкций и являются весьма полезными в активной реабилитации пациента, перенесшего инсульт.
Кроме передвижений следует стимулировать пациента к бытовой адаптации: предлагать брать паретичной рукой предметы обихода, самостоятельно одеваться, застегивать пуговицы и т.п. В качестве дополнительного направленного на активизацию пациента метода используется массаж.
При кажущейся простоте массажа к нему следует относиться весьма осторожно, поскольку его неквалифицированное проведение может усилить спазм мышц конечностей, который в дальнейшем может стать причиной развития контрактуры. Так при массаже мышц сгибателей руки и разгибателей ноги желательно лишь лeгкое их поглаживание.
Имеются и другие нюансы проведения массажа инсультным больным, а потому эта манипуляция должна проводиться профессионалами, имеющими достаточный опыт его проведения именно данной категории больных. В тех случаях, когда спазм мышц парализованной конечности достаточно выражен дополнительно врачи назначают миорелаксанты, индивидуально подбирая конкретный препарат, дозу и режима приема.
Кроме описанных выше мероприятий по профилактике контрактур парализованных конечностей используются точечный массаж, иглорефлексотерапия, теплолечение (парафиновые и озокеритовые аппликации) или лечение холодом (криотерапия), различные водные процедуры (гидротерапия).
Для профилактики, равно как и для лечения, «синдрома болевого плеча» кроме пассивной и активной гимнастики, массажа используют ношение фиксирующей повязки, электростимуляцию мышц указанной анатомической области. Проведение указанных мероприятий позволяет в большинстве случаев избежать развития контрактур.
Реабилитация
Еще одним важным направлением восстановительного лечения пациента с инсультом, участие в котором родственников пациента, весьма важна, является психологическая реабилитация. Известно, у данной категории пациентов заостряются характерологические особенности личности: у части преобладает апатия, плаксивость, а части агрессия, грубость, раздражительность.
С одной стороны следует избегать конфликтов, терпимо относясь к их капризам и прихотям, с другой – не потакать им, стимулировать и поощрять двигательную, речевую и другие виды активности. Для таких пациентов весьма полезно общение, в котором легче восстанавливаются утраченные ассоциации и навыки.
Среди возможных тем общения: беседы об окружающих пациента людях, обстановке, рассказы о людях, которые перенесли инсульт и хорошо восстановились после него. При этом следует активно вовлекать пациента в разговор, вместе с ним проговаривать слова и выражения и бурно приветствовать каждый, пусть даже «маленький успех».
Конечно же, реабилитация пациента с обусловленными инсультом речевыми нарушениями, может быть более эффективной в случае систематических его занятий с логопедом-афазиологом, специалистом владеющим методами восстановления речи, чтения и письма.
В первые несколько недель занятия с логопедом-афазиологом достаточно не продолжительны (не более 15 минут), поскольку нервная система пациента быстро истощается. В дальнейшем, специалист может обучить родственников методологии восстановления утраченных навыков и они могут активно участвовать в этом процессе, проводя часть занятий самостоятельно.
Нередко в этот период пациенту рекомендуют принимать препараты с ноотропным эффектом, которые по мнению некоторых специалистов облегчают восстановление речевой продукции. Увы, этот процесс может затягиваться на годы, равно как и восстановление навыков письма и чтения. Поэтому терпение, последовательность и упорство окружающих и пациента, позитивный настрой – непременные составляющие более полного восстановлению утраченных функций.
Питание
Важным аспектом реабилитации пациента является рациональное питание пациента. Питание должно быть частым, дробным с суточным калоражем пищи на уровне 2000-2500 ккал. Обязательно в пищевом рационе должна присутствовать растительная клетчатка (профилактика или коррекция запоров), жиры, особенно жаренные и копченые, мучные продукты из пшеничной муки высшего сорта, соль должны быть ограничены, а порой и вообще исключены.
Профилактика повторных инсультов
Она основана на проведении мероприятий, направленных на устранение факторов риска у конкретного пациента. Одно из основных направлений – поддержание артериального давления на оптимальном для пациента уровне. Из лекарственных препаратов для данной категории пациентов наилучшим образом себя зарекомендовали ингибиторы АПФ и b-блокаторы.
В заключение следует отметить, что в результате инсульта происходит гибель части, порой достаточно большой, клеток мозга (нейронов). Поэтому полное восстановление утраченных функций, даже с учетом огромных компенсаторных возможностей мозга, весьма проблематично.
Процесс реабилитации во многих случаях достаточно сложен и длителен. Он требует не только современных и эффективных лекарственных препаратов, но и настойчивости, последовательности действий медицинского персонала, самого пациента и его окружения. Поэтому основная задача медиков и социально значимых для пациента лиц – помочь ему овладеть методами реабилитации, создать у него позитивный настрой на выздоровление.
Источник: http://www.diainfo2tip.com/insult/insult-4.html
Сахарный диабет – спутник инсульта
Сахарный диабет (СД) — одно из наиболее распространенных эндокринных заболеваний. По данным мировой статистики, в настоящее время сахарным диабетом страдает от 2 до 4% населения. Хотя СД не является основным фактором риска развития инсульта, он может серьезно осложнить течение и возможности реабилитации пациентов, перенесших инсульт. Некорректная терапия СД, особенно в остром периоде инсульта, может существенно повысить риск повторного инсульта или увеличить площадь ишемического очага.
При длительном (более 15—20 лет) течении сахарного диабета многократно повышается риск развития ишемического инсульта. Нередко, особенно у пожилых больных инсультом, сахарный диабет не диагностируется, хотя может встречаться у 50% пациентов.
При кровоизлияниях в мозг отмечаются очень высокая смертность, выраженная декомпенсация диабетических нарушений – уровень сахара крови плохо поддается коррекции, в том числе инсулином; у половины больных наблюдаются длительные коматозные состояния.
Паренхиматозные кровоизлияния нередко развиваются постепенно; при субарахноидальном кровоизлиянии начало не острое, сопровождающееся нерезко выраженными менингеальными симптомами и умеренным психомоторным возбуждением.
Летальность при инсульте у больных сахарным диабетом превышает 40% — это выше среднего показателя в основной группе населения, а при кровоизлияниях – более 70%.
Среди причин частых летальных исходов можно назвать:
- частую декомпенсацию диабетических обменных нарушений,
- невосприимчивость их к коррекции инсулином,
- диабетические сосудистые изменения,
- сопутствующие заболевания и осложнения СД (инфаркт миокарда, нефропатия, повышенная ранимость кожных покровов, трофические нарушения и др.),
- обширность очагов инфаркта мозга,
- трудности проведения рациональной терапии в связи с одновременным лечением по поводу инсульта и СД.
Источник: http://sosudy.pro/dostupno-ob-insulte/profilaktika-insulta-i-faktory-riska/79-sakharnyj-diabet-sputnik-insulta
Диета после инсульта: предотвращаем следующие осложнения
Инсульт при сахарном диабете – это одно из осложнений, которое возникает при пренебрежении правилами здорового образа жизни, диетами и рекомендациями врача. После приступа инсульта больной должен обязательно соблюдать специальную диету, поскольку следующий такой приступ вполне может закончиться летальным исходом.
Инсульт при сахарном диабете – это одно из осложнений заболевания. Как показывают многочисленные исследования опытных ученых из разных стран, инсульт чаще всего возникает именно у диабетиков. Инсульт и его последствия возникают внезапно, когда больной не в состоянии уже контролировать болезнь.
Это заболевание предусматривает соблюдение специальной диеты, прием различных медикаментов и занятия спортом, но очень часто пациенты, которые не относятся серьезно к своей патологии, нарушают эти правила, что и влечет за собой самые тяжелые последствия.
Все об инсульте
Сахарный диабет вызывает поражение кровеносных сосудов, именно с ними и связано появление инсульта. Последствия инсульта при сахарном диабете редко бывают оптимистичными. Лучше всего вообще не доводить до этого явления.
Даже не избыточная масса тела больше всего способствует приступу. Чаще всего люди, которые не бросают курение и злоупотребление алкоголем, попадают в группу риска. Кроме того, неправильное питание стоит на равных с этими факторами.
Симптомы инсульта могут быть такими:
- Сильная слабость;
- Онемение. Особенно опасно, если онемела одна сторона тела;
- Паралич – это самый опасный симптом;
- Полная потеря возможности нормально мыслить и разговаривать;
- Сильная головная боль, когда для этого нет никаких факторов;
- Туман перед глазами, невозможность видеть, причем это проявляется очень резко;
- Отсутствие глотательного рефлекса;
- Неспособность самостоятельно передвигаться и нарушение координации;
- Отсутствие сознание на короткое время.
Диета при инсульте и его лечение – это обязательные аспекты для того, чтобы не допустить ухудшения состояния здоровья.
Нужно выполнять следующие рекомендации:
- Постоянно пить больше чистой воды. Это обязательное условие, но ни в коем случае не употребляйте газировку.
- Холестерин – это опасное вещество. Оно может вызвать патологии в области мозга, что чревато неизлечимыми заболеваниями. Поэтому исключаем продукты с содержанием этого вещества по максимуму.
- Необходимо исключить употребление соли в любом виде. Ни как приправу, ни как составляющее любого блюда соль нельзя употреблять. Только если прошло достаточное количество времени после приступа, а состояние организма пошло на поправку, можно в рацион добавить немного этого продукта.
- Инсульт опасен нарушением нормального функционирования сердечно-сосудистой системы. Именно поэтому не забывайте в меню включать продукты, содержащие калий.
- Без витаминов не обходится даже здоровый человек. А диабетик, особенно перенесший инсульт, обязательно должен пополнять организм питательными веществами. Свежие овощи и фрукты – прекрасный источник витаминов.
- Под запретом любые продукты, которые содержат большое количество кофеина. Естественно, ни при каких обстоятельствах нельзя включать в рацион кофе.
- Жирные кислоты – вещества, которые нужны организму в ограниченных количествах. Рыба – это прекрасный источник Омега-3.
- Питание при инсульте может даваться человеку тяжело, поскольку, как уже говорилось выше, ему очень сложно глотать. Именно поэтому диета при инсульте и позволяет есть много жидких блюд. При сахарном диабете 2 типа инсульт особо опасен, поэтому рекомендуется даже напитки пить через специальную трубочку.
Рекомендации, которые затрагивают питание после инсульта, несложные, а диета, которую назначают врачи каждому пациенту индивидуально, известна под номером 10.
Что касается инфаркта при сахарном диабете
Инфаркт миокарда и сахарный диабет – это вполне совместимые понятия, хотя звучит это жутко. Каждый больной считает, что инфаркт при сахарном диабете может случиться с кем угодно, только не с ним, и продолжают пренебрегать указаниями доктора. На самом деле, это очень распространенный симптом.
При сахарном диабете 2 типа инфаркт возникает гораздо чаще, чем при других формах. Это связано с тем, что такие больные чаще страдают проблемами с ожирением, неправильным и нерегулярным питанием, а также злоупотреблением курением и алкогольными напитками.
Очень важно знать, что приступ может возникнуть даже незаметно для самого пациента, в этом и состоит основное отличие инфаркта от инсульта. Диабетик может просто жить, злоупотребляя всеми рекомендациями врача, и радоваться отсутствию осложнений. А в это время в его организме будут успешно развиваться предпосылки к приступу.
Но не всегда инфаркт при диабете незаметен. Очень часто он сопровождается слабостью и сильной головной болью, и это гораздо лучше для человека, ведь тогда ему вовремя поставят диагноз и дадут шанс на дальнейшую жизнь.
Причины возникновения инфаркта таковы:
- Наличие перенесенного инфаркта у родственника;
- Такая вредная привычка, как курение, не просто повышает риск возникновения приступа, она в два раза способна увеличить шансы инфаркта;
- Повышенное давление способствуют инфаркту, поэтому контролируйте этот показатель;
- Ожирение – это, в любом случае, самый плохой признак сахарного диабета, который значительно приближает как инсульт, так и инфаркт;
- Неправильное питание влечет за собой появление в организме избыточного количества холестерина, который, в свою очередь, способен вызвать инфаркт;
- Если вы употребляете большее количество жиров, чем вам рекомендовал доктор, вы также в группе риска.
Именно поэтому при сахарном диабете очень важно в точности соблюдать рекомендации врача, заниматься спортом и пить много воды. Любое отклонение от этих правил грозит инсультом или инфарктом, после которых вряд ли удастся вернуться к прежней жизни.
Питание при инфаркте также назначает доктор, поскольку оно отличается от обычного рациона пациента, болеющего диабетом, а также здорового человека.
Принципы питания после инфаркта:
- Насытите свое меню калием и магнием;
- Тяжелые продукты должны быть полностью исключены из рациона;
- Исключите полностью употребление соли. Ни в начале лечения, ни после улучшения состояния здоровья соль употреблять нельзя;
- Откажитесь от жареных продуктов. Существует масса более здоровых способов приготовления пищи;
- В отличие от обычного диабетического меню, после инфаркта запрещено пить жидкости больше, чем 1,2 л в день;
- Калорийность продуктов обязательно должна быть такая, чтобы вы сбросили лишний вес и больше его не набирали;
- Приветствуется употребление жидких блюд и нежирного филе птицы;
- Категорически запрещено пить кофе и крепкий чай;
- Все маринованное тоже нужно исключить из меню;
- Овощи, запеченные в духовке или вареные, под строжайшим запретом;
- Свежий хлеб противопоказан при инфаркте;
- Бобовые изделия и шоколад придется исключить.
Таким образом, меню, которое назначается после инфаркта или инсульта при сахарном диабете, намного более строгое, чем питание диабетиков, которые не допускают возникновения приступов. Поэтому отнеситесь серьезно к своему здоровью, не пренебрегайте рекомендациями доктора.
Источник: http://diabet-expert.ru/pitanie/dietyi/dieta-posle-insulta-pri-saharnom-diabete.html
Профилактика инсульта при сахарном диабете
В настоящее время происходит стремительный рост заболеваемости сахарным диабетом (СД), преобладающую долю в который вносит «эпидемия» СД 2 типа. Заболеваемость СД 2 типа, на долю которого приходится до 95% всех случаев СД, стремительно и неуклонно растет во всех странах.
Относительный риск развития инсульта выше у лиц с СД 2 типа в 1,8–6 раз по сравнению с лицами без СД. В исследовании MRFIT риск смерти от инсульта среди пациентов с СД был в 2,8 раза выше по сравнению с пациентами без СД, при этом риск смерти от ишемического инсульта был выше в 3,8 раза, от субарахноидального кровоизлияния – в 1,1 раза и от внутримозгового кровоизлияния – в 1,5 раза.
Высокая частота ишемических инсультов при СД 2 типа во многом определяется его вкладом в развитие атеротромбоза, который рассматривается как один из основных механизмов развития ишемического инсульта. В то же время в подавляющем большинстве проспективных исследований не отмечено достоверных корреляционных связей между ведущим фактором риска атеросклероза – холестерином – и частотой развития инсульта.
До недавнего времени доминировало представление, что снижение уровня холестерина не имеет профилактического значения в отношении инсульта и даже может увеличить частоту геморрагического инсульта. Отсутствие связи между уровнем холестерина и риском инсульта подтвердилось и в исследовании POSCH, в котором снижение холестерина достигалось за счет хирургического вмешательства на тонком кишечнике.
Снижение уровня холестерина в этом исследовании привело к достоверному снижению сердечно–сосудистой смертности, но не уменьшило риск инсульта. В этой связи особый интерес привлекает современное представление о ведущей роли дисфункции эндотелия в развитии и прогрессировании атеросклероза при СД 2 типа.
Инсулинорезистентность и факторы сердечно–сосудистого риска встречаются значительно чаще при СД 2 типа, чем в общей выборке, что приводит к значительному повышению риска атеросклероза. Атерогенными факторами, связанными с инсулинорезистентностью, являются: дислипидемия (повышение ТГ, снижение ЛПВП), гиперинсулинемия, нарушение углеводного обмена, системная гипертензия.
Эти метаболические и гемодинамические нарушения воздействуют на важнейший барьерный орган – эндотелий, приводя к его дисфункции, дисбалансу между сосудорасширяющими, антитромботическими, противовоспалительными, антисклеротическими факторами и сосудосуживающими, пролиферативными, протромботическими и провоспалительными факторами в сторону преобладания последних.
Эти нарушения тесно взаимосвязаны, один процесс усугубляет другой, приводя к раннему развитию распространенного атеросклероза при СД 2 типа. Сведения о том, что атеросклероз является воспалительным заболеванием, и данные о том, что использование традиционных факторов риска позволяет оценить риск сердечно–сосудистых катастроф только в половине случаев, определили интерес к так называемым «новым» факторам риска.
Эти факторы тесно сопряжены с воспалением и дисфункцией эндотелия, дестабилизацией атеросклеротической бляшки и могут быть использованы (при накоплении убедительного количества доказательств) в качестве дополнительных маркеров при оценке как риска инсульта, так и эффективности лечебных стратегий, направленных на стабилизацию атеросклеротической бляшки и профилактику ишемического инсульта.
Воспалительная концепция патогенеза атеротромбоза, а также бесспорные успехи целого ряда исследований по первичной и вторичной профилактике инсультов с использованием статинов позволили определить особое место этой группы гиполипидемических препаратов в профилактике инсультов у больных СД 2 типа.
За последнее десятилетие установлено, что статины обладают не только выраженным холестеринснижающим действием, но и оказывают дополнительные противовоспалительное и антитромботическое действия. Блокируя ГМК–КоА–редуктазу, статины модулируют продукцию ряда провоспалительных и иммунологических субстанций:
- уменьшение экспрессии адгезивных молекул (Р–селектин, VCAM, ICAM);
- снижение адгезии и агрегации тромбоцитов;
- снижение образования провоспалительных цитокинов;
- модулирование продукции цитокинов в центральной нервной системе;
- улучшение функции эндотелия (повышают NO);
- уменьшение процессов окисления ЛПНП;
- стабилизация фиброзной капсулы атеросклеротической бляшки;
- стабилизация липидного ядра.
До настоящего времени наиболее крупные исследования по коррекции дислипопротеинемий статинами включали небольшое количество больных и проводились в рамках вторичной профилактики ИБС, то есть у больных с установленной ИБС. К таким исследованиям относятся 4S, CARE, LIPID, в которых приняло участие 4444, 4159, 9014 человека в том числе больных СД 202, 603 и 777 соответственно.
В этих трех исследованиях статины достоверно снижали риск инсульта у пациентов с ИБС, но без предшествующих цереброваскулярных заболеваний: в исследовании 4S лечение симвастатином привело к снижению риска инсульта и ТИА (транзиторная ишемическая атака) на 28% (р=0,033).
В исследовании CARE лечение правастатином снизило риск инсульта на 32% (р=0,03); в исследовании LIPID терапия правастатином привела к снижению негеморрагического инсульта на 23% (р=0,02). Результаты этих рандомизированных плацебо–контролируемых исследований, позволили сделать вывод о необходимости лечения статинами больных СД, имеющих различные формы ИБС, с целью первичной профилактики инсульта.
Одним из наиболее крупных исследований, посвященных изучению влияния аторвастатина на сердечно–сосудистый риск, в том числе и на риск инсульта у больных СД 2 типа (в рамках первичной профилактики сердечно–сосудистых осложнений и инсульта), является исследование CARDS.
Это испытание было прекращено почти за 2 года до намеченного срока в связи с очевидными преимуществами аторвастатина. В исследовании сравнены результаты лечения аторвастатином в дозе 10 мг/сут. и плацебо у больных СД 2 типа с относительно низким уровнем холестерина ЛПНП (максимальный предел включения – 4,14 ммоль/л).
У больных не было заболеваний коронарных, мозговых или периферических сосудов, но имелся по крайней мере один из следующих признаков высокого риска: гипертония, ретинопатия, альбуминурия, курение.
Первичная конечная точка CARDS была составной и включала наступление одного из следующих событий: острой смерти от коронарной болезни сердца, нефатального инфаркта миокарда, госпитализации из–за нестабильной стенокардии, коронарной реваскуляризации или инсульта, реанимации после остановки сердца.
Применение аторвастатина сопровождалось высокодостоверным уменьшением частоты возникновения первичной конечной точки на 37%, причем это уменьшение было одинаковым в подгруппах больных с исходным ХС ЛПНП выше и ниже среднего уровня 3,06 ммоль/л. Результаты в группе аторвастатина оказались достоверно лучшими в отношении таких компонентов первичной конечной точки как острые коронарные события – уменьшение риска на 36% и инсульты – уменьшение риска на 48%.
Таким образом, исследование CARDS показало, что у больных СД 2 типа даже с невысоким уровнем холестерина ЛПНП (ниже 3,06 ммоль/л) аторвастатин в дозе 10 мг/сут. безопасен и высокоэффективен в отношении снижения риска первого сердечно–сосудистого события, включая инсульт.
Большой интерес представляют результаты наиболее масштабного исследования HPS (Heart Protection Study). Его целью стала оценка влияния симвастатина 40 мг и антиоксидантов (600 мг витамина Е, 250 мг витамина С, 20 мг b–каротина), принимаемых ежедневно, на общую смертность, смертность от ИБС, смертность от других причин у пациентов с документированной ИБС или без ИБС, но имеющих высокий риск ее развития. В рандомизированное двойное слепое многоцентровое исследование были включены 20536 пациентов с ИБС или ее высоким риском (в том числе больные СД) в возрасте 40–80 лет. Все пациенты имели ХС>3,5 ммоль/л (>135 мг/дл).
Анализ полученных данных проводился по воздействию симвастатина на следующие показатели:
- общая смертность (от любых причин);
- смертность от сердечно–сосудистых заболеваний;
- причины случаев некоронарной смерти;
- нефатальный инфаркт миокарда;
- фатальные и нефатальные инсульты;
- основные сосудистые события, которые включали все инфаркты, все виды инсультов, все процедуры реваскуляризации.
У 33% больных уровень холестерина ЛПНП при включении в исследование был ниже 3,0 ммоль/л, то есть соответствовал целевому в соответствии с Европейскими рекомендациями 1998–99 гг. для первичной и вторичной профилактики ИБС. Результаты исследования Влияние на смертность и сердечно–сосудистые осложнения.
В группе получавших симвастатин риск развития инфаркта миокарда снизился по сравнению с плацебо на 38%. Произошло выраженное снижение в группе симвастатина риска любого инсульта на 25%, при этом риск ишемического инсульта снизился на 30%. Прием симвастатина не оказал негативного влияния на частоту геморрагического инсульта (различия с группой плацебо не достоверны).
Общий риск основных сосудистых событий (инфаркт миокарда, смерть от коронарных причин, инсульт, потребность в реваскуляризациях) снизился в группе пациентов, принимавших симвастатин, на 24%. Достоверное уменьшение основных сосудистых событий, включая инсульт, в группе симвастатина произошло независимо от предшествующего анамнеза по ИБС, возраста, пола, приема других препаратов (ацетилсалициловая кислота, b–блокаторы, ингибиторы АПФ), у курящих и некурящих пациентов.
В выделенной подгруппе больных, принимавших симвастатин с ХС ЛПНП<2,6 ммоль/л, принятым как целевой для ИБС и заболеваний с ее эквивалентным риском (согласно рекомендациям по лечению взрослых Национальной образовательной программы США по холестерину) уменьшение сосудистых событий было таким же, как и при исходно повышенном уровне.
Особый интерес представляет группа из 5963 больных СД. В группе больных СД, получавших симвастатин, частота основных сосудистых событий была достоверно ниже, чем в группе плацебо. В подгруппах больных СД с наличием ИБС или без ИБС отмечены аналогичные тенденции. Особенно впечатляющим был эффект приема симвастатина в группе больных СД без ИБС, где частота основных сосудистых событий снизилась на 28% (р<0,0001) по сравнению с группой плацебо.
Тем самым подтверждена правильность концепции о состояниях–эквивалентах ИБС, к которым, согласно Третьему докладу по лечению взрослых Национальной образовательной программы США по холестерину, отнесен сахарный диабет.
Таким образом, симвастатин в дозе 40 мг, принимаемый в течение 5 лет, снижает риск сердечно–сосудистых осложнений на одну треть не только у больных с ИБС, но и в группах без ИБС, но имеющих высокий риск ее развития: у больных с цереброваскулярными заболеваниями, заболеваниями периферических артерий, сахарным диабетом.
Согласно рекомендациям Американской диабетической ассоциации 2004 года, с учетом обобщенных результатов проведенных рандомизированных исследований, целевой уровень холестерина ЛПНП для больных СД 2 типа, относящихся к категории высокого риска, эквивалентного ИБС, должен составлять <2,6 ммоль/л.
В течение последних лет изучалась в нескольких исследованиях концепция о возможном более выраженном терапевтическом эффекте статинов при более агрессивной тактике снижения ЛПНП (основанием для этого стали результаты исследований CARDS и HPS).
Два из них представляют бесспорный интерес, так как проводились с целью изучения концепции по агрессивному снижению холестерина и влиянию такого лечения на первичную профилактику инсульта у больных с ИБС: исследование TNT; и вторичную профилактику инсульта у пациентов с ТИА или инсультом без ИБС – SPARCL.
В этом исследовании агрессивное снижение ЛПНП аторвастатином в дозе 80 мг привело к снижению на 25% риска фатального и нефатального инсульта у больных с ИБС. В исследовании SPARCL для вторичной профилактики инсульта и ТИА использовали 80 мг аторвастатина в сравнении с плацебо. В исследовании принял участие 4731 пациент, из которых у 16% имел место сахарный диабет.
В группе лечения ЛПНП снизились с 133 до 73 мг/дл, тогда как в группе плацебо – с 134 до 129 мг/дл. В группе лечения аторвастатином такое значимое снижение, практически сопоставимое с уровнем ЛПНП в исследовании TNT, привело к снижению риска фатального инсульта на 43%, риска ТИА – на 26%, суммарного риска коронарных осложнений – на 35%.
Закономерно, что аторвастатин как антиатеросклеротический препатат снизил в большей степени риск ишемического инсульта. Важно и то, что не было достоверных различий по фатальным геморрагическим инсультам между группой лечения и группой плацебо.
Американская Диабетическая ассоциация предлагает использовать такой целевой уровень ЛПНП для пациентов с СД и установленными кардиоваскулярными осложнениями. СД 2 типа относится к состояниям с высоким сердечно–сосудистым и цереброваскулярным риском, для него характерно быстрое, агрессивное течение атеросклероза во всех сосудистых регионах.
Исходя из результатов крупных исследований с использованием статинов, встает вопрос о целесообразности назначения этих высокоэффективных и безопасных препаратов практически каждому больному СД 2 типа, в особенности при наличии сердечно–сосудистых осложнений или множественных факторов риска.
Учитывая, что столь масштабные мероприятия по превентивной терапии ИБС, ишемического инсульта и ТИА являются высокозатратными в связи с высокой стоимостью оригинальных статинов, является вполне обоснованным использование статинов–дженериков.
Применение генерических статинов, при условии их доказанной сопоставимой эффективности с оригинальными статинами в отношении снижения ХС ЛПНП, экономически более выгодно. Наиболее широкий спектр статинов–дженериков производит компания KRKA: ловастатин (Холетар), симвастатин (Вазилип), аторвастатин (Аторис).
Биоэквивалентность этих статинов сопоставима с оригинальными статинами и подтверждена европейскими патентами и сертификатами качества. Мета–анализ исследований с применением Вазилипа у 1637 пациентов показал сопоставимый с оригинальными статинами уровень снижения ХС ЛПНП.
Результаты этого исследования были доложены на Европейском конгрессе по атеросклерозу в апреле 2005 года. Таким образом, больные СД 2 типа являются когортой высокого и очень высокого сердечно–сосудистого риска и нуждаются в назначении статинов для профилактики развития и прогрессирования атеросклероза и его осложнений.
Решить столь масштабную и в медицинском, и в экономическом плане задачу позволит использование в комплексной терапии больных СД 2 типа статинов–дженериков наряду с оригинальными статинами. Это позиция продиктована все возрастающим количеством больных СД 2 типа, которым необходимо лечение статинами для предупреждения сосудистых катастроф, и экономической целесообразностью.
Такой подход не исключает необходимости длительных исследований с использованием статинов–дженериков для получения убедительных подтверждений их эффективности в отношении снижения важнейших конечных точек, таких как сердечно–сосудистые события, сердечно–сосудистая смертность как важнейших критериев эффективности.
Источник: http://www.diabez.ru/issledovaniya/profilaktika-insulta-pri-saharnom-diabete.html