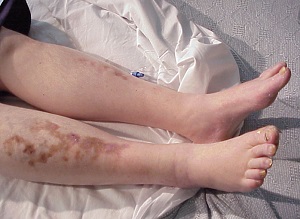
Диабетическая дермопатия это одна из многих связанных с сахарным диабетом угроз для здоровья. Она может появляться у больных в любом возрасте, невзирая на пол.
Кожная проблема, которой является дермопатия, чаще всего появляется именно у диабетиков, т.к. они сильнее подвержены сухости кожи, особенно когда уровень глюкозы в крови высокий. Обезвоженная кожа начинает трескаться, появляется зуд, а дополнительно могут быть занесены различные инфекции.
Диабетическая дермопатия включает в себя множество кожных поражений, появляющихся чаще всего в области голени. Это одно из наиболее частых диабетических осложнений – наблюдается у почти 50% больных сахарным диабетом.
Диабетическая дермопатия – опасное осложнение
Необходимо сказать хотя бы несколько слов еще об одной проблеме, с которой неизбежно сталкивается каждый, кто страдает сахарным диабетом. Речь идет о кожных заболеваниях. Дело в том, что при плохо скомпенсированном диабете излишки сахара выводятся из организма не только вместе с мочой, но и с потом.
Под диабетической дермопатией понимают различные поражения кожи при диабете. Чаще всего она выражается в появлении на передней поверхности голеней симметричных красно-коричневых папул диаметром 5-12 мм, которые превращаются затем в пигментированные атрофические пятна. Дермопатия обычно выявляется у мужчин с большой длительностью сахарного диабета.
Наравне со специфическими (стрептококковыми, стафилококковыми, грибковыми) поражениями при сахарном диабете наблюдаются и банальные комбинированные поражения с характерным распространением процесса в межскладчатых пространствах кожного покрова.
Чаще всего поражаются складки промежности, подмышечные, под молочными железами, несколько реже межпальцевые, у основания носа, за ушами и др. Этот процесс сопровождается, как правило, выраженным зудом и имеет тенденцию к распространению и нагноению.
Лечение этих поражений эффективно только при компенсации сахарного диабета. Кроме того, более или менее обширные и долго существующие инфекционные поражения кожи, особенно фурункулы, карбункулы, инфекционная гангрена, намного утяжеляют течение самого сахарного диабета и требуют, в свою очередь, увеличения суточной дозы инсулина.
Вульвовагиниты – воспаление наружных женских половых органов. Достаточно часто первыми клиническими признаками диабета 2-го типа являются вульвовагиниты, сопровождающиеся зудом в области наружных женских половых органов и промежности.
Баланит – воспаление кожи головки полового члена вследствие заражения дрожжеподобными грибками. Развивается при сахарном диабете из-за постоянного раздражающего действия мочи, содержащей сахар.
Грибковые поражения кистей и стоп у больных диабетом встречаются значительно чаще, чем у людей, не страдающих диабетом.
Грибковые поражения могут протекать в виде паронихии (покраснения и воспаления околоногтевых тканей) или с вовлечением в патологический процесс ногтей с одновременным наличием нескольких видов грибов.
Липоидный некробиоз кожи. Реже при сахарном диабете встречается так называемый липоидный некробиоз кожи – дерматоз, характеризующийся образованием чаще всего на коже голени резко очерченных бляшек с желтоватым центром. Липоидный некробиоз может наблюдаться и при отсутствии сахарного диабета. Однако около 75 % лиц с этим нарушением болеют сахарным диабетом.
Витилиго – аутоиммунное заболевание, при котором происходит обесцвечивание (депигментация) участков кожных покровов (обычно симметричных). Чаще встречается у больных, страдающих сахарным диабетом.
Источник: http://swisscooperation.org.ua/pozdnie-oslozhneniya-saxarnogo-diabeta/39-diabeticheskaya-dermopatiya.html
Диабетическая дермопатия, диабетический липоидный некробиоз
Диабетическая дерматопатия (розово- или красно-коричневые пятна или папулы размером 0,5-1,5 см на передней поверхности голени) — частое проявление сахарного диабета (рис.). Обычно диабетическая дерматопатия протекает бессимптомно, но иногда вызывает зуд и чувство жжения.
Патогенез диабетической дерматопатии неясен, но при биопсии таких участков обнаруживается диабетическая микроангиопатия, характеризующаяся пролиферацией эндотелиальных клеток и утолщением базальных мембран артериол, капилляров и венул.
Хотя многие относят появление пятен на счет травм, но удары резиновым молоточком по голени больных сахарным диабетом не приводили к их появлению. Возможности лечения диабетической дерматопатии неизвестны.
Что такое диабетический липоидный некробиоз?
Диабетический липоидный некробиоз также чаще всего локализуется на передней поверхности голени, хотя может развиться и в других местах. На ранних стадиях появляются эритематозные папулы без особых признаков, которые трансформируются в кольцевидные поражения желтовато-коричневого цвета с четко видимыми расширенными сосудами и центральной атрофией эпидермиса.
Кроме того, обнаруживаются расширенные сосудистые пространства, плазматические клетки и увеличенное количество нейтрального жира. Патогенез неизвестен, но в качестве причины предполагается васкулит, связанный с отложением иммунных комплексов, и нарушение агрегации тромбоцитов.
Какова связь диабетического липоидного некробиоза с сахарным диабетом?
Среди большой группы больных с липоидным некробиозом у 62% был обнаружен сахарный диабет, примерно у половины больных без диабета — нарушение толерантности к глюкозе или сахарный диабет в семейном анамнезе. Однако среди больных диабетом липоидный некробиоз наблюдался только в 0,3 % случаев.
Диабетический липоидный некробиоз в отсутствие сахарного диабета называют просто липоидным некробиозом. Однако тесная ассоциация этого заболевания с сахарным диабетом требует во всех случаях оценки углеводного обмена. При отрицательных результатах теста на толерантность к глюкозе необходимы периодические повторные исследования.
Как лечат?
Иногда липоидный некробиоз проходит без всякого лечения. Терапия впервые выявленного сахарного диабета или жесткий контроль гликемии при уже имеющемся заболевании, по-видимому, не влияют на течение липоидного некробиоза. На ранних его стадиях могут помочь активные кортикостероиды, наносимые на очаги поражения или вводимые в них.
В более тяжелых случаях назначают прием станазолола, никотинамида, пентоксифиллина, микофеноловую кислоту или циклоспорина. При резистентных к лечению язвах может потребоваться пересадка кожи.
Источник: http://www.03-ektb.ru/sekrety-endokrinologii/2139-diabeticheskaya-dermopatiya-diabeticheskii-lipoidnyi-nekrobioz
Дерматологические проявления сахарного диабета
С патологическими изменениями кожи сталкиваются врачи самых разных специальностей, в том числе и эндокринологи. Поражение кожи может быть как случайной находкой, так и основной жалобой больного. Безобидные на первый взгляд изменения кожи могут оказаться единственным признаком проявления тяжелой болезни.
Кожа – самый доступный для исследования орган и одновременно источник важнейшей информации. Поражение кожи может прояснить диагноз при многих внутренних болезнях, в том числе и при сахарном диабете (СД). Кожные изменения при СД встречаются довольно часто. Тяжелые метаболические нарушения, лежащие в основе патогенеза СД, приводят к изменениям почти во всех органах и тканях, в том числе и в коже.
Некоторые диабет-ассоциированные кожные симптомы являются прямым результатом метаболических изменений, таких как гипергликемия и гиперлипидемия. Прогрессирующее повреждение сосудистой, нервной или иммунной систем также в значительной степени способствует развитию кожных проявлений. Механизмы других диабет-ассоциированных дерматологических поражений остаются неизвестными [7, 20].
Способствовать кожным изменениям также может гиперинсулинемия, как это наблюдается на ранних стадиях инсулин-резистентного диабета 2 типа.
В сочетании с артериосклерозом крупных сосудов, эти микроваскулярные нарушения способствуют образованию диабетических язв. Кроме того, при диабете развивается потеря кожной иннервационной чувствительности, что предрасполагает к инфекциям и повреждениям. Как правило, диабетические поражения кожи имеют длительное и упорное течение с частыми обострениями и трудно поддаются лечению.
Существует несколько классификаций поражений кожи при СД, в их основе лежит клиническая характеристика и некоторые аспекты патогенеза кожных изменений. Согласно классификации Хлебниковой А.Н., Марычевой Н.В. (2011) условно патологию кожи при СД подразделяют на пять основных групп:
- дерматозы, связанные с СД;
- патология кожи, связанная с СД и инсулинорезистентностью;
- патология кожи, ассоциированная с ангиопатией;
- идиопатические высыпания;
- бактериальные и грибковые инфекции.
В классификации, описанной Andrea A. Kalus, Andy J. Chien, John E. Olerud (2012) выделяют следующие группы диабет-ассоциированных кожных поражений:
- кожные проявления СД, ассоциированные с метаболическими, васкулярными, неврологическими или иммунными нарушениями (диабетическая склередема, черный акантоз, диабетическое утолщение кожи, ограничение подвижности суставов и склеродермоподобный синдром, эруптивные ксантомы, кожные инфекции (бактериальные, грибковые), диабетические язвы);
- заболевания, связанные с СД, с неясным патогенезом (липоидный некробиоз, кольцевидная гранулема, диабетический пузырь, диабетическая дермопатия).
Данные классификации практически не отличаются и лишь дополняют друг друга.
К дерматозам, связанным с СД относят диабетическую склередему. Склередема чаще встречается при длительно текущем СД в сочетании с ожирением и проявляется диффузными симметричными индуративными изменениями кожи преимущественно в области шеи и верхней трети спины по типу апельсиновой корки. По данным разных авторов, частота ее возникновения у больных СД составляет 2,5-14% [28, 25, 50].
Пациенты с диабетической склередемой могут испытывать снижение болевой и световой чувствительности в области пораженных участков кожи, а также жаловаться на затруднения движений верхних конечностей и шеи. В крайних случаях заболевание может приводить к полной потере подвижности суставов, однако, наличие склередемы не связано с ретинопатией, нефропатией, нейропатией или поражением крупных сосудов.
Связь с инсулинорезистентностью и ожирением прослеживается при черном акантозе (acantosis nigricans), который проявляется участками гиперпигментации кожи с папилломатозными разрастаниями в области шеи и крупных складок. Центральную роль в развитии акантоза играет инсулин.
При состояниях инсулинорезистентности и гиперинсулинемии, акантоз может развиваться вследствие избыточного связывания инсулина к рецепторам ИФР – 1 на кератиноцитах и фибробластах. Данные в пользу роли различных факторов роста в патогенезе черного акантоза продолжают накапливаться.
Недиагностированный СД и гипертриглицеридемия могут провоцировать появление на коже эруптивных ксантом. Они представляют собой красновато-желтые папулы размером 1-4 мм., расположенные на ягодицах и разгибательных поверхностях конечностей.
Патологические элементы появляются в виде зерен и со временем могут сливаться с образованием бляшек. Изначально в кожных элементах преобладают триглицериды, но так как они мобилизуются легче, чем холестерол, с их распадом в коже накапливается все больше холестерола.
Инсулин является важным регулятором активности ЛПНП. Степень ферментной недостаточности и последующего очищения сывороточных триглицеридов пропорциональны показателям дефицита инсулина и гипергликемии. Клиренс липопротеинов плазмы зависит от адекватного уровня инсулина.
При неконтролируемом диабете такая неспособность метаболизировать и освобождать насыщенные триглицеридами хиломикроны и липопротеины очень низкой плотности может приводить к повышению уровня триглицеридов плазмы до нескольких тысяч. Неконтролируемый диабет является распространенной причиной массивной гипертриглицеридемии.
Это снижение прямо коррелирует с тяжестью течения СД. Инфекционно-воспалительные заболевания прежде всего развиваются на коже нижних конечностей в связи с ангио- и нейропатиями. Причиной обычно являются полимикробные инфекции: золотистый стафилококк, стрептококки групп А и В, грамотрицательные аэробные бактерии и множество анаэробов.
Пиодермии представлены в основном фолликулитами, эктимами, рожей и могут осложняться экзематизацией. Кроме того, возможно развитие фурункулеза, карбункулов, паронихий, инфекций мягких тканей.
При СД нарушение микроциркуляции в сосудах нижних конечностей наблюдается в 20 раз чаще, чем у лиц без эндокринной патологии, что способствует развитию грибкового поражения стоп и онихомикоза. Возбудителями грибковых поражений являются дерматофиты и Candida albicans.
Причем в нормальной популяции грибковые поражения кожи, обусловленные C. albicans, не превышают 20%, тогда как у соматически отягощенных больных этот показатель повышается до 80 – 90% [12]. Следует отметить, что 80% регистрируемого кандидоза кожи приходится на больных СД.
К заболеваниям, связанным с СД и имеющим неясный патогенез, относят липоидный некробиоз, кольцевидную гранулему, диабетический пузырь и диабетическую дермопатию.
Липоидный некробиоз (болезнь Оппенгейма – Урбаха) – редкое гранулематозное хроническое заболевание сосудисто-обменного характера, представляет собой локализованный липоидоз с отложением липидов в тех участках дермы, где имеется дегенерация или некробиоз коллагена.
Первые симптомы дерматоза обычно возникают в возрастной группе от 20 до 60 лет. В детском возрасте болезнь Оппенгейма-Урбаха встречается редко. Частота возникновения липоидного некробиоза среди пациентов с СД составляет 0,1-3%.
Клиническая картина болезни Оппенгейма-Урбаха весьма многообразна. В процесс могут вовлекаться различные участки кожного покрова, но в первую очередь кожа передних поверхностей голеней. Это можно объяснить, вероятно, тем, что при диабете патологические изменения первоначально происходят в мелких сосудах именно нижних конечностей.
Обычно липоидный некробиоз проявляется в виде одной или нескольких четко отграниченных желтовато-коричневых бляшек. Элементы имеют фиолетовые неровные края, которые могут возвышаться над поверхностью кожи или уплотняться.
Со временем элементы выравниваются и центральная желтая или оранжевая область становится атрофичной, часто можно видеть телеангиоэктазии, которые придают областям поражения блеск «глазурованного фарфора». В области бляшек встречается потеря чувствительности.
Типичный анамнез кольцевидной гранулемы предполагает одну или несколько папул, растущих по периферии с одновременным разрешением в центре. Очаги могут сохранять естественный цвет кожи или же быть эритематозными или фиолетовыми. Обычные размеры очагов от 1 до 5 см в диаметре. Кольцевидная гранулема, как правило, протекает бессимптомно; возможен слабый кожный зуд, болезненные очаги наблюдаются редко.
Диабетический буллез – субэпидермальный буллезный дерматоз, встречающийся у больных диабетом
Впервые пузыри в качестве одного из вариантов поражений кожи при диабете наблюдал D. Kramer в 1930 г. A. Cantwell и W. Martz описали это состояние как диабетический буллез.
На неизмененной коже появляются пузыри размером от нескольких миллиметров до нескольких сантиметров (обычно на коже нижних конечностей). Выделяют два вида поражения: интраэпидермально расположенные пузыри, которые исчезают без образования рубца, и субэпидермальные пузыри, после которых остаются атрофированные рубчики. Высыпания локализуются преимущественно на стопах и голенях, но могут встречаться на кистях и предплечьях. Пузыри самопроизвольно разрешаются через 2-5 недель, возможны рецидивы.
Атрофические кожные изменения нижних конечностей или «пятнистая голень», впервые были описаны и предложены в качестве маркера диабета в 1964 г. Вскоре после этого Binkley ввел термин диабетическая «дермопатия» с целью соотнесения данных патологических изменений с таковыми при ретинопатии, нефропатии и нейропатии.
Диабетическая дермопатия встречается чаще у пациентов с длительным течением диабета и более распространена среди мужчин. Клинически она представляет собой небольшие (менее 1 см) атрофические пятна от розового до коричневого цвета и напоминающие рубцовую ткань, располагающиеся на претибиальных участках.
Эти элементы имеют бессимптомное течение и исчезают через 1-2 года, оставляя после себя небольшую атрофию или гипопигментацию. Появление новых элементов позволяет предположить, что пигментация и атрофия являются персистирующими состояниями.
Часто поражение слизистой оболочки полости рта при красном плоском лишае сочетается с СД и артериальной гипертензией (синдром Потекаева-Гриншпана), причем высыпания на слизистой оболочке, как правило, носят эрозивно-язвенный характер.
В ходе крупномасштабного исследования для определения связи между псориазом и общим состоянием здоровья было установлено, что женщины, страдающие псориазом, на 63% больше предрасположены к развитию СД, по сравнению с пациентками, не имеющими данного дерматоза. На фоне СД псориаз протекает тяжелее, наблюдаются такие формы как экссудативный псориаз, псориатический полиартрит, псориаз крупный складок.
Таким образом, изменения кожи вполне могут быть связаны с системными патологическими процессами, характерными для СД. В основе клинической и патоморфологической картины дерматозов и дермопатий, предшествующих или развивающихся на фоне СД, лежат метаболические, сосудистые, неврологические и иммунные нарушения.
Источник: https://www.science-education.ru/ru/article/view?id=12839
Кожные заболевания при сахарном диабете
Диабетическая дермопатия
Это самое распространенное кожное заболевание, встречающееся у диабетиков. Проявления заболевания обычно возникают на голенях и выглядят как коричневые шрамы. Коричневым пятнам могут предшествовать красные пятна или пузыри.
Причина заболевания связана с патологическими изменениями в мелких кровеносных сосудов кожи. Специфического лечения этого заболевания кожи не существует. Заболевание имеет тенденцию к самоизлечению с образованием шрамов.
Гангрена
При диабете окклюзия крупных сосудов нижних конечностей может вызывать боль при длительной ходьбе в результате плохой циркуляции крови. Критические окклюзии могут приводить к гангренозным изменениям пальцев в результате отмирания тканей. Необходимо выполнение хирургического вмешательства, чтобы удалить омертвевшие ткани, а в тяжелых случаях необходима ампутация стопы или ноги.
Диабетическая нейропатия
Диабет может приводить к повреждению нервов в результате закупорки кровеносных сосудов, питающих нервы. Это может приводить к чувству жжения, покалывания и онемения нижних конечностей.
Также у данных пациентов может снижаться или полностью исчезать болевая чувствительность и могут образовываться раны и язвы на коже нижних конечностей из-за травм при плохом уходе за ногами.
Инфекции кожи
Больные сахарным диабетом более склонны к кожным инфекциям. Характерными примерами инфекционных заболеваний являются ячмень, фурункулез и грибковая инфекция. Некоторые инфекции могут приобретать серьезное течение и требовать немедленной медицинской помощи, например, карбункулы, которые являются глубокой бактериальной инфекцией в волосяном фолликуле (абсцесс), и целлюлит, который является глубокой инфекцией кожи.
Целлюлит часто представляет собой красный, горячий на ощупь, лоснящийся отек ног. Некротизирующий фасциит является серьезной и опасной для жизни инфекцией кожи, которая может распространиться глубоко на мышцы и требует немедленного хирургического лечения. Это заболевание представлено болезненным, воспалительным геморрагическим отеком или волдырями на коже.
Некробиоз липоидный
Это редкое осложнение сахарного диабета, также связанное с поражением кровеносных сосудов кожи малого калибра. Поражение кожи обычно возникает на голени. Пораженные участки кожи имеет красновато-коричневые края с желтоватым центром.
Иногда наступлению этого заболевания кожи может предшествовать проявления и симптомы сахарного диабета, поэтому пациентов с данным заболеванием кожи необходимо направлять на обследование для выявления сахарного диабета.
Акантоз негроидный (Acanthosis nigricans)
Это заболевание представляет собой кожные проявления сахарного диабета. Кроме того, кожа сигнализирует о других внутренних заболеваниях, включая некоторые наследственные заболевания и рак.
Оно часто наблюдается у тех, кто страдает ожирением.
Изменения кожи характеризуются темными, буровато-черными бархатистыми утолщениями в области складок кожи, например, в области подмышечных впадин, верхней части спины, шеи и паха.
Ксантомы и ксантелазмы
Больные сахарным диабетом часто страдают от высокого уровня липидов (холестерина и триглицеридов) в крови. Это приводит к тому, что жиры откладываются в коже, что и представляют собой ксантомы или ксантелазмы.
Ксантелазмы являются признаком высокого уровня холестерина в крови и проявляются в виде желтых пятен на веках. Лечение направлено на нормализацию уровня липидов, соблюдение строгой диеты, ограничения насыщенных жиров и, при необходимости, лечение с использованием гиполипидемических препаратов.
Гранулема кольцевидная
Это заболевание кожи встречается обычно у детей и людей молодого возраста. Оно иногда связано с диабетом. Признаки заболевания на коже характеризуются на начальных этапах красными пятнами, которые затем постепенно расширяются кнаружи в виде кольцевидной формы. Как правило, поражается кожа рук, особенно пальцев и локтей.
Если кольцевидная гранулема широко распространяется, это может быть связано в основном с сахарным диабетом. Поражению кожи могут предшествовать симптомы и признаки сахарного диабета. Пациентам с распространенной кольцевидной гранулемой необходимо проходить обследование на выявление сахарного диабета.
Что делать, если Вы страдаете заболеваниями кожи, ассоциированными с диабетом?
- При наличии серьезных осложнений, таких как бактериальные инфекции кожи, гангрена, немедленно обратитесь к врачу.
- Обратитесь к врачу на ранней стадии заболевания. Возможно, Вам понадобиться госпитализация.
- Если не проводить соответствующего лечения, эти осложнения могут быть опасными для жизни. Инфицированные язвы нужно лечить с помощью антибиотиков.
Можно ли предупредить эти осложнения заболеваний кожи, связанных с сахарным диабетом?
Да. Если сахарный диабет хорошо контролируется, многие из этих проблем кожи можно предотвратить. Необходимо строгое соблюдение диабетической диеты, прием лекарств, а также необходимо проходить регулярные осмотры у врача.
Очень важен правильный уход за кожей ног:
- Не ходите босиком. Это позволит избежать повреждений кожи.
- Проверяйте Ваши ноги в течение каждого дня для обнаружения порезов и язв. Обратите особое внимание на пространство между пальцами, чтобы обнаружить признаки воспаления и инфекции.
- Носите обувь соответствующего размера и формы, которая не слишком туга или свободна, чтобы предотвратить травматизацию кожи.
- Аккуратно обрезайте ногти.
- Если возникли раны и язвы на коже, немедленно обратитесь к врачу. Также некоторые кожные проявления являются признаком того, что другие органы тела, такие как глаза и почки, могут быть поражены. Ваш врач тщательно проведет обследование для обнаружения каких-либо осложнений.
Источник: http://www.globale-dermatologie.com/en/%D0%BA%D0%BE%D0%B6%D0%BD%D1%8B%D0%B5-%D0%B7%D0%B0%D0%B1%D0%BE%D0%BB%D0%B5%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F-%D0%BF%D1%80%D0%B8-%D1%81%D0%B0%D1%85%D0%B0%D1%80%D0%BD%D0%BE%D0%BC-%D0%B4%D0%B8%D0%B0%D0%B1.html#.Wil1ldJl-Ul
Состояние кожного покрова при диабете
Различные поражения кожи при сахарном диабете встречаются очень часто. Они расцениваются как специфический и ранний симптом болезни. Поэтому при часто повторяющихся инфекционных поражениях кожи, особенно трудно поддающихся лечению, всегда необходимо исследовать содержание глюкозы в крови и моче.
Процесс сопровождается, как правило, выраженным зудом и имеет тенденцию к распространению, нагнаиванию; лечение эффективно только при компенсации сахарного диабета. Кроме того, более или менее обширные и долго существующие инфекционные поражения кожи, особенно фурункулы, карбункулы, инфекционная гангрена, намного утяжеляют течение самого сахарного диабета, требующего увеличения суточной дозы инсулина.
У больных диабетом грибковые поражения кожи встречаются значительно чаще, чем у лиц без диабета.
Candida albicans (молочница) — один из грибков, наиболее часто часто вызывающих вульвовагиниты, баланиты, паронихии, которые причиняют больным дополнительные “мучения” и стрессовые ситуации, ухудшающие течение диабета.
Более характерными для декомпенсированного и длительно текущего диабета являются так называемые генитальные “диабетиды”, появляющиеся, как правило, при несоблюдении правил личной гигиены. Микробные или грибковые поражения захватывают складки промежности и наружные половые органы (головку полового члена и препуциальные складки у мужчин, большие и малые половые губы и преддверие влагалища у женщин).
Грибковые поражения кистей и стоп у больных диабетом встречаются значительно чаще, чем в обычной популяции. Они могут протекать в виде паронихий (отек и покраснение) или с вовлечением в патологический процесс ногтей с одновременным наличием нескольких видов грибов (Trychophyton rubrum и др.).
Значительно реже (у 0,1—0,3% больных) при сахарном диабете встречается так называемый липоидный некробиоз кожи.
Липоидный некробиоз может наблюдаться и при отсутствии сахарного диабета; около 75% лиц с этим нарушением имеют сахарный диабет. Вначале на пораженной поверхности кожи появляются плотные, безболезненные, красноватого цвета папулы или бляшки овальной формы с атрофией в центре.
В последующем они превращаются в инфильтративные, малоболезненные, плотные над- и внутрикожные образования восковидно-желтоватого цвета, которые в дальнейшем покрываются мелкой сетью телеангиэктазий; характеризуясь вялым течением, они иногда изъязвляются и оставляют после себя небольшие рубцы.
Гистологически эти образования представляют собой участки гиалиновой дегенерации коллагена, окруженные фиброзом, диффузной инфильтрацией гистиоцитов и нередко наличием гигантских клеток, которые также встречаются при саркоидозе.
Диабетическая дермопатия сравнительно часто выявляется у больных диабетом.
По данным Н. Melin (1964) и М. Bauer, N. Е. Levan (1970), она обнаруживается у 50% больных диабетом. Следует иметь в виду, что такое же поражение кожи встречается у 3% лиц и при отсутствии у них диабета.
При этом кожные поражения (шелушащиеся пятна) у больных без сахарного диабета, как правило, единичные (1—2 участка), тогда как у больных сахарным диабетом — множественные (4 участка и более). Локальные кожные изменения вначале выглядят в виде овальных красноватых папул диаметром 0,8—1,2 см, поверхность которых затем покрывается отшелушивающимися чешуйками и приобретает коричневатую окраску из-за отложения в гистиоцитах гемосидерина, поступающего из экстравазальных эритроцитов.
Диабетическая пузырчатка — сравнительно редкое поражение кожных покровов, встречающееся почти преимущественно у больных сахарным диабетом мужского пола. Это пузыри, располагающиеся на коже стоп и рук, наполненные бесцветной жидкостью, без признаков воспаления. Они появляются без видимой причины и заживают через несколько недель.
Неоднократно сообщалось о специфическом утолщении кожи у больных сахарным диабетом типа 1, которое напоминает склеродерму или прогрессивный системный склероз. При изучении 85 больных сахарным диабетом типа 1 W. Наппа и соавт. (1987) обнаружили клинические признаки утолщения кожи у 22% больных и только у 4% лиц контрольной группы.
При исследовании с помощью электронной микроскопии отмечено утолщение базальной мембраны капилляров. У всех больных с утолщением кожи выявлены активные фибробласты, экстенсивная полимеризация коллагена в шероховатом эндоплазматическом ретикулуме.
Определение размера 100 волокон коллагена показало наличие преимущественно больших волокон (более 60 нм). Имеются четкие различия микроскопической и ультраструктурной картины кожи у больных диабетом с ее утолщением и нормальной толщиной кожи, что указывает на различный патогенез фиброза.
Диабетическая склеродерма, характеризующаяся значительным утолщением кожи задней поверхности шеи и верхней части спины, встречается у 2,5% больных сахарным диабетом типа 2, имеющих избыточную массу тела и длительную декомпенсацию заболевания. Гистологически выявляется утолщение собственных слоев кожи с наличием увеличенного количества коллагена и must-клеток.
Витилиго — участки депигментации кожных покровов — чаще симметричные, у больных, страдающих сахарным диабетом, встречаются более часто, чем у лиц без сахарного диабета. Это аутоиммунное заболевание, при котором выявляются аутоантитела к меланоцитам кожи. Витилиго чаще возникает у больных сахарным диабетом типа 1, но в литературе есть сообщения и о витилиго у больных сахарным диабетом типа 2.
Источник: http://medkarta.com/?cat=article&id=26235