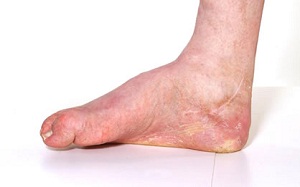
 Стопа Шарко или нейроартропатическая стопа это осложнение сахарного диабета – один из видов диабетической стопы. Появляется у людей, болеющих диабетом много лет и при этом плохо его лечащих.
Стопа Шарко или нейроартропатическая стопа это осложнение сахарного диабета – один из видов диабетической стопы. Появляется у людей, болеющих диабетом много лет и при этом плохо его лечащих.
Невропатическая артропатия, которой является стопа Шарко, характеризуется постепенной деструкцией суставных хрящей и основания костей. Со временем это приводит к появлению деформации, развитию язв и ампутации.
У больных сахарным диабетом 1 типа артропатия развивается в более молодом возрасте и обычно после более короткого времени протекания болезни. В мягких тканях вокруг суставов появляется окостенение. Также происходит повреждение сухожилий.
Все это приводит к деформации стопы. Костные отломки зажимают кожу изнутри, приводя к появлению зудящих язв, что часто может привести к ампутации.
Диабетическая остеоартропатия (стопа Шарко)
Диабетическая остеоартропатия (ОАП, стопа Шарко, сустав Шарко) — редкое, но крайне тяжелое осложнение сахарного диабета, при неадекватном лечении приводящее к необратимой инвалидизации.
Современное определение диабетической остеоартропатии — «деструкция кости и сустава неинфекционного характера, вызванная диабетической нейропатией».
Деструктивная остеоартропатия была описана в XIX веке французским неврологом Шарко, но не при сахарном диабете (в доинсулиновую эру поздние осложнения диабета практически не встречались), а при сифилитическом поражении проводящих путей спинного мозга (tabesdorsalis).
Впоследствии было установлено, что подобные изменения суставов стоп также встречаются при различных заболеваниях, приводящих к нарушению иннервации нижних конечностей (сирингомиелии, диабетической полинейропатии и др.). В настоящее время наиболее частой формой остеоартропатии является диабетическая.
Распространенность данного осложнения среди больных сахарным диабетом составляет менее 1%, хотя в литературе встречаются данные о поражении костной ткани стоп у 0,1-55% больных. Такая противоречивость сведений,очевидно,связана с различиями в методике обследования и разными критериями диагностики остеоартропатии.
Локализация поражений
В подавляющем большинстве случаев ОАП поражает кости и суставы стоп. В 1991 году была предложена классификация ОАП в зависимости от локализации процесса. У 20-25% пациентов ОАП поражает обе стопы, но обычно не одновременно. Встречаются случаи ОАП с поражением других суставов: коленного и даже локтевого.
Этиология, патогенез и естественное течение ОАП
Остеоартропатия — это по сути поражение костной ткани в отличие от типичных форм остеопороза, имеющих исключительно локальный характер. Причиной такого поражения кости является нарушение иннервации нижних конечностей вследствие диабетической нейропатии.
Длительное время развитие ОАП рассматривалось в основном с позиций нейротравматической и нейро-васкулярной. Согласно первой, моторная и сенсорная (посредством утраты проприоцептивных рефлексов) формы нейропатии приводят к нарушениям биомеханики стопы.
Результатом этого является аномальная нагрузка на отдельные суставы стопы при ходьбе, приводящая через некоторое время к их деструкции. Альтернативная теория основана на обнаружении при ОАП признаков артсриовенозного шунтирования крови через сосудистое русло костной ткани, в связи с чем было сделано заключение о ведущей роли аномального усиления кровотока в костной ткани в развитии локальной остеопении.
В 1989 году ученые выдвинули предположение о том, что в развитии ОАП определенную роль играют как рецидивирующая травма стоп, так и усиление кровотока в костной ткани. Таким образом оба этих патологических процесса нашли отражение в «синтетической» теории.
Известно, что ОАП не развивается у пациентов с нарушениями кровоснабжения нижних конечностей. Это объясняется тем, что при ишемической и нейроишемической формах синдрома диабетической стопы невозможно аномальное усиление кровотока в костной ткани.
В 1992 году британские исследователи выдвинули гипотезу (впоследствии подтвержденную в ряде работ), что к ОАП приводит особая форма диабетической нейропатии с преимущественным поражением миелиновых нервных волокон и относительной сохранностью безмиелиновых, что вызывает нарушение тонуса микрососудов, которое влечет за собой усиление кровотока в костной ткани.
Эти патологические процессы служат предпосылкой, своего рода фоном для манифестации ОАП — остеопороза дистальных отделов нижних конечностей, снижающего устойчивость кости к повреждающим воздействиям.
В этой ситуации провоцирующий фактор (минимальная травма при ходьбе или хирургическое вмешательство на стопе) приводит к повреждению кости или усилению в ней кровотока, активации остеокластов и «запускает» бурный и безостановочный процесс остеолиза, в отсутствие лечения приводящий к разрушению скелета стопы.
После манифестации ОАП процесс проходит четыре стадии.
- Первая (острая) стадия характеризуется отеком стопы, умеренной гиперемией и местной гипертермией. Боли и лихорадка нехарактерны. Рентгенография может не выявлять деструктивных изменений (на этой стадии они представлены лишь микропереломами); обнаруживается остеопороз костей стоп.
- Вторая (подострая): фрагментация костей и начало деформации стопы. В типичных случаях происходит уплощение свода стопы на пораженной стороне. Отек и воспалительные явления в этой стадии уменьшаются. Рентгенологически определяются фрагментации костных структур.
- Третья (хроническая): выраженная деформация стопы, наличие спонтанных переломов и вывихов. Вид деформации зависит от локализации поражения. В типичных случаях нагрузки на стопу при ходьбе приводят к деформации по типу «пресс-папье» или «стопы-качалки». Это сопровождается вальгусной деформацией внутреннего края стопы в области предплюсны, клювовидной деформацией пальцев. Рентгенологически — фрагментация костей, выраженная деформация скелета, периостальное и параоссалыюе обызвествление. Функция скелета стопы полностью нарушается, в тяжелых случаях стопу можно образно сравнить с «мешком с костями».
- Четвертая (стадия осложнений): перегрузка отдельных участков деформированной стопы приводит к образованию язвенных дефектов; при их инфицировании возможно развитие флегмоны стопы, остеомиелита, гангрены.
Диагностика
Из-за сложности лечения ОАП, а также в связи с тем, что в популяции это состояние встречается достаточно редко, пациентов с подозрением на ОАП для диагностики и лечения следует направлять в специализированные отделения (центры) «Диабетическая стопа».
Дифференциальная диагностика ОАП в острой фазе включает два основных вопроса:
- Являются ли воспалительные изменения следствием поражения костных структур или их следует рассматривать как проявление другого заболевания (флегмоны стопы, острого тромбофлебита, подагрического артрита, ревматических поражений суставов и др.)?
- При наличии рентгенографических признаков деструкции кости имеет она неинфекционную (ОАП) или инфекционную (остеомиелит) природу?
Для решения первого вопроса необходимы данные рентгенографии стоп (хотя в острой фазе могут присутствовать лишь неспецифические изменения в виде остеопороза). Магнитно-резонансная томография и сцинтиграфия скелета стопы выявляют микропереломы, воспалительные изменения, усиление кровотока в пораженных костях.
Очевидно, что изменения, характерные для других заболеваний: признаки острого тромбофлебита при УЗДГ венозной системы, типичная клиника подагрического артрита (с болевым синдромом и лихорадкой, соответствующей рентгенологической и биохимической картиной) и прочие — делают диагноз ОАП менее вероятным. Для остальных случаев наиболее приемлемым на сегодняшний день алгоритмом диагностики ОАП в острой фазе можно считать следующий.
При возникновении у больного сахарным диабетом одностороннего отека стопы (особенно при неповрежденной коже) следует обязательно исключить возможность ОАП. При подозрении на ОАП и при повышенном риске ее развития (длительное течение сахарного диабета, выраженная диабетическая нейропатия) целесообразнее назначить лечение сразу, чем через несколько месяцев наблюдать необратимую деформацию стопы.
Второй вопрос чаще возникает при наличии трофической язвы стопы или в послеоперационном периоде после ампутации в пределах стопы или другого оперативного вмешательства. Это связано с тем, что остеомиелит при синдроме диабетической стопы чаще всего вторичный, являющийся осложнением трофической язвы или раневого процесса.
В решении этого вопроса помогают данные анализа крови: нейтрофильный лейкоцитоз характерен (хотя и необязателен) для остеомиелита, но не для ОАП. Об остеомиелите свидетельствуют также некоторые рентгенологические признаки (реакция надкостницы), а также наличие свища, зондирование костных структур в дне раны.
Эффективный, но малодоступный метод исследования – сцинтиграфия скелета с введением лейкоцитов с радиоактивной меткой. «Золотым стандартом» в определении природы деструкции костной ткани является биопсия кости.
Лечение ОАП
В острой фазе цель лечения — остановка процессов остеолиза, предотвращение патологических переломов или их консолидация. Наиболее частая ошибка — назначение вазоактивных препаратов. Эти средства показаны далеко не при всех формах синдрома диабетической стопы (только при ишемической и нейроишемической), а при ОАП способны усилить и без того избыточный кровоток в костной ткани.
Если разгрузка не проводится, наиболее вероятны смещение костных отломков и развитие прогрессирующей деформации стопы. В первые дни и недели заболевания показан строгий постельный режим. В дальнейшем возможна ходьба, но только в специально изготовленном ортезе, переносящем значительную часть нагрузки со стопы на голень.
Временная разгрузка в период изготовления ортеза может выполняться с помощью тутора, который отличается от ортеза стандартной формой (продается в готовом виде) и менее плотной фиксацией конечности. После разрешения отека (обычно через 4 месяца) от ношения ортеза постепенно отказываются, а пациенту разрешают ходить в индивидуально изготовленной ортопедической обуви.
В острой фазе ОАП применяются лекарственные препараты, влияющие на метаболизм костной ткани. Тормозят процесс резорбции костной ткани бифосфонаты и кальцитонин.
Отечественный бифосфонат первого поколения ксидифон (этидронат) отличается доступной ценой. Назначается по 15-25 мл готового раствора натощак прерывистыми курсами (например, первые 10 дней каждого месяца), так как постоянный его прием создает риск остеомаляции.
Кальцитонин (миакальцик) применяется подкожно или внутримышечно по 100 ME один раз в день (обычно 1-2 недели), далее — в виде назального аэрозоля по 200 ME ежедневно.
Образование костной ткани стимулируют активные метаболиты витамина Д3 (альфа Д3-Тева и др.) и анаболические стероиды. Альфа Д3-Тева применяется по 0,5-1 мкг/сут (2-4 капсулы) после еды.
Альфа Д3-Тева способствует улучшению абсорбции кальция в кишечнике и активации процессов костного ремоделирования, обладает способностью подавлять повышенный уровень паратиреоидного гормона, усиливать нервно-мышечную проводимость, уменьшая проявления миопатии.
Длительная терапия Альфа Д3-Тева способствует уменьшению болевого синдрома, повышению мышечной силы, координации движений, снижению риска падений и переломов костей. Частота побочных реакций на фоне длительной терапии Альфа Д3-Тева остается низкой.
Анаболические стероиды (ретаболил, неробол) назначают в виде инъекций один раз в неделю в течение 3-4 недель. Препараты кальция самостоятельного действия па метаболизм костной ткани не оказывают, поскольку включение кальция в состав костной ткани регулируется соответствующими гормонами.
Эти препараты применяются как вспомогательные для обеспечения достаточного потребления кальция при лечении патологии костной ткани (которое должно составлять с учетом всех пищевых продуктов 1000-1500 мг/сут). Наибольшей биодоступностью обладают лактат и карбонат кальция.
Препараты кальция принимают во второй половине дня, так как именно в это время происходит их максимальное усвоение. Глю-конат кальция (таблетки по 100 мг) стоит недорого, но отличается низкой биодоступностью, из-за чего необходимая суточная доза препарата составляет 10 таблеток.
Кальцитонин и бифосфонаты способны вызывать гипокальциемию. витамин Д3 и препараты кальция — повышать уровень кальция в крови. Поэтому необходимо определение уровня ионизированного кальция до начала лечения и ежемесячно на его фойе (в современных лабораториях этот показатель определяется в капиллярной крови).
Вспомогательные средства (НПВС, эластичное бинтование конечности, иногда диуретики) применяются в целях устранения отека. Рентгенотерапия пораженных суставов позволяет достаточно быстро купировать воспалительные явления. Однако, по данным ряда плацебо-контролируемых исследований, факт улучшения прогноза течения ОЛП после рентгеновского облучения не подтвердился.
Поэтому рентгенотерапию следует применять только в сочетании с адекватной разгрузкой конечности. Оптимальным результатом лечения, начатого в острой фазе, является предотвращение переломов или консолидация отломков. О результатах лечения позволяют судить изменения клинической картины и контрольная рентгенография через 4-6 месяцев от манифестации заболевания.
В том случае, если процесс находится на второй или третьей стадии, основной целью лечения становится предотвращение осложнений ОАП. При наличии деформаций стоны необходима сложная ортопедическая обувь с внутренним рельефом, повторяющим аномальную форму стопы.
Ригидная подошва с так называемым перекатом — приподнятой передней частью — препятствует дальнейшему смещению костных отломков при ходьбе. Постоянное ношение качественной ортопедической обуви предотвращает развитие трофических язв в местах повышенного давления. Попытки ортопедической коррекции деформаций при ОАП (супинаторы и т. п.) бесперспективны и чреваты быстрым развитием язв.
Методы хирургического восстановления скелета стопы при ОАП
Предложен ряд методов оперативного вмешательства, направленных на коррекцию деформации стопы при ОАП (артродез, резекция костных структур, создающих повышенное давление на подошвенную поверхность и приводящих к образованию незаживающей язвы), но в России опыт их применения невелик.
Несомненным условием использования этих методов является полное стихание воспалительного процесса и остеолиза (так как в противном случае оперативное вмешательство может способствовать появлению новых очагов деструкции). Вероятно, лечение препаратами, укрепляющими костную ткань, создает более благоприятные условия для проведения операции.
Однако вопрос о показаниях к хирургическому лечению и его безопасности при ОАП по-прежнему остается спорным. Чаще всего показанием к такому лечению служит тяжелая деформация стопы, делающая невозможным изготовление адекватной ортопедической обуви. В любом случае после оперативного вмешательства необходимо обеспечить полную 3-месячную разгрузку пораженной конечности (постельный режим, далее — Total Contact Cast или его аналог).
Профилактика
Вопрос о методах профилактики в группах риска окончательно не решен. Своевременное выявление остеопении в дистальных отделах конечностей позволило бы восстанавливать костную плотность с помощью соответствующих препаратов.
Кроме того, недостаточно разработаны методы количественной оценки костной плотности (денситометрии) скелета стоп, без которых невозможно составить представление об изменениях плотности костной ткани на фоне лечения, а также выбрать наиболее эффективные препараты и т. п.
Следовательно, основой профилактики ОАП остается адекватное лечение сахарного диабета, подобранное с учетом современных рекомендаций: обучение больных методам самоконтроля, поддержание гликемии на уровне, близком к «недиабетическому», и своевременное назначение инсулина при СД 2-го типа.
Ключевые моменты диагностики и лечения
- Нарушения магистрального кровотока в нижних конечностях и диабетическая остеоартропатия — взаимоисключающие заболевания.
- Во всех случаях одностороннего отека стопы у больного сахарным диабетом следует исключать ОАП.
- Лишь своевременное и «агрессивное» лечение позволяет остановить процесс разрушения скелета стопы.
- Основой лечения ОАП является полная разгрузка конечности.
- Нередкая ошибка — ампутация стопы, пораженной остеоартропатией, принятой за гнойно-деструктивный процесс.
- Применение вазоактивных препаратов ухудшает прогноз при ОАП.
- Для пациентов с диабетической остеоартропатией ношение индивидуально изготовленной ортопедической обуви обязательно.
Источник: http://www.persey-orto.ru/articles/article4.php
Диабетическая остеоартропатия или артропатия Шарко
Диабетическая остеоартропатия (артропатия Шарко) – тяжёлое, редкое осложнение сахарного диабета, которое проявляется безболевым прогрессирующим разрушением преимущественно мелких суставов стоп и голеностопного сустава неинфекционного характера.
Также важны уровни сахара крови, регулярность приёма сахароснижающих препаратов, и то, применялись ли для лечения препараты инсулина. Чаще процесс односторонний. При несвоевременно начатом и неадекватном лечении приводит к стойкой инвалидизации пациента. Болезнь впервые была описана учёным Шарко и названа в честь него. Как правило, предсказать развитие болезни невозможно, что осложняет ведение таких больных.
Механизм и проявления диабетической остеоартропатии
При диабете происходит поражение нервов, в результате нарушения чувствительной и двигательной иннервации, что приводит к снижению всех видов чувствительности. Это ведёт к повышению риска травмирования. Кроме того, при сахарном диабете происходит деминерализация костной ткани, что повышает шансы травматического повреждения с развитием остеоартропатии.
Кроме основных проявлений травмы возникает воспалительный процесс, сопровождающийся отёком. Связки сустава ослабевают, растягиваются и может произойти их разрыв. В результате этого сустав деформируется, если рядом располагаются здоровые суставы, то они обязательно вовлекаются в деструктивный процесс. Любое, даже мелкое повреждение может инициировать появление артропатии Шарко.
Из-за открытия артерио-венозных шунтов происходит усиление кровотока в костной ткани, что вызывает вымывание минерального компонента, ещё больше ослабляя кость. Следует учесть, что не у всех больных, страдающих диабетической полинейропатией, развивается стопа Шарко.
Остеоартропатия не развивается у пациентов, которые страдают диабетическим нарушением кровоснабжения нижних конечностей, так как при ишемии невозможно усиление кровотока с вымыванием из кости минерального компонента.
Стадии
- Острое разрушение сустава с микропереломами кости, растяжение суставной капсулы с последующими подвывихами. Стопа отекает, кожа над ней краснеет, температура кожных покровов повышается. Боли при этом не беспокоят. На рентгенограмме выявить патологические изменения довольно сложно, так как они в основном представлены разряжением костной ткани и микропереломами.
- Фрагментация костей. Стопа начинает деформироваться, свод может уплощаться. На рентгенограмме можно обнаружить фрагменты кости.
- Деформация стопы значительно выражена и заметна невооружённым взглядом. Возможно образование спонтанных переломов и вывихов. Пальцы клювовидно сгибаются. Функция стопы резко нарушена, она напоминает мешок с костями. На рентгенограмме можно обнаружить фрагменты костной ткани и значительное нарушение её нормальной формы.
- Развитие осложнений: образуются длительно незаживающие язвы (дефект кожных покровов), которые могут привести к проникновению инфекции и развитию тяжёлых гнойных осложнений (флегмоны, гангрены, остеомиелита).
Диагностика
Крайне важно установить диагноз как можно раньше, что предотвратит развитие необратимых изменений в стопе. Но выявление болезни на ранних этапах затруднено, что связано с невозможностью визуализировать характерные изменения в костях и суставах при помощи рентгенограммы.
На начальных этапах важно отличить неинфекционный процесс от возможных инфекционных. Вспомогательными методами являются сцинтиграфия костей и магнитно-резонансная томография. Если у больного сахарным диабетом возник отёк стопы – обязательно нужно исключить остеоартропатию Шарко.
Лечение
Лечение зависит от того, в какой стадии развития находится остеоартропатия, насколько разрушен сустав, успел ли сформироваться ложный, присоединилась ли вторичная инфекция и сопровождается ли заболевание формированием длительно незаживающих хронических язв. На начальных стадиях необходимо максимально снизить вероятность переломов.
Источник: http://spina-sustav.ru/bolezni/diabeticheskaya-osteoartropatiya-ili-artropatiya-sharko.html
Стопа Шарко
Стопа Шарко (Charcot) характеризуется деструкцией костей и суставов, их разрушением и перестройкой. Все это может быть одним из наиболее грозных осложнений диабетической стопы, и впервые описано как осложнение сухотки спинного мозга.
Существует мнение, что незамеченная травма с последующей опорой на повреждённую нижнюю конечность обусловливает переломы и деструкцию суставов; однако имеется доказательство того, что усиленный кровоток к кости при автономной нейропатии активирует остеокласты и приводит к местному остеопорозу, вероятно способствующему переломам при малейшей травме.
В дальнейшем ситуация затрудняется тем, что переломы могут не происходить в течение нескольких недель после возникновения вздутия стопы. Мы заметили, что вокруг поражённых суставов часто развиваются околосуставные эрозии, иногда предшествующие переломам и фрагментации; на основании этого предполагается, что воспалительная артропатия (возможно, вторичная по отношению к травме) — первая стадия процесса и что непрекращающаяся весовая нагрузка удлиняет эту стадию, способствуя околосуставной резорбции костной ткани и возникновению переломов.
Симптомы
Как правило, стопы таких пациентов тёплые и отёчные. Хотя в подавляющем большинстве руководств это состояние описывается как безболезненное, пациенты часто ощущают дискомфорт, но не настолько выраженный, чтобы препятствовать ходьбе. Длительность заболевания часто составляет несколько недель с момента появления симптомов, и, в связи с отсутствием выраженной боли, простые радиографы, к сожалению, не могут применяться.
Лечение
Цель лечения — сократить это время для минимизации степени костной и суставной деструкции.
Пациенты-диабетики, страдающие нейропатией, подвержены высокому риску развития язв на тыльной поверхности пяток при неподвижном положении лёжа на протяжении нескольких дней. Это может составить большую нагрузку на пятки и должно полностью предотвращаться и не допускаться врачами.
Простое применение поролоновых подкладок для ног — это всё, что нужно для облегчения давления на пятки в то время, пока проводится лечение стопы Шарко пациент находится в постели. Для пациентов из группы повышенного риска этот метод должен применяться рутинно. Облегчающая давление обувь считается полезной для пациентов, прикованных к инвалидному креслу.
Перспективные исследования лечения стопы Шарко могут способствовать предотвращению развития язв стопы и предрасполагающих к формированию язвенных дефектов факторов, а также могут продемонстрировать более эффективные способы заживления язв. Однако распространение современной «наилучшей практики» уже приводит к пересмотру этого положения.
Источник: http://surgeryzone.net/info/info-hirurgia/stopa-sharko.html
Хирургическое лечение диабетической остеоартропатии (стопы Шарко)
Деформация скелета стопы при диабетической остеоартропатии и гнойно-некротические осложнения, требующие хирургического вмешательства могут быть разной вариации. Хирургическое лечение, направленное на сохранение стопы должно иметь соответствующие обоснования с учетом характера гнойно-некротического очага, сопутствующей патологии и социального статуса пациента.
Стратегия хирургического лечения включает в себя так же, как и при нейропатической форме СДС два компонента:
- хирургическую обработку гнойно-некротического очага;
- пластическую реконструкцию стопы;
Хирургическая обработка у больных со стопой Шарко выполняется как первый этап при флегмонах и инфицированных ранах по принципу первично-радикальной. Во время хирургической обработки иссекаются все видимые нежизнеспособные ткани и удаляются свободно лежащие костные секвестры.
Пластическая реконструкция при стопе Шарко может выполняться как вторым этапом, так и самостоятельно, без предшествующей хирургической обработки, с целью предупреждения развития осложнений.
Оптимальная резекция костных структур, правильное формирование кожно-фасциальных лоскутов с полным закрытием раневого дефекта являются определяющими факторами в профилактике образования натоптышей, а в последующем язвенных дефектов стопы.
Больная П., 60 лет поступила в отделение диабетической стопы с жалобами на отечность и деформацию левой стопы и области голеностопного сустава, изменение цвета кожных покровов в этой же области, на наличие длительно незаживающей раны подошвенной поверхности той же стопы.
История заболевания: сахарный диабет 1 типа, с 1980г. Уровень гликемии на тот момент составлял 25 ммоль/л. Назначена инсулинотерапия. Около 2-х лет деформация обеих стоп в виде уплощения свода. С февраля 2010 г. стала отмечать нарастание гиперемии левой стопы, формирование абсцесса, который был вскрыт 19.02.10 по месту жительства, вскрытие и повторное дренирование абсцесса 9.03.10.
С 22.03.10 по 26.03.10 стационарное лечение в больнице по месту жительства, где диагностирован остеомиелит костей левой стопы, обострение. В апреле 2010г. диагностирована диабетическая остеоартропатия обеих стоп. Обратилась в ФГБУ ЭНЦ, госпитализирована 22.04.10.
При поступлении общее состояние удовлетворительное. Температура тела нормальная. Местно: левая стопа умеренно отечна, деформирована. На подошвенной поверхности левой стопы имеется язвенный дефект 1х1см. Пульсация на артериях стопы отчетливая.
Данные инструментальных методов исследования:
На рентгенограммах левой стопы пятнистый остеопороз. Остеоартропатическая перестройка костей предплюсны. Остеолитические изменения клиновидных и кубовидной костей, отек мягких тканей. Обызвествление стенок сосудов 2 стадии.
После проведенного комплексного клинического, лабораторного и инструментального обследования больной поставлен диагноз: Сахарный диабет 1 типа, тяжелого течения, декомпенсация.
Осложнения: Дистальная диабетическая нейропатия 3 ст. Диабетическая остеоартропатия обеих стоп, хроническая стадия (стопа Шарко). Хронический язвенный дефект подошвенной поверхности левой стопы. Диабетическая нефропатия на стадии протеинурии. Непролиферативная диабетическая ретинопатия обоих глаз.
Сопутствующий: Артериальная гипертония II степени, II стадии, риск IV. Гепатит С. Хронический гастрит, ремиссия. Хронический бронхит, ремиссия. Хронический геморрой, вне обострения. Дорсопатия. Вертеброгенная люмбалгия, ремиссия. Хроническая гипохромная анемия средней степени тяжести. Хронический пиелонефрит, стадия стихающего обострения.
В послеоперационном периоде в течение 2 недель проводились перевязки и полная разгрузка стопы, осуществляемая постельным режимом и креслом-каталкой. Выполнены контрольная рентгенография и компьютерная томография стопы.
После снятия швов на левую нижнюю конечность изготовлена съёмная иммобилизирующая повязка Total Contact Cast и разрешена ходьба в специальной ортопедической обуви. Больная осмотрена через 2 и 6 месяцев. Рецидива нет. Пациентка ведет активный образ жизни, постоянно используя иммобилизирующую повязку Total Contact Cast.
Источник: http://www.diabetstopa.net/news/84-stopa-sharko






