MODY-диабет или «масонский» тип диабета обычно выявляют у молодых людей до 25 лет. Его иногда путают с сахарным диабетом 2 типа, поэтому считается, что до 5% больных вторым типом на самом деле больны MODY-диабетом.
Данный тип сахарного диабета характеризуется нарушением толерантности к глюкозе, но редко приводит к сосудистым осложнениям и ожирению. Он обусловлен мутациями в нескольких генах, связанных с производством инсулина.
Диагностируют MODY-диабет с помощью молекулярно-генетического анализа, стоимость которого доходит до 35 000 рублей. Подробнее о данном типе диабета предлагаю почитать в нижеследующих материалах, которые я нашел в сети.
Редкий mody-диабет!
Определить наличие диабета и уточнить его тип сегодня не составит труда даже начинающему эндокринологу. Но сказанное, к сожалению, не относится к случаям, когда имеет место заболеваемость mody-диабетом.
При первом типе организм испытывает абсолютный дефицит эндогенного инсулина, – клетки, вырабатывающие его, начинают потихоньку вымирать, а приостановить этот процесс современная медицина, к сожалению, не в состоянии.
При втором типе все не так трагично, так что сохранить успешную и длительную компенсацию болезни вполне возможно при помощи таблетированных сахароснижающих препаратов, а то и вовсе регулярных физических нагрузок и диетического питания.
Здесь уже все зависит от состояния здоровья пациента на момент постановки диагноза, а также силы его воли и желания сотрудничать с врачом в целях максимально лучшей компенсации болезни. Речь пойдет про mody-диабет, ситуации, когда следует его заподозрить, и варианты течения этой патологии.
Mody-диабет – выход за рамки привычного
Иногда возникают ситуации, при которых течение болезни существенно отличается от стандартов, характерных для первого или второго типов. Что делать, например, когда у ребенка время от времени наблюдается повышение уровня гликемии в диапазоне 6,2-8,0 ммоль/л, которое несмотря на длительное существование, не способствует развитию яркой, классической картины сахарного диабета 1 типа, и абсолютно не прогрессирует?
Почему у некоторых детей медовый месяц болезни никак не закончится вот уже третий или четвертый год? Почему некоторым молодым пациентам “с первым типом” нет необходимости повышать дозу вводимого инсулина с течением времени, даже если они не являются прилежными учениками школы диабета и контролируют гликемический профиль достаточно редко?
Другими словами, почему иногда, хоть и очень редко, диабет у молодых и детей протекает в легкой, необременительной форме, почти как диабет 2 типа, диагностируемый у пожилых? Дело в том, что 5-7% от всех случаев этой болезни приходится на mody-диабет.
Хотя это только официально зарегистрированные цифры. В действительности же mody-диабет, по мнению специалистов, наблюдается гораздо чаще. Связано это с объективными трудностями диагностики. Что же это за диагноз, и как к нему относиться?
Что такое диабет MODY?
Диабет Mody в переводе с английского означает диабет у молодых зрелого типа (Maturity-Onset Diabetes of the Young). Впервые данная аббревиатура была введена в 1975 году Таттерсаллом и Фаджансом для характеристики слабопрогрессирующего диабета у молодых, имеющих отягощенную наследственность.
Для постановки диагноза “mody-диабет” обязательно обнаружение мутаций в определенных генах. На данный момент известны мутации в восьми различных генах, которые приводят к развитию разных вариантов Mody-диабета. Все они отличаются между собой по клинике, частоте встречаемости и требуемой тактике ведения больных.
Когда следует подозревать эту болезнь?
Итак, в каких же ситуациях речь может идти про mody-диабет? Когда течение болезни ставит под подозрение наличие диабета пожилых в молодом возрасте? В тех случаях, когда клиника болезни схожа с диабетом первого типа, подозрительными и нетипичными станут следующие симптомы:
- продолжительная (более года) ремиссия диабета (медовый месяц) при полном отсутствии периодов декомпенсации;
- отсутствие кетоацидоза при манифестации;
- наличие нормального уровня С-пептида в крови, то есть отсутствие полной утраты секреторной активности инсулинсекретирующих клеток;
- хорошая компенсация болезни на фоне низкой инсулинопотребности;
- гликированный гемоглобин не выходит за пределы 8%;
- отсутствие ассоциации с HLA-системой; отсутствие антител к инсулину и бета-клеткам.
Обязательным условием в случае с диабетом mody является наличие близких родственников, которым диагностировали сахарный диабет, пограничную гипергликемию натощак, нарушение толерантности к углеводам или гестационный диабет. Также о моди-диабете может идти речь в случаях, когда у лиц до 25 лет выявили диабет второго типа, и при этом у них отсутствовало ожирение.
А сейчас очень важная информация для родителей детей, у которых на протяжении минимум двух лет отмечаются такие проявления, как:
- умеренная тощаковая гипергликемия (до 8,5 ммоль/л в плазме крови) при отсутствии характерной клиники диабета (похудание, полиурия, полидипсия и т. д.);
- нарушение толерантности к углеводам.
Такие больные вроде ни на что не жалуются, но в то же время, если вовремя не взяться за решение проблемы, можно упустить наиболее значимый период. Если разовьются серьезные осложнения и болезнь перейдет в стадию декомпенсации, то контролировать ее течение будет крайне сложно. Поэтому необходимо дальнейшее детальное исследование, и в случае необходимости – сахароснижающая терапия.
Еще одна небольшая информация: диабет-mody у женщин наблюдается несколько чаще, чем у представителей сильного пола. Считается также, что течение болезни у женщин всегда проходит в несколько тяжелой форме, чем у мужчин.
Варианты течения заболевания
На основании определения генетической мутации различают 6 типов диабета mody. Они так и называются Mody-1, Mody-2,….. и Mody-6. По характеру течения они отличаются между собой. К примеру, наиболее мягким течением отличается Mody-2. Этот вариант патологии редко прогрессирует, не приводит к развитию кетоацидоза, а тощаковая гликемия не достигает значений выше 8 ммоль/л.
В отличие от второго варианта, прогрессирует быстро, а начало болезни приходится на более поздний возраст (старше 10 лет). Отличается более тяжелым течением. Mody-1 – редчайшая патология. Распространенность – менее 1% от всех вариантов mody-диабета.
Протекает также тяжело. В более старшем возрасте (от 17 лет) проявляется моди-4, а моди-5 отличает хорошая компенсация, мягкое течение, однако частое развитие такого осложнения, как диабетическая нефропатия.
Как лечить?
Лечение диабета mody практически такое же, как и классического диабета 2 типа. В самом начале болезни сахар в крови можно контролировать при помощи организованных физических нагрузок и строгой диетотерапии. Что интересно, правильно дозированные, регулярные физические нагрузки при mody-диабете часто дают превосходные результаты, иногда даже в изолированной форме.
Некоторые прибегают к помощи рецептов народной медицины в лечении этого заболевания, некоторые – используют дыхательную гимнастику и йогу в качестве вспомогательного средства, некоторые начинают активно употреблять в пищу сахароснижающие продукты.
В начале обычно к терапии добавляются сахароснижающие таблетки, а далее уже и инсулин. В каждом случае все строго индивидуально. Переход на инсулинотерапию обычно становится необходимым в пубертатном периоде, когда наблюдаются значительные изменения в гормональном статусе организма.
Источник: http://endokrinoloq.ru/vstrechajte-redkij-mody-diabet
MODY — наследственная форма диабета у детей
Среди специфических разновидностей сахарного диабета (СД) есть много наследственных форм и генетических синдромов. Среди них достоин упоминания так называемый MODY-диабет. Сегодня я расскажу про MODY у детей, чем он проявляется и как его заподозрить.
Бывает, что клиническая картина или течение диабета у ребенка не совсем подходит под широко известные СД I типа или СД II типа. В этих случаях нередко оказывается MODY-диабет. Вот несколько примеров:
- у ребенка с нормальным весом в течение нескольких лет натощак выявляется повышенный уровень сахара в диапазоне 6,2-8,0 ммоль/л (в норме натощак 3,3-5,5 ммоль/л), но никаких симптомов не возникает (нет большого количества мочи, нет жажды, слабости, запаха ацетона изо рта и кетоновых тел в моче);
- выставлен диагноз СД I типа, но дозу инсулина корректировать не требуется, а долгосрочные показатели уровня сахара (гликозилированный гемоглобин) хорошие,
- уровень глюкозы в пределах нормы или незначительно увеличен, но в моче обнаруживается сахар, который там должен появляться лишь при концентрации в крови выше 10 ммоль/л.
Что такое MODY
MODY на английском означает Maturity Onset Diabetes of the Young (диабет зрелого типа у молодых). Впервые термин «диабет зрелого типа у молодых» и сокращение MODY были придуманы в 1975 году для определения малопрогрессирующего семейного диабета у молодых пациентов.
Это сборная группа генетических заболеваний с нарушенной функцией бета-клеток поджелудочной железы, выделяющих инсулин. Точная цифра распространенности MODY-диабета неизвестна, но ориентировочно это до 2-5% всех пациентов с сахарным диабетом.
Как наследуется
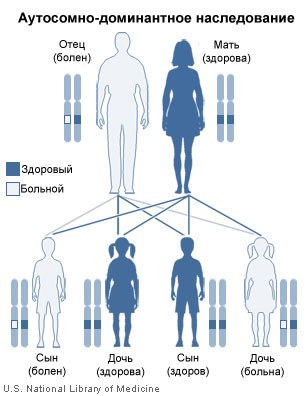
Общей особенностью всех разновидностей MODY-диабета является аутосомно-доминантное наследование.
Аутосомное наследование — это наследование, не связанное с полом, то есть признак передается не с половыми хромосомами (таких две: X и Y), а с обычными хромосомами (их 44), по этой причине «диабет зрелого типа у молодых» может передаться по наследству как мальчику, так и девочке.
Чтобы этого MODY-диабета не было, оба полученных гена не должны быть доминантными (недоминантные гены называют рецессивными). Таким образом, у пациента с MODY-диабетом обязательно должен болеть хотя бы кто-то из родителей и более далекие родственные (дедушка/бабушка и др.).
 MODY-диабет относится к моногенным заболеваниям (т.е. обусловленным мутацией только в одном гене в отличие от полигенных болезней — артериальная гипертензия, ишемическая болезнь сердца, язвенная болезнь, бронхиальная астма, псориаз и др.).
MODY-диабет относится к моногенным заболеваниям (т.е. обусловленным мутацией только в одном гене в отличие от полигенных болезней — артериальная гипертензия, ишемическая болезнь сердца, язвенная болезнь, бронхиальная астма, псориаз и др.).
У кого проявляется
Первые признаки MODY-диабета проявляются у детей, подростков и молодых людей. Половина всех случаев регистрируется у девушек именно во время беременности в форме гестационного диабета.
Для постановки диагноза «диабет зрелого типа у молодых» обязательно требуется наличие прямых родственников (мать, отец, бабушки, дедушки) с каким-либо нарушением уровня гликемии (глюкозы крови):
- сахарный диабет,
- гестационный диабет,
- нарушенная толерантность к глюкозе,
- нарушенная гликемия натощак.
Разновидности
На данный момент известно 8 разновидностей MODY-диабета. По частоте встречаемости они распределяются в обратном порядке:
- MODY-3 — самый частый (70% всех случаев MODY),
- MODY-2 — бывает реже,
- MODY-1 — самый редкий из этих трех (до 1%),
- остальные типы MODY бывают еще реже и потому не имеют практической значимости.
Считается, что появление диабетических осложнений (сосудистых, нервных, глазных и др.) не зависит от типа MODY, а обусловлено лишь продолжительностью периода повышенного уровня сахара в крови.
MODY-3 встречается чаще всех остальных видов (70% всех MODY) и обусловлен мутациями гена HNF-1 альфа. Кодируемый им белок участвует в синтезе РНК по матрице ДНК. Для MODY-3 характерно:
- мягкое (с минимумом симптомов) начало в возрасте 20-40 лет (изредка и позже), что затрудняет раннюю диагностику,
- обычно этот диабет расценивается как СД I типа,
- характерно отсутствие кетоацидоза (не бывает запаха ацетона изо рта и кетоновых тел в моче),
- уровень С–пептида (он соответствует уровню секреции инсулина) определяется в нормальных пределах при уровне глюкозы крови выше 8 ммоль/л,
- уровень сахара натощак может быть и в норме, но при глюкозотолерантном тесте нередко отмечается сильный прирост уровня гликемии в 5 ммоль/л и выше,
- из-за нарушения почечного барьера в моче часто бывает сахар даже при нормальном его уровне в крови,
- существенные колебания уровня сахара в крови приводят к сосудистым осложнениям,
- все больные должны соблюдать диету,
- длительный (больше 3 лет) период «медового месяца» («медовым месяцем диабетика» называют период после начала лечения инсулином, когда изначально подобранные дозы инсулина сильнее обычного снижают уровень сахара, что вынуждает снижать их вплоть до временной отмены инсулинотерапии). Обычно удается добиться удовлетворительного уровня глюкозы назначением минимальных доз инсулина, однако начинать лечение рекомендуется именно с приема внутрь препаратов сульфонилмочевины,
- длительно отмечается высокая чувствительность к производным сульфонилмочевины, поэтому начальная доза препарата из группы сульфонилмочевины (глибенкламид и др.) должна составлять 1/4 от начальной дозы взрослого.
MODY-1 находится на третьем месте по частоте (после MODY-3 и MODY-2). Он обусловлен мутациями похожего гена HNF-4 альфа. По этой причине MODY-1 по клинической картине очень похож на MODY-3 за исключением нарушения почечного барьера (то есть при MODY-1 при нормальном уровне сахара в крови его точно не будет в моче).
MODY-2 является вторым по частоте среди всех MODY-диабетов, но протекает мягче по сравнению по сравнению с MODY-3 и -1. MODY-2 возникает при мутациях гена фермента глюкокиназы. Этот тип сложен для диагностики, потому что или не имеет клинических проявлений, или проявляется как СД II типа. Для MODY-2 характерен низкий риск сосудистых осложнений. Типично:
- длительная умеренная гипергликемия натощак (5,5–8,5 ммоль/л),
- уровень HbA1c (гликозилированного гемоглобина) не превышает верхнюю границу нормы,
- при глюкозотолерантном тесте через 2 часа отмечается невысокий прирост уровня сахара (меньше 3,5 ммоль/л),
- у родственников отмечаются случаи гипергликемии натощак или легкой формы сахарного диабета,
- обычно дети с MODY-2 не нуждаются в применении лекарств, но фармакотерапия (сахароснижающие таблетки, инсулин) недостаточно эффективна.
Подтипы MODY-4, MODY-6, MODY-7 проявляются в форме инсулинНЕзависимого сахарного диабета, но встречаются настолько редко, что практикующим эндокринологам даже не рекомендуется их искать.
Как заподозрить
Заподозрить MODY-диабет можно по нескольким признакам, которые в целом не типичны для СД 1-го или 2-го типа:
| Признак MODY | Отличие от СД I или II типа |
| Раннее выявление (до 25 лет) | СД II типа чаще выявляется после 50 лет |
| Отсутствие ожирения | Ожирение очень характерно для СД II типа |
| Наследственный характер (повышенный уровень сахара в двух и более поколениях) | При наличии СД I типа у родственников риск заболеть высокий, но значительно ниже 100% |
| Отсутствие кетоацидоза (запаха ацетона и кетоновых тел в моче) при выявлении диабета | Кетоацидоз характерен для начала СД I типа |
| Сохранение секреции инсулина бета-клетками, о чем свидетельствует нормальный уровень С-пептида | Низкий уровень С-пептида очень характерен для СД I типа |
| Отсутствие антител против клеток поджелудочной железы, к инсулину, тирозинфосфатазе и глутаматдекарбоксилазе | Наличие антител очень характерно для начала СД I типа (потом антитела могут исчезнуть из крови) |
| Длительная (от 1 года и больше) ремиссия («медовый месяц диабетика») без периодов высокого сахара | Длительный «медовый месяц» не характерен для СД I типа, обычно он длится не более 1-3 месяцев |
| Состояние компенсации на фоне малой потребности в инсулине (уровень гликозилированного гемоглобина HbA1c находится в рекомендованных для больных СД I типа значениях — ниже 8%) | При СД I типа нужно регулярное введение значительных доз инсулина для поддержания рекомендованного уровня сахара в крови |
| Отсутствие ассоциации с HLA-антигенами | При СД I типа у 50% выявляются HLA-антигены DR4, DQB*0302 и/или DR3, DQB*0201, наличие которых многократно увеличивает риск болезни |
Нужно обследоваться на MODY, если у если у ребенка, подростка или молодого человека в течение 2 лет:
- несколько раз зафиксирована гипергликемия натощак (в крови из пальца 5,6—8,5 ммоль/л) БЕЗ характерных симптомов сахарного диабета (много пьет, ест, мочится и худеет),
- при проведении глюкозотолерантного теста уровень гликемии через 2 часа выше 7,8 ммоль/л.
Как поставить диагноз
Достоверно определить тип MODY-диабета можно лишь с помощью молекулярно-генетического исследования (ПЦР — полимеразная цепная реакция), подтверждающего наличие мутаций в том или ином гене.
Полный список обследований таков:
- Определение уровня глюкозы, инсулина и С–пептида.
- Глюкозотолерантный тест.
- Определение аутоантител к различным антигенам бета–клеток поджелудочной железы.
- Определение содержания HbA1c (гликозилированного гемоглобина) для определения тяжести и длительности гипергликемии.
- УЗИ поджелудочной железы.
- Исследование мочи на сахар, микроальбумин.
- Определение амилазы крови, мочи, трипсина кала.
- Липидный спектр крови.
- Консультация окулиста (нужно оценка состояния глазного дна, поскольку диабет дает осложнения на орган зрения).
- Генотипирование (ПЦР).
- Копрограмма.
P.S. Помимо MODY-диабета существуют другие наследственные формы специфических типов сахарного диабета. Они могут сочетаться со врожденной глухотой, атрофией зрительного нерва и характерными врожденными синдромами (Дауна, Клайнфельтера, Шерешевского-Тернера и др.).
Источник: http://www.happydoctor.ru/info/1654
MODY-диабет: Что важно знать?
Диабет MODY означает «диабет взрослого типа у молодых» (Maturity-onset diabetes of the young). Это моногенная форма диабета, характеризующаяся ранним началом, аутосомно-доминантным типом наследования, в основе – мутация генов, вызывающая нарушения в работе островкового аппарата поджелудочной железы.
На сегодняшний день известно 13 типов диабета MODY, для определения которых обязательно обнаружение мутаций в определенных генах. Правильная генетическая диагностика крайне важна, так как:
- разные типы диабета требуют разной тактики ведения пациентов,
- необходимо прогностическое генетическое тестирование родственников пациента без признаков сахарного диабета.
Введение
Впервые MODY-диабет был описан R.Tattersall в 1974 году в трех семьях как диабет легкого течения, с аутосомно-доминантным типом наследования, возникающий у молодых людей. В 1975 году R.Tattersall и S. Fajans впервые вводят аббревиатуру MODY для определения слабопрогрессирующего диабета у молодых с наследственной отягощенностью.
Лишь в 1990-е годы достижения в области молекулярной генетики и наличие больших родословных помогают в идентификации генов, отвечающих за эту форму диабета. В настоящее время диабет MODY хорошо описан в европейских и североамериканских популяциях, однако распространенность в азиатских популяциях до сих пор неизвестна. В данном обзоре опубликованы основные текущие данные по диабету MODY по результатам исследований, проведенных в Корее.
Классификация и фенотипические признаки
MODY-диабет – это моногенная форма диабета, обладающая генетической, метаболической и клинической разнородностью.
Гены, известные в настоящее время, мутации в которых вызывают диабет MODY:
- Ген ядерного фактора гепатоцитов 4α (HNF4A; MODY1),
- Ген глюкокиназы (GCK; MODY2),
- Ген ядерного фактора гепатоцитов 1α (HNF1A; MODY3),
- Ген транскриптационного фактора PDX1 (PDX1; MODY4),
- Ген фактора транскрипции 2 (TCF2) или ядерный фактор гепатоцитов 1β (HNF1B; MODY5),
- Ген фактора нейрогенной дифференцировки 1 (NEUROD1; MODY6),
- Ген Kruppel-подобного фактора 11 (KLF11; MODY7),
- Ген карбоксил-этер-липазы (CEL; MODY8),
- Ген PAX4 (PAX4; MODY9),
- Ген инсулина (INS; MODY10),
- B-лимфоцит киназа (BLK; MODY11),
- АТФ-связывающая кассетта, суб-семейство C (CFTR/MRP), член 8 (ABCC8; MODY12),
- Ген KCNJ11 (MODY13).
В настоящее время 13 известных генов не объясняют все случаи выявленного диабета MODY, что подразумевает наличие еще неизвестных генных мутаций.
Наиболее распространенные причины MODY-диабета это мутации в генах:
- GCK – 32% от всех случаев MODY-диабета в Великобритании,
- HNF1A – 52%,
- HNF4A – 10%,
- HNF1B – 6%.
У пациентов из стран Азии гены, мутации которых приводят к MODY-диабету, отличаются:
- В Корее, только у 10% пациентов с MODY-диабетом или сахарным диабетом 2 типа с ранним началом (СД2) были обнаружены известные MODY генные мутации (HNF1A 5%, GCK 2,5%, и 2,5% HNF1B),
- в Японии и Китае – от 10% до 20%.
Это указывает на необходимость обнаружения новых генов, дефекты которых могут приводящих к диабету MODY в странах Азии.
Клинические характеристики
GCK-MODY(MODY2)
Глюкокиназа – гликолитический фермент, катализирует превращение глюкозы в глюкозо-6-фосфата, контролирует глюкозо-опосредованное высвобождение инсулина из β-клеток. GCK-MODY, наиболее распространенная форма (примерно 48%) среди лиц европеоидной расы.
Клиническая картина проявляется в виде:
- умеренной гипергликемии натощак с рождения (от 5,5 до 8,0 ммоль/л, гликозилированный гемоглобин в диапазоне 5.8% до 7.6%),
- незначительное ухудшение с возрастом,
- протекает бессимптомно – часто впервые диагностируются во время рутинного скрининга или во время беременности,
- редко приводит к тяжелым осложнениям.
Пациенты с GCK-MODY не требуют лечения вне беременности, так как:
- сахароснижающая терапия неэффективна,
- отсутствуют поздние осложнения.
Во время беременности может потребоваться терапия инсулином, для предотвращения чрезмерного роста плода.
HNF1A-MODY (MODY3)
Гетерозиготные мутации HNF1A ведут к прогрессивной дисфункции β-клеток, что приводит к диабету в начале взрослой жизни:
- у 63% носителей данного гена к 25 годам,
- практически у 100% к 55 годам.
У носителей глюкозурия появляется еще до манифестации диабета из-за пониженной почечной реабсорбции глюкозы.
Гипергликемия может быть тяжелой, ухудшается в течение жизни, риски микро- и макрососудистых осложнений схожи с сахарным диабетом 1 типа (СД1) и СД 2 типа. Необходим тщательный гликемический контроль.
Пациенты с HNF1A-MODY чувствительны к терапии:
- препаратами сульфонилмочевины (терапия первой линии),
- с течением времени может потребоваться инсулин.
HNF4A-MODY (MODY1)
Первый описанный тип диабета MODY. HNF4A – фактор транскрипции, находящийся в печени, кишечнике, почках и поджелудочной железе. Участвует в регуляции генов, необходимых для метаболизма и транспорта глюкозы. HNF4A мутации составляют менее 10% случаев MODY в Европе, и более чем 103 мутаций в 173 семьях были определены до сих пор.
Гетерозиготные мутации HNF4A приводят к значительной макросомии плода, за счет увеличенной секреции инсулина, развитием неонатальной гипогликемии у плода. Характерны отсутствие глюкозури и низкие аполипопротеины (apoA11, apoCIII и апоВ) HNF4A-MODY. Препараты сульфонилмочевины являются препаратами первой линии у данных пациентов.
PDX1-MODY (MODY4)
PDX1 (фактор инсулинового промотора 1 [IPF1]) – фактор транскрипции, участвует в развитии поджелудочной железы и экспрессии гена инсулина. Гомозиготная мутация может привести к перманентному диабету новорожденных вследствие недоразвития поджелудочной железы. Гетерозиготные мутации PDX1 приводят к дисфункции β-клеток и MODY4. PDX1– MODY очень редкая причина диабета MODY.
HNF1B-MODY (MODY5)
HNF1B кодируется геном TCF2, экспрессирующимся в печени, почках, кишечнике, желудке, легких, яичниках, β-клетках поджелудочной железы и влияет на их эмбриональное развитие. Гетерозиготная мутация в HNF1B характеризуется прогрессирующей недиабетической нефропатией, атрофией поджелудочной железы и аномалиями развития половых органов.
HNF1B-MODY фенотипы отличаются от HNF1A-MODY за счет того, что диабет HNF1B-MODY развивается как за счет резистентности к инсулину, так и дефекта секреции инсулина. Пациенты с HNF1B-MODY как правило требуют раннего начала инсулинотерапии.
NEUROD1-MODY (MODY6)
NEUROD1 – транскрипционный фактор, регулирующий дифференцировку β-клеток поджелудочной железы и некоторых нейронов сетчатки, внутреннего уха, мозжечка и гиппокампа. Гетерозиготные мутации NEUROD1 могут привести к диабету, как в детском так и во взрослом возрасте.
Мутации в обеих аллелях могут привести к неонатальному сахарному диабету с неврологическими нарушениями, сниженной способностью к обучению.
KLF11-MODY (MODY7)
KLF11 – транскрипционный фактор, регулирующий органогенез поджелудочной железы и активность инсулин-продуцирующих β-клеток поджелудочной железы взрослого человека. Два редких варианта гена KLF11 были выявлены в трех французских семьях с ранним началом СД 2 типа.
CEL-MODY (MODY8)
CEL экспрессируется в молочных железах и ацинарных клетках поджелудочной железы. Гетерозиготные мутации в гене CEL приводят к:
- атрофии,
- фиброзу,
- липоматозу поджелудочной железы,
- что в свою очередь ведет к экзокринной и эндокринной недостаточности и сахарному диабету.
PAX4-MODY (MODY9)
PAX4 – фактором транскрипции, участвует в дифференцировке инсулин-продуцирующих β-клеток поджелудочной железы. При дефекте этого гена сахарный диабет протекает часто с развитием кетоацидоза.
INS-MODY (MODY10)
Мутации INS – частая причина неонатального диабета, но редкая причина диабета MODY в детском или взрослом возрасте. Гетерозиготные мутации INS нарушают продукцию проинсулина, могут вызвать апоптоз β-клеток в эндоплазматическом ретикулууме.
Лечение, как правило, начинают с инсулина, хотя некоторые пациенты могут обходится приемом пероральных сахароснижающих препаратов.
BLK-MODY (MODY11)
BLK – через транскрипционные факторы PDX1 и NKX6.1 стимулирует синтез и секрецию инсулина в β-клетках поджелудочной железы. У лиц с MODY11 выше распространенность ожирения, чем у остальных типов MODY. В настоящее время мутации BLK выявлены в трех семьях.
ABCC8-MODY (MODY12)
ABCC8 кодирует рецептор сульфонилмочевины 1 (SUR1) субъединицу АТФ-чувствительных калиевых каналов (К-АТФ) в β-клетках поджелудочной железы. Гомо- и гетерозиготные мутации приводят к развитию неонатального сахарного диабета, гетерозиготные мутации могут также вызывать MODY диабет, клинический схожий с HNF1A/4A-MODY.
Необходима тщательная молекулярно-генетическая диагностика, так как она определяет тактику лечения пациента. Терапию рекомендуется начинать с препаратов сульфанилмочевины.
KCNJ11-MODY (MODY13)
KCNJ11 кодирует Kir6.2, часть канала К-АТФ. Гомозиготные мутации приводят к диабету новорожденных, гетерозиготные мутации могут приводить к самым разнообразным проявлениям сахарного диабета. Возраст на момент постановки диагноза варьируется от 13 до 59 лет.
Лечение данных пациентов проводится в зависимости от степени тяжести заболевания:
- диетой,
- пероральной сахароснижающей терапией,
- инсулином.
Исследования диабета mody в Корее
Распространенность MODY в Корее до сих пор не известна. В исследовании корейского населения, только у 10% из 40 случаев диабета MODY или СД 2 типа с ранней манифестацией были выявлены известные MODY генные мутации (HNF1A 5%, GCK 2,5%, а HNF1B 2,5%). Данные результаты схожи с данными Китая и Японии.
Существует необходимость исследований MODY диабета в странах Азии для выявления неизвестных мутаций.
Диагностика MODY
- Распространенность диабета MODY составляет 1% до 2% всех случаев диабета.
- Правильно поставленный диагноз определяет оптимальную стратегию лечения.
- Пациенты на инсулинотерапии вследствие неправильной постановки диагноза СД1 типа могут быть переведены на пероральную сахароснижающую терапию (препараты сульфонилмочевины) при диагностике HNF1A-MODY или HNF4A-MODY, которая не только улучшит качество их жизни, но и гликемический контроль.
- Генетическая диагностика MODY также может повлиять на прогноз пациента.
Пациентам с легкой степенью гипергликемии в подростковом возрасте и диагнозом GCK-MODY, HNF1A-MODY или СД1 необходим разный подход к ведению и терапии. Члены семьи пациентов с MODY должны пройти молекулярно-генетическое тестирование для определения носительства и вероятности проявления заболевания.
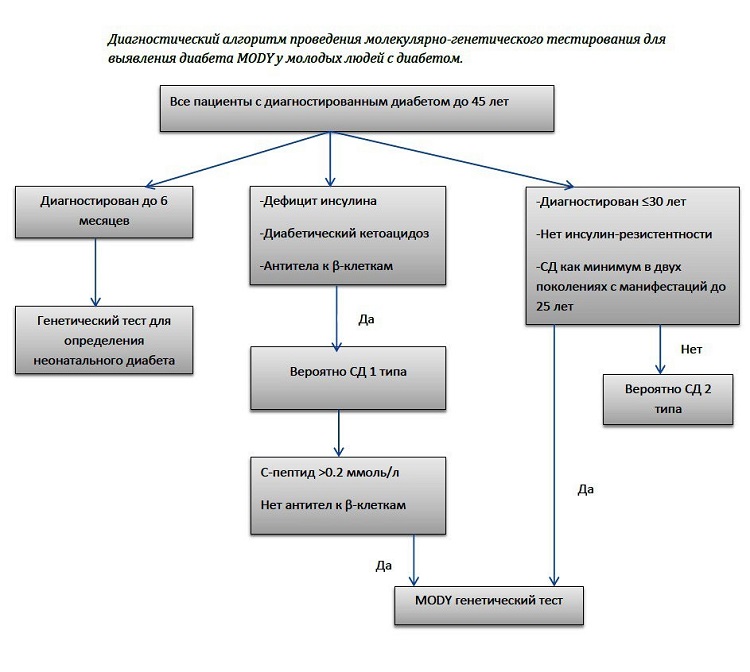
На данной схеме изображен диагностический алгоритм проведения молекулярно-генетического тестирования для выявления диабета MODY у молодых людей с диабетом.
Заключение
- MODY-диабет – частая причина моногенной формы диабета,
- составляет от 1% до 2 % от всех случаев диабета.
- Несмотря на низкую распространенность, выявление генов MODY имеет важное значение при постановке диагноза.
- Разнообразная клиническая картина диабета MODY объясняется генетической гетерогенностью.
- Только своевременная диагностика диабета MODY может обеспечить правильную тактику лечения и ведения пациентов, а также выявления генных мутаций у родственников пациентов.
- Общенациональный реестр MODY и систематический подход необходимы для быстрой диагностики и определения верной тактики лечения диабетом MODY.
Источник: http://actendocrinology.ru/archives/3993
MODY-диабет – как лечить?
Что такое MODY-диабет? Это наследственная форма диабета, связанная с патологией выработки инсулина и нарушением метаболизма глюкозы в организме в молодом возрасте (до 25 лет). Заболевание имеет код E11.8 по МКБ-10.
В настоящее время термин MODY-диабет (Maturity Onset Diabetes of the Young) используется в эндокринологии для определения моногенного ювенильного диабета – Monogenic Diabetes in the Young – передающихся по наследству дефектов секреции панкреатического гормона инсулина, которые могут проявляться в возрасте от 10 до 40 лет.
КОД ПО МКБ-10
E11.8 Инсулиннезависимый сахарный диабет с неуточненными осложнениями
Эпидемиология
Согласно данным ВОЗ, 1-2% молодых пациентов с инсулинонезависимым сахарным диабетом 2 типа в действительности имеют ювенильный моногенный диабет. По приблизительным оценкам, в мировых масштабах MODY-диабетом страдают от 70 до 110 человек на миллион.
Однако эксперты отмечают, что эти данные не точные, и, кроме того, более 80% случаев MODY в настоящее время диагностируется как более распространенные типы заболевания. В одном из отчетов UK Diagnostic testing centre фигурирует цифра – 68-108 случаев на миллион. Среди британцев больше всего распространены диабет MODY 3 (52% случаев) и MODY 2 (32%).
Исследования, проведенные в Германии, привели к выводу, что до 5% выявленных случаев сахарного диабета 2 типа, скорее всего, являются фенотипами MODY-диабета, а у пациентов младше 15-ти лет этот показатель составляет 2,4%.
По некоторым данным, значительно более высокая распространенность MODY-диабета отмечается у пациентов в азиатских странах.
Согласно клинической статистике, чаще всего диагностируется MODY-диабет 1, 2 и 3. А такие разновидности, как MODY 8 (или синдром диабет-панкреатической экзокринной дисфункции), MODY 9,10, 11, 13 и 14, выявляются крайне редко.
Причины
Исследования выявили ключевые причины MODY-диабета, и это генетически обусловленное нарушение инсулиносекретирующих функции эндокринных бета-клеток поджелудочной железы, сосредоточенных в панкреатических островках (островках Лангерганса). Патология наследуется по аутосомно-доминантному принципу, то есть при наличии мутантного аллеля у одного из родителей.
Для каждой разновидности MODY-диабета выявлены специфические патологические изменения, включающие различные аминокислотные замены, которые влияют на клинические признаки заболевания и возраст его манифестации.
И в зависимости от того, в каком гене произошли унаследованные мутации, различают фенотипы или виды MODY-диабета. На сегодняшний день установлены мутации в тринадцати различных генах: GCK, HNF1A, HNF4A, IPF1, HNF1B, NEUROD1, CEL, ABCC8, KCNJ11, INS, Pax4, KLF11, BLK.
У пациентов с таким видом моногенного диабета (проявляющегося от периода новорожденности до 16-18 лет) уровень глюкозы в крови может вырасти до 6-8 ммоль/л, так как чувствительность панкреатических бета-клеток к глюкозе снижена.
Патогенез
Патогенез диабета MODY 3 связан с мутацией в гомеобоксном гене HNF1А, который кодирует ядерный фактор 1-альфа гепатоцитов. Диабет проявляется в подростковом возрасте, демонстрирует низкий почечный порог для глюкозы (глюкозурию), но с возрастом уровень сахара в крови повышается.
Диабет MODY 4 возникает при мутации гена IPF1 (кодирующего фактор-промотор инсулина 1 в поджелудочной железе) и сопровождается значительными функциональными нарушениями в работе данного органа.
Диабет MODY 5 возникает при мутации гена HNF1В (гепатоцитарный ядерный фактор 1-бета); MODY 6 – при мутации гена фактора нейрогенной дифференцировки 1 (Neurod1); MODY 7 – гена KLF11 (регулирующего уровни экспрессии инсулина в панкреатических бета-клетках).
Симптомы
Клинические симптомы MODY-диабета зависят от его генетического подтипа. Некоторые формы заболевания – к примеру, MODY 1 – проявляются типичной картиной гипергликемии: полиурией (повышенным мочеиспусканием), полидипсией (усиленной жаждой) и лабораторно подтвержденными показателями повышенного уровня сахара в крови.
В то же время во многих случаях моногенный ювенильный диабет может протекать бессимптомно – как при фенотипах MODY 2 и MODY 3 – и диагностируется случайно, когда слегка повышенный уровень глюкозы обнаруживается при сдаче анализа по другому поводу.
Так, течение диабета MODY 2 сопровождается умеренным повышением уровней глюкозы в крови (не более 8 ммоль/л) при отсутствии других признаков.
С возрастом дисфункция бета-клеток поджелудочной железы и инсулинорезистентность печени становятся более очевидными, и на определенной стадии больным требуется эндогенный инсулин.
Среди наиболее характерных клинических проявлений диабета MODY 5 (у пациентов старше 10-летнего возраста) специалисты выделяют наличие в почках кистозных образований; высокий уровень мочевой кислоты в крови; дисфункцию печени; анатомические дефекты гениталий.
Осложнения и последствия
Большинство фенотипов MODY-диабета – кроме разновидности MODY 2 – могут вызывать такие же краткосрочные и хронические последствия и осложнения, какие бывают при сахарном диабете 1 и 2 типов:
- кетоацидоз и диабетическую кому;
- поражение сетчатки глаз с кровоизлиянием и отслоением сетчатки, ведущее к слепоте;
- диабетическую ангиопатию (ломкость кровеносных сосудов, склонность к их закупорке);
- утрату чувствительности в конечностях (полинейропатию);
- диабетическую стопу;
- нарушение работы почек;
- плохо заживающие трофические язвы кожи и подкожный мягких тканей;
- высокий риск развития сердечно-сосудистых патологий.
Диагностика
На сегодняшний день диагностика MODY-диабета осложнена тем, что точный диагноз может быть поставлен только на основании генетического тестирования. Семейная история сахарного диабета может быть косвенным признаком того, что этот тип диабета влияет на конкретного пациента.
А обычные анализы включают:
- анализ крови на содержание сахара (сдается на пустой желудок);
- тест ОТТГ на толерантность к глюкозе (после глюкозной нагрузки);
- анализ крови на HbA1c (гликозилированный гемоглобин) и С-пептид;
- анализ крови на аутоантитела к инсулинпродуцирующим бета-клеткам;
- анализ мочи на содержание сахара;
- анализ мочи на микроальбумин, амилазу, ацетон;
- анализ кала на трипсин.
Для постановки диагноза MODY может потребоваться инструментальная диагностика – УЗИ поджелудочной железы.
Дифференциальная диагностика
Дифференциальная диагностика призвана выявить наличие либо MODY-диабета, либо сахарного диабета 1 или 2 типа, аутоиммунных форм заболевания, митохондриальная дисфункций митохондрий бета-клеток островков Лангерганса, а также патологий углеводного обмена другой этиологии.
К кому обратиться?
Эндокринолог
Лечение
Все виды моногенного ювенильного диабета – заболевания пожизненные, и лечение MODY-диабета направлено на поддержание уровня сахара в крови как можно ближе к норме. В принципе, терапевтическое воздействие при диабете MODY 2 может ограничиться изменениями в рационе, также эффективно физиотерапевтическое лечение, которое состоит из дозированных физических нагрузок.
Определенный прогресс в лечении MODY-диабета (разновидностей MODY 1, MODY 3 и MODY 4) – замена инъекций инсулина пероральными гипогликемическими средствами на основе сульфонилмочевины. Хотя при диабете MODY 1, MODY 5, MODY 6 и др. инсулинотерапии не избежать.
Производные сульфонилмочевины – Гликлазид (др. торговые названия – Диамикрон, Глимикрон, Диабетон, Медоклазид), Глибенкламид (Антибет, Гилемал, Глибамид, Глюкобене), Гликвидон (Глюренорм), Глимепирид (Амарил, Глемаз, Глюмедекс, Диамерид) – активизируют бета-клетки поджелудочной железы и способствуют секреции инсулина. В терапии MODY-диабета эти лекарства остаются гипогликемическими препаратами первой линии.
Например, препарат Гликлазид (в таблетках по 80 мг) эндокринологи назначают по одной таблетке дважды в течение суток. Не исключается появление аллергии к препарату. Среди противопоказаний указываются: острые инфекции, выраженная недостаточность печени и/или почек, возраст до 18 лет, беременность и лактация.
Диметилбигуанид – активное вещество препарата Метформин (др. торговые названия – Метформина гидрохлорид, Метоспанин, Форметин, Глиформин, Гликон, Гликомет, Глиминфор, Сиофор) – ингибирует образование глюкозы и снижает запасы гликогена в печени. Метформин принимают после еды – по одной таблетке (0,5-0,85 г) два раза в день.
Гипогликемическое средство Пиоглитазон (Пиоглит, Диаб-норм, Диаглитазон, Амальвия) относится к классу глитазонов и, действуя на печень, способствует снижению ее инсулинорезистентности. Назначается по одной таблетке (15–30 мг) раз в день. В списке противопоказаний этого препарата значатся: сахарный диабет 1 типа, выраженная сердечная недостаточность, беременность и лактация.
Не рекомендуется применять Пиоглитазон пациентам младше 18 лет. А в числе побочных эффектов отмечены гипокликемия, анемия, головные и мышечные боли, отеки, повышение билирубина и снижение содержания кальция.
Профилактика
Предупредить MODY-диабет, как и большинство генетически обусловленных патологий, невозможно. Если у пациента есть предпосылки для развития данного заболевания, то врачи рекомендуют избегать ожирения: конечно, это не сможет предотвратить болезнь, но отсрочить развитие симптомов поможет.
Прогноз
Пациенты с MODY 2 имеют самый лучший прогноз, поскольку он вызывает более легкую гипергликемию. Другие типы MODY-диабета, как правило, прогрессируют с течением времени.
Источник: http://m.ilive.com.ua/health/mody-diabet_119258i15952.html
Сахарный диабет MODY-типа
Сахарный диабет взрослого типа у молодежи, или “массонский тип” диабета, также является гетерогенным заболеванием, однако выделено несколько моногенных форм MODY-типа. Наследование сахарного диабета типа 2 и MODY-типа осуществляется по аутосомно-доминантному типу, и, хотя в клиническом течении данных типов диабета много общего, в патогенетическом плане — это два различных заболевания.
К настоящему времени идентифицировано 5 указанных выше генов, мутация которых приводит к развитию различных форм диабета MODY-типа. J. С. Chevre и соавт. (1998), изучая все 18 семей с диабетом MODY-типа, в 11 не смогли обнаружить мутацию 5 известных генов, ответственных за развитие у них нарушений углеводного обмена и диабета.
Идентифицированы 5 “бессмысленных”, или “пропущенных”, мутаций (G13D, R159W, А161Т, R200W, R271W), одно замещение в 5-м интроне (IVS5nt+2T А) и одна делеция (P379fdelT) в гене HNF-la. Однако у обследованных больных не было выявлено мутаций в генах HNF-4a и HNF-la.
Возможность молекулярно-генетической идентификации диабета MODY-типа показывает, что это заболевание встречается в популяциях значительно чаще, чем считали раньше.
Печеночные ядерные факторы, относящиеся к большому классу транскриптационных факторов, которые экспрессируются в печени, являются облигатными для транскрипции генов, специфических для печени и некоторых других тканей.
В настоящее время печеночные ядерные факторы подразделяют на 6 семейств: гены печеночного ядерного фактора 1, или HNF-1, печеночного ядерного фактора 3, или HNF-3 (HNF-3a, HNF-Зр, HNF-Зу), печеночного ядерного фактора 4, или HNF-4 (HNF-4a, HNF-4y) и др.
Из всех печеночных ядерных факторов два (HNF-la и HNF-4a) играют критическую (облигатную или необходимую) роль в обеспечении нормальной функции (3-клеток островов поджелудочной железы. Как установлено в исследованиях последних лет, мутация указанных генов (HNF-la и HNF-4a) является причиной диабета типов MODY-1 и MODY-3, которые характеризуются аутосомно-доминантным типом наследования, на стадии предиабета — нормальной чувствительностью к инсулину и сниженной секрецией инсулина при гликемии более 7 ммоль/л.
При изучении молекулярных механизмов действия двух указанных печеночных ядерных факторов установлено, что HNF-4a является регулятором HNF-la в печени и необходим для нормальной функции (3-клеток. Дальнейшие исследования показали, что в р-клетках островков поджелудочной железы экспрессируются и другие печеночные ядерные факторы (HNF-3a, HNF-Зр, HNF-Зу, HNF-4y, HNF-6).
Перечисленные гены, по мнению авторов, являются генами-кандидатами, которые участвуют в развитии сахарного диабета типа 2, манифестирующего в раннем или позднем возрастном периоде и, по-видимому, сочетающегося с нарушением хромосом 7р, 12q и 20q.
Эти предположения основываются на данных, свидетельствующих, что все гены семейства HNF-3 экспрессируются в р-клетках. Как установлено A. Mincheva и соавт. (1997), гены HNF-3a, HNF-Зр и HNF-Зу локализуются на хромосомах 14ql2-ql3, 20pll и 19q 13.2-ql3.4 соответственно.
Ген HNF-6 локализуется на хромосоме 15q21.1-21.2 и регулирует транскрипцию фермента 6-фосфофрукто-2-киназа/фруктозо-2,6-бисфосфатазы, который является бифункциональным ферментом и катализирует синтез и распад фруктозо-2,6-бисфосфата — сильного стимулятора гликолиза в печени.
MODY-тип сахарного диабета выявляют у лиц в возрасте до 25 лет при некотором увеличении частоты заболеваемости в возрасте 9—13 лет. Как правило, в течение первых 2 лет от начала заболевания больные обходятся без инсулинотерапии, и при этом у них не развивается кетоацидоз.
Однако идентификация этой формы диабета с указанием аутосомно-доминантной формы его наследования принадлежит R. Tattersal (1974), описавшему семью, в которой мать (48 лет) болела сахарным диабетом с 12-летнего возраста, а у двух ее дочерей диабет проявился в возрасте 5 и 7 лет. Ни мать, ни дочери не получали инсулин.
Кроме того, около 50% членов этой семьи также болели сахарным диабетом типа 2. R. Tattersall и S. Fajans (1975) предложили для заболевания с таким течением термин “сахарный диабет взрослого типа у молодежи” (Maturity-onset diabetes of the young — MODY).
Используя клонирование инсулинорецепторной кДНК, S. С. Elbern и соавт. (1987) изучали роль инсулинового рецептора в развитии сахарного диабета MODY-типа и установили, что ни в одном случае предрасположенность к сахарному диабету не была связана с дефектом гена, ответственного за синтез рецептора к инсулину. Наряду с генными маркерами (HLA и ген инсулина) должен быть, по их мнению, третий ген, ответственный за предрасположенность к сахарному диабету этого типа.
Н. Beck-Nielsen и соавт. (1988) обследовали двух 14-летних близнецов из семьи, в которой были больные диабетом MODY-типа. У одного близнеца выявлено лишь нарушение толерантности к глюкозе, а у второго — выраженный сахарный диабет.
Уровни инсулина и С-пептида в плазме крови натощак были слегка повышены у обоих близнецов, тогда как секреция инсулина и С-пептида в ответ на прием пищи и нагрузку глюкозой была в пределах нормы. Однако повышение уровня инсулина при проведении глюкозотолерантного теста оказалось ниже, чем следовало ожидать при имеющейся гипергликемии, что свидетельствовало о дефекте бета-клеток.
Несмотря на повышенный уровень инсулина в крови, базальная продукция глюкозы печенью у близнеца с нарушенной толерантностью к глюкозе была в пределах нормы, тогда как у близнеца с диабетом она оказала сниженной на 60%. У него была снижена на 40% и способность инсулина опосредовать поглощение глюкозы периферическими тканями.
Точных статистических данных о распространенности диабета MODY-типа нет. Действительно, у многих больных диабет MODY-типа протекает в течение многих лет, вплоть до взрослого состояния, в виде умеренно выраженной, чаще всего недиагностируемой гипергликемии.
Для уточнения этих данных Т. Н. Lindner и соавт. (1997) провели скрининг по выявлению частоты мутаций генов глюкокиназы, HNF-la, HNF-ly, HNF-4a, HNF-lp, IPF-1 среди членов 11 немецких семей, в которых диагноз диабета был установлен до 25-летнего возраста, один из членов семьи страдал диабетом и у другого родственника первой степени родства также был диабет MODY-типа или типа 2.
Результаты проведенных исследований свидетельствуют, что наиболее часто встречается диабет MODY-3 (HNF-la), на долю которого приходится 36%, а распространенность диабета MODY-1 и MODY-2 составляет 9 и 8% соответственно.
При обследовании 67 французских семей, члены которых больны сахарным диабетом MODY-типа, установлено, что в 42 (63%) из них имеется диабет MODY-2, в 14 (21%) -MODY-3 и в остальных 11 (16%) — другие, пока неидентифицированные MODY-типы.
В британской популяции частота различных MODY-типов отличается от указанной выше: по данным Т. М. Frayling и соавт. (1997), F. Beards и соавт. (1988), на MODY-2 приходится 11 % (8 из 55 семей) всех случаев диабета MODY-типа, на MODY-3 — 65% (36) на MODY-1 — 4% (2), мутаций гена HNF-ip и IPF-1 не обнаружено, что, вероятно, является следствием генетических особенностей популяций.
Особый интерес представляет проспективное наблюдение за семьей, включающей 5 поколений и состоящей из 360 членов. Из указанного числа родственников у 72 выявлен сахарный диабет, причем у части из них диабет протекал с выраженными сосудистыми осложнениями (ретинопатия, инфаркт миокарда, нейропатия и др.).
В течение длительного периода времени считали, что сахарный диабет MODY-типа — относительно редко встречающееся заболевание. Однако во французской популяции, по данным М. A. Permutt и соавт. (1992), на его долю приходится 10— 15% всех случаев семейных форм диабета.
Первый генетический локус диабета MODY-типа был идентифицирован G. L. Bell и соавт. (1991) как полиморфизм хромосомы 20q: они установили наличие взаимосвязи между диабетом MODY-типа и локусом аденозиндеаминазы, расположенным на длинном плече 20-й хромосомы.
У обследованных больных отмечалась сниженная секреция инсулина в ответ на введение глюкозы, что свидетельствовало о первичном дефекте функции р-клеток. Диабет, развитие которого связано с нарушением гена, локализующегося на 20-й хромосоме, предложено называть MODY-1, а диабет, сочетающийся с полиморфизмом гена 7-й хромосомы, — MODY-2.
Наконец, сравнительно недавно был идентифицирован MODY-5, наличие которого сочетается с мутацией гена 1 р печеночного ядерного фактора, локализующегося на 17-й хромосоме (17 сеп-q21.3). Таким образом, к настоящему времени из большого семейства диабета MODY-типа идентифицировано 5 подтипов, которые сочетаются с мутацией только определенных генов.
Диабет MODY-1 обусловлен мутацией гена печеночного ядерного фактора 4а (генетический символ TCF14), локализующегося на хромосоме 20ql2-ql3.1. У 80% больных выявляют значительное повышение уровня глюкозы натощак — выше 7,77 ммоль/л (более 140 мг/100 мл).
Постабсорбционная гипергликемия также превышает таковую у здоровых лиц, и при увеличении длительности болезни четко прослеживается прогрессивное ухудшение состояния углеводного обмена. Секреция инсулина в ответ на внутривенное введение глюкозы ослаблена или значительно снижена. Выраженное уменьшение скорости секреции инсулина отмечается при гликемии свыше 7 ммоль/л.
Как показали исследования К. Yamagata и соавт. (1996), причиной развития диабета MODY-1 является мутация гена печеночного ядерного фактора 4а, который относится к орфанным рецепторам суперсемьи стероид/тироидных рецепторов.
Эти исследователи обнаружили в американской популяции “бессмысленную”, или “пропущенную”, мутацию (Q268X), при которой у больных развивалась выраженная форма диабета, требующая инсулинотерапии. Сравнительно недавно М. P. Bulman и соавт. (1997) при обследовании членов английской семьи обнаружили новую (вторую) мутацию гена HNF-4a.
В недавно опубликованной работе А. М. Moller и соавт. (1997) представлены данные о частоте мутаций гена HNF-4a, полученные при обследовании у 509 больных сахарным диабетом типа 2 и 239 лиц контрольной группы в Дании. Вариант мутации Thr/Ile 130 гена HNF-4a был обнаружен у 4,7% больных и у 1,9% лиц из контрольной группы.
Однако такая мутация не сопровождалась нарушением ответа инсулина и С-пептида на внутривенное введение глюкозы. Кроме того, у некоторых (0,8%) больных была идентифицирована новая мутация Val/Met255 (замещение валина метионином в положении 255), которая не вывлена у лиц из контрольной группы.
Не исключено, что указанная мутация гена HNF-4a может способствовать наследованию предрасположенности к развитию диабета типа 2. Исследования показывают, что диабет MODY-1 менее распространен, чем другие подтипы диабета MODY-типа.
Диабет MODY-2 характеризуется нарушением толерантности к глюкозе или относительно умеренным течением сахарного диабета, который выявляют лишь у 40% обследованных. У этих больных редко развиваются сосудистые осложнения и лишь у небольшого числа (около 2%) больных для компенсации нарушений углеводного обмена требуется инсулинотерапия.
Минимальный возраст манифестации MODY-2 — 1-й год жизни. Как правило, гликемия натощак редко достигает 140 мг/100 мл, а постпрандиальная гипергликемия увеличивается незначительно. Прогрессирование гипергликемии с увеличением возраста больного происходит очень медленно или отсутствует.
При обследовании 260 глюкокиназодефицитных больных, принадлежащих к 42 семьям, G. Velhon соавт. (1997) идентифицировали 14 новых мутаций гена глюкокиназы. У 42% из общего числа больных выявлен клинически выраженный диабет, у 24% — нарушенная толерантность к глюкозе, у 31% — гипергликемия натощак и лишь у 3% — нормальная толерантность к глюкозе.
Авторы подтвердили, что лишь у некоторых больных с клинически выраженным сахарным диабетом в течение длительного периода времени отмечались умеренные сосудистые осложнения диабета. Детально охарактеризованы 42 мутации гена глюкокиназы, большинство из которых относятся к так называемым бессмысленным мутациям, которые локализуются на 5—8-м экзонах и вызывают снижение активности фермента.
Образование глюкозо-6-фосфата под влиянием глюкокиназы является лимитирующей скорость реакцией гликолиза и своего рода контрольным, или сигнализирующим, механизмом, осуществляющим регуляцию скорости образования и секреции инсулина в В-клетках.
Как следствие окислительного фосфорилирования глюкозы в В-клетках происходит повышение цитозольного отношения АТФ к АДФ, что приводит к закрытию Катф-каналов с последующей деполяризацией плазматической мембраны и открытием кальциевых каналов, вхождению кальция в клетку, повышению уровня цитозольного кальция, который и триггирует экзоцитоз секреторных инсулиновых гранул.
Ген глюкокиназы состоит из 12 экзонов и 2 тканеспецифических промоторов, которые обеспечивают независимую экспрессию фермента в печени и В-клетках. В р-клетках островков поджелудочной железы специфический промотор направляет образование глюкокиназы, состоящей из экзонов 1а и 2—10, тогда как в печени глюкокиназа представлена двумя формами: основной, состоящей из экзонов lb и 2— 10, и минорной, включающей экзоны 1с и 2—10.
Н. Blanche и соавт. (1997) идентифицировали дополнительно 37 новых мутаций гена глюкокиназы, и, по их данным, общее количество мутаций этого гена уже составляет более 80. Мутации гена глюкокиназы сопровождаются снижением активности этого фермента, который по праву называют “глюкозным сенсором В-клетки”, и такое нарушение глюкокиназы приводит к повышению пороговой концентрации глюкозы в крови, необходимой для инициации, или триггирования, секреции инсулина.
Действительно, как показали исследования М. М. Byrne и соавт. (1994), у больных с мутациями гена глюкокиназы наблюдается сдвиг кривой секреции инсулина вправо в ответ на прием различного количества глюкозы, что проявляется снижением секреции инсулина почти на 60%. Наряду с этим секреция инсулина в ответ на введение аргинина остается интактной.
Эти исследования еще раз подтверждают данные о том, что при диабете MODY-2 происходит селективное нарушение глюкозного сенсора р-клетки, тогда как другие регуляторные механизмы секреции инсулина (влияние аминокислот, СЖК и др.) функционируют нормально.
Нарушение ферментативной активности глюкокиназы у этих больных приводит к уменьшению синтеза гликогена в печени и увеличению печеночного глюконеогенеза после еды, что и сопровождается значительной постабсорбционной гипергликемией.
Приведенные данные позволяют считать, что нарушение углеводного обмена, наблюдаемое у больных диабетом MODY-2, является следствием не только снижения секреторного ответа р-клетки в ответ на стимуляцию глюкозой, но и нарушения метаболизма глюкозы в печени (снижение образования гликогена и усиление глюконеогенеза).
Кроме того, он экспрессируется в р-клетках. В многочисленных исследованияях идентифицировано более 50 различных мутаций этого гена, которые сочетаются с диабетом MODY-3 и диабетом типа 2, развивающимся в сравнительно молодом возрасте.
Как установили Т. Hansen и соавт. (1997), в Дании в 50% семей, в которых есть больные с диабетом MODY-типа, выявляют мутацию гена HNF-la, что свидетельствует о высоком удельном весе диабета MODY-3. Для диабета MODY-3 характерно снижение секреции инсулина в отсутствие резистентности к инсулину, что четко выявляется у лиц — носителей указанной мутации гена как при наличии сахарного диабета, так и в его отсутствие.
S. Yamada и соавт. (1997), изучая мутацию гена HNF-la у больных сахарным диабетом типа 1, выявили мутацию указанного гена у 5,5% обследованных ими больных. А. М. Moller и соавт. (1998) изучали распространенность MODY-3 среди больных сахарным диабетом типа 1 в Дании.
Основываясь на результатах обширных популяционных обследований, они обследовали 39 (6,7%) больных сахарным диабетом типа 1 в отсутствие гаплотипов генов HLA DR3 и DR4, у которых родственники первой степени родства также страдали сахарным диабетом. У 4 (10%) из 39 обследованных больных была идентифицирована мутация гена HNF-la: у 1 — бессмысленные мутации (Glu48Lys) в 1-м экзоне, у 2 — мутации (Cys241Gly) в 4-м экзоне и у 1 больного — рамочная мутация (Pro291fsdelA) в 4-м экзоне.
R. D. Сох и соавт. (1999) в рамках проведения программы проспективного изучения диабета в Великобритании (UKPDS) обследовали 204 больных сахарным диабетом типа 2, проведя у них молекулярное секвенирование гена HNF-la, и обнаружили лишь 5 возможных вариантов гетерозиготных состояний у отдельных больных: две мутации локализовались в промоторной области (делеция нуклеотида 8—9), две — в 7-м экзоне и одну — в 4-м экзоне, т. е. было идентифицировано 4 из 5 новых вариантов мутаций.
В английской популяции больных сахарным диабетом типа 2 частота мутации гена HNF-la составляет, вероятно, не более 3%. Однако авторы не исключают, что на 12-й хромосоме могут локализоваться другие гены, оказывающие влияние на развитие диабета типа 2.
Сахарный диабет MODY-4 обусловлен мутацией гена инсулинпромоторного фактора 1 (IPF-1), локализующегося на хромосоме 13ql2.1, a MODY-5 — мутацией печеночного ядерного фактора 1(3 (HNF-1 Р), находящегося на хромосоме 17 cen-q.
Инсулинпромоторный фактор 1, который ранее описан как PDX-1, STF-1 или IDX-1, является транскриптационным фактором, который регулирует развитие поджелудочной железы и экспрессию различных островковых генов, включая ген инсулина.
D. A. Staffers и соавт. (1997) обнаружили мутацию в 1-м экзоне гена IPF-1 (Pro63fsdelC) у нескольких членов семьи и у отдельных гетерозиготных членов семьи — нарушение толерантности к глюкозе или выраженный сахарный диабет. Возраст, в котором появились нарушения углеводного обмена, колебался от 17 до 67 лет (средний возраст 35 лет).
У одного из членов семьи (ребенок, гомозиготный по мутации) уже при рождении выявлены агенез поджелудочной железы и сахарный диабет. Сообщений о частоте мутаций этих генов не имеется. Диабет данных типов возникает спорадически, и семейные случаи наблюдаются редко.
Гетерогенность моногенных типов диабета MODY-типа не ограничивается перечисленными вариантами. Так, Y. Horikawa и соавт. (1997) описали семью, в которой нарушение углеводного обмена и наличие сахарного диабета сочетались с мутацией гена печеночного ядерного фактора 1(3. Этот также моногенный тип диабета был назван MODY-5.
Особенностью сахарного диабета MODY-5 является выраженное нарушение углеводного обмена, для компенсации которого требуется инсулинотерапия. Кроме того, этот тип диабета сочетается с выраженным нарушением функции почек. Исследования F. Beards и соавт. (1998) показали, что в Великобритании мутация гена HNF-1(3 встречается сравнительно редко. Тем не менее MODY-5 представляет собой определенный фенотип нового клинического синдрома.
Исследования, которые будут проведены в ближайшее время, помогут выявить новые варианты моногенного диабета MODY-типа и определить их распространенность, особенность клинической картины и частоту сосудистых осложнений. Не исключено, что диабет MODY-типа будет первым кандидатом из всех разновидностей сахарного диабета для генной терапии, подходы к которой усиленно разрабатываются во многих лабораториях.
Источник: http://medkarta.com/?cat=article&id=26225
Анализ на MODY-диабет
Определение и диагностическое значение
Диабет молодых (MODY) или наследственный (моногенный) сахарный диабет связан с мутациями в одном из нескольких генов, связанных с выработкой инсулина и чаще наследуется по аутосомно-доминантному типу.
Такой диабет может протекать нетипично, напоминая диабет 2 типа при отсутствии ожирения, наиболее тяжело этот диабет может протекать у женщин. Считается, что до 5–7% от всех случаев диабета приходится на диабет типа MODY.
Методы диагностики
Молекулярно-генетический анализ включает идентификацию мутаций и вариаций числа копий (CNV) в генах ABCC8, GCK, HNF1A, HNF4A, HNF1B, INS и KCNJ11 методом высокопроизводительного секвенирования с обязательным подтвержденим путем секвенирования по Сенгеру (стоимость анализа — 35 000 ₽).
Для дополнительного обнаружения больших делеций и дупликаций используется MLPA-анализ (MLPA — анализ выполняется на том же материале дополнительно — 19 000 ₽). Уровень чувствительности анализа достигает почти 100%.
Источник: http://www.ugenios.ru/uslugi/genetika-cheloveka/mody-diabet