Для поддержания жизнедеятельности организм нуждается в глюкозе, которую он взять может только из кровяного русла. В кровь глюкоза поступает в результате расщепления углеводов пищи, либо из запасов углеводов в печени и мышцах (гликогене).
В результате этих двух разнонаправленных процессов уровень глюкозы в крови поддерживается примерно постоянным, колеблясь в небольших пределах.
Но когда запасы гликогена исчерпаны, что возможно при больших перерывах в еде или длительной физической нагрузке, уровень глюкозы в крови падает до неприемлемо низкого значения, это состояние называется гипогликемией. Подобные состояния нередко наблюдаются ночью, во время сна, и чаще всего это состояние наблюдается у диабетиков.
Другая причина ночной гипогликемии – чрезмерная вечерняя физическая нагрузка, а у диабетиков – повышенная доза инсулина либо неподходящее время его введения. Развивается гипогликемия ночью или под утро, тяжелая степень гипогликемии может привести к сердечной аритмии, остановке дыхания или даже смерти.
При слабой и умеренной гипогликемии человек обычно ночью не просыпается, но его могут мучить кошмарные сновидения. При сильной гипогликемии человек может проснуться и предпринять меры для нормализации уровня глюкозы. Выявить ночную гипогликемию можно, заставив себя проснуться (по будильнику) в 3 часа утра, и замерить уровень глюкозы. При неблагоприятном результате следует немедленно обратиться к врачу.
Если уровень глюкозы перед сном ниже 5,7 ммоль/л, риск ночной гипогликемии очень высок. Предупредить ночную гипогликемию можно, съев перед сном углеводную пищу с «медленным» сахаром. Подробнее читайте ниже в собранных статьях по теме ночной гипогликемии.
Гипогликемия в ночные и утренние часы
У больных сахарным диабетом, особенно при инсулинозависимой форме заболевания, часто отмечается утреннее повышение уровня глюкозы в крови. Казалось бы, анализ проведен, как и положено, натощак, а показатели глюкометра сразу после пробуждения заметно отличаются от нормальных или близких к норме значениям. Почему так происходит?
Ночная гипогликемия
Вечером человек принял необходимые лекарства, диету накануне не нарушал, ночью не вставал к холодильнику, чтобы поесть, но, тем не менее, утром получил «высокий сахар». При этом далеко не все диабетики делают утренний экспресс анализ, оценивая свое состояние только лишь по симптомам.
Больной жалуется, что «непонятно отчего разболелась голова», «сердце готово выпрыгнуть», «вроде и лег рано, а проснулся весь разбитый». Это могут быть первые признаки ночной гипогликемии.
Основные симптомы:
- усиленное потоотделение во время сна;
- пониженная температура тела;
- беспокойный, «неуютный» сон, после которого человек не чувствует себя отдохнувшим;
- пугающие, кошмарные сновидения, больной часто просыпается в «холодном поту».
Типичная ошибка пациента, получающего инсулин, заключается следующем: обнаружив утром «плохой» сахар, диабетик самостоятельно повышает вечернюю дозу так называемого продленного инсулина. Результат – к утру сахар в крови накапливается еще в большем количестве.
Записывайте показатели глюкометра – они помогут вашему лечащему врачу составить полную картину и при необходимости скорректировать лечение. Есть еще одна, пусть и хлопотная, но довольно эффективная процедура (естественно, без консультации эндокринолога к ней прибегать не стоит): перенести часть дозы вечернего инсулина на «внеплановый» ночной укол. Возможно, это и будет решением проблемы.
Повышенный сахар по утрам
Первый «звоночек»: отмечается необъяснимый скачок уровня глюкозы в ранние часы, где-то с 4 до 6 утра. Предполагается, что именно в это время инсулин особенно активно «изымается» печенью из системного кровотока и ею же разрушается.
Другая возможная причина – повышенная секреция гормонов-антагонистов инсулина. «Утренний сахар» повышается по-разному: у кого-то незначительно и незаметно, а у кого-то вполне ощутимо. Поэтому схема лечения «феномена утренней зари» всегда подбирается индивидуально.
А вот диету можно пересмотреть самостоятельно. Во-первых, категорически не рекомендуется пропускать завтрак. Во-вторых, утром углеводы лучше заменить белковой пищей. Белковые продукты на завтрак будут только в радость, если приучить себя ужинать пораньше (по возможности, не позднее 18:30), отказаться от обильной пищи в вечерние часы и перекусов перед сном.
Контролировать сахар в крови в любое время суток вам поможет измеритель уровня сахара в крови и тест-полоски для глюкометра марки «Сателлит Экспресс». Держите глюкометр в доступном месте, например, на прикроватной тумбочке. Тогда вы сможете воспользоваться устройством, не вставая с постели.
Источник: http://www.eltaltd.ru/article/gipoglikemiya-v-nochnye-i-utrennie-chasy/
Особенности гипогликемии ночью
Гипогликемия, развивающаяся ночью, когда человек спит, имеет свои особенности. Эквивалентами вегетативной фазы во сне бывают беспокойные, тягостные сновидения, кошмары, либо человек просыпается от сильного чувства голода. При этом часто отмечается обильное ночное потоотделение. Это легкая форма, наиболее частый вариант ночной гипогликемии.
Намного реже бывает тяжелая гипогликемия, когда человек попросту не просыпается. После ночной гипогликемии, купирующейся самостоятельно, наутро в крови больного фиксируются высокие цифры глюкозы натощак (синдром Сомоджи). Это понятно: организм боролся, сделал все, чтобы уровень глюкозы поднялся. Он и поднялся.
Если они высокие на протяжении всей ночи — значит, доза инсулина действительно маловата, надо увеличивать. Если в промежутке от 3 до 5 утра глюкоза снижается до низких для данного пациента цифр, значит, надо либо уменьшать вечернюю дозу, либо пересмотреть в сторону увеличения объем еды, получаемой на ужин и на вечерний перекус.
Здесь есть одна тонкость: глюкоза в ответ на легкую гипогликемию поднимается очень быстро, поэтому глюкометр надо иметь всегда рядом, около кровати, чтобы как можно раньше уколоть палец, иначе при явной симптоматике гипогликемии мы можем увидеть на глюкометре довольно высокие даже для этого больного цифры.
А еще лучше, если в промежутке между 3 и 4:30 часами ночи зазвенит будильник и вы измерите уровень сахара, не дожидаясь появления симптомов гипогликемии. Конечно, если сон всегда спокоен и утренний сахар невысок, заводить будильник не нужно. Если же проблема есть, несколькими ночами, потраченными на изучение ситуации, можно пожертвовать.
Вегетативная (автономная) нервная система — большой отдел нервной системы человека, который обеспечивает регуляцию работы внутренних органов. (В переводе с латыни vegetativus означает растительный.) Под ее контролем находятся пищеварительная, сердечно-сосудистая, дыхательная, половая, выделительная, гормональная системы — практически все органы, за исключением скелетных мышц и нервов, отвечающих за высшую деятельность.
Вегетативная нервная система делится на два отдела: симпатический и парасимпатический.
Симпатический отдел обеспечивает работающие скелетные мышцы достаточным объемом питательных веществ, необходимым для выполнения физической работы: повышает артериальное давление, учащает сердцебиение, за счет чего к работающим мышцам доставляется больше крови, а значит, и питательных веществ.
Парасимпатический отдел отвечает за процессы переваривания пищи — его импульсы повышают активность органов пищеварения, снижая при этом функцию всех других органов: расслабляют сосуды, замедляют сердцебиение и дыхание, снижают артериальное давление, перераспределяют кровоток в пользу пищеварительных органов.
Организм в растерянности — кого слушать? Происходит очень серьезный сбой в регуляции, который не ограничивается одним только нарушением пищеварения — появляются симптомы вегетативной дисфункции: скачки давления то вверх, то вниз, боли в области сердца, нарушение потоотделения, температуры тела, ощущение нехватки воздуха и масса других, не опасных для жизни, но весьма тягостных.
Если ситуация повторяется регулярно, все нарушения закрепляются, приводя уже к развитию хронических заболеваний — гипертонии, гастритам, нарушениям психического состояния, вплоть до депрессий. Для чего я об этом говорю? Для того чтобы вы знали: одним из активных веществ симпатической нервной системы является тот самый адреналин, который в избытке выделяется в начале развития гипогликемии.
Именно он определяет большинство симптомов, развивающихся на данном этапе. У части пациентов с длительным и плохо компенсированным сахарным диабетом развивается такое хроническое осложнение, как автономная нейропатия. У таких людей выделение адреналина в начальной фазе гипогликемии не происходит.
Следовательно, лучше, если человек, длительно страдающий тяжелой формой сахарного диабета, живет вместе с родственниками — чем больше он будет на глазах, тем меньше вероятность развития тяжелых осложнений.
Источник: http://www.webdiabet.ru/osobennosti-gipoglikemii-nochyu/
Ночная гипогликемия — причина возникновения сердечной аритмии
Ночная гипогликемия является основным фактором риска возникновения сердечных аритмий у пациентов с сахарным диабетом 2-го типа — к такому выводу в ходе нового исследования пришли британские ученые из Университета Шеффилда (University of Sheffield). К тому же они отметили, что снижение уровня глюкозы в крови в ночное время повышает риск развития и других сердечно-сосудистых заболеваний. Результаты работы опубликованы онлайн в журнале «Diabetes».
В 2008 г. Национальный институт здравоохранения (National Institutes for Health — NIH), США, инициировал прекращение исследования, цель которого — изучение роли контроля гликемии в изменении риска развития сердечно-сосудистых заболеваний (Action to Control Cardiovascular Risk in Diabetes — ACCORD), в связи с неожиданно высокой смертностью участников.
В целом ученые отметили повышение общей смертности на 22%, а смертности от сердечно-сосудистых заболеваний — на 35% среди участников, которым удалось снизить уровень гликозилированного гемоглобина крови (HbA1c) до 6,5%, притом, что стандартная стратегия предусматривает снижение HbA1c до 7,0%.
Ретроспективный анализ исследования позволил ученым предположить, что повышение смертности было обусловлено влиянием таких факторов, как быстрое снижение показателей HbA1c, ускорение клиренса инсулина, увеличение массы тела и возникновение эпизодов гипогликемии.
Однако в ходе анализа исследователи не обращали внимания на случаи ночной гипогликемии, более того, уровень глюкозы в ночное время не контролировался, и такие случаи оставались нераспознанными. Участниками данного исследования, проведенного под руководством доктора Симона Р. Хеллера (Simon R. Heller), стали 25 пациентов с сахарным диабетом 2-го типа, со случаями сердечно-сосудистых заболеваний в анамнезе.
Все они получали инсулин (2 раза в сутки) в течение > 4 лет. Из исследования были исключены пациенты, принимающие препараты, способные удлинять интервал Q–T, и те, у которых в ходе первичного обследования были отмечены признаки фибрилляции предсердий или блокады ножек пучка Гиса.
Участников попросили фиксировать симптоматические проявления гипогликемии, но не обращать внимания на показатели мониторирования уровня глюкозы. Эпизоды зафиксированного снижения уровня глюкозы <3,5ммоль/л без возникновения характерных симптомов ученые считали случаями бессимптомной гипогликемии.
Период наблюдения участников составил 2323 ч, оказалось, что нормальный уровень глюкозы в крови фиксировался в течение 1258 ч, а пониженный — в течение 134 ч. Сравнив 20 случаев дневной гипогликемии у 11 пациентов и 14 случаев ночной — у 10 пациентов, исследователи пришли к выводу, что эпизоды пикового снижения уровня глюкозы различаются, в зависимости от времени суток, по глубине и продолжительности.
Так, средняя продолжительность дневного эпизода составляла 62 мин (минимальный уровень глюкозы — 2,8 ммоль/л), а ночного — 170 мин (минимальный уровень глюкозы — 1,9 ммоль/л). Лишь 3 из 34 случаев сопровождались возникновением характерных симптомов.
Большинство эпизодов гипогликемии, которые отмечали у участников в ночное время, были бессимптомными. Однако во время этих эпизодов случаи брадикардии наблюдались в 8 раз чаще, чем при нормальном уровне глюкозы в крови (соотношение коэффициентов (СК) 8,42; 95% доверительный интервал (ДИ) 1,40–51,0; р=0,02), а случаи эктопической активности — в 4 раза чаще (СК 3,98; 95% ДИ 1,10–14,40, р=0,04).
Примечательно, что при достижении каждого последующего минимального уровня глюкозы наблюдалось транзиторное увеличение количества сердечных сокращений, после чего наступала фаза повышенной активности парасимпатической нервной системы, ассоциированная со сниженной ЧСС в течение 40–50 мин.
В ходе предыдущих исследований ученые пришли к выводу, что гипогликемия, приводившая к возникновению сердечной аритмии, была основной причиной внезапной смерти пациентов с сахарным диабетом 1-го типа.
Именно этот факт позволил британским исследователям предположить, что нераспознанные эпизоды снижения уровня глюкозы в крови в ночное время способны повышать риск смерти от сердечно-сосудистых заболеваний и у больных сахарным диабетом 2-го типа.
Это предположение дополнительно подтверждает известный факт, что экспериментальная гипогликемия способствует удлинению интервала Q–T у пациентов с сахарным диабетом как 1-го, так и 2-го типа. Ученые полагают, что аритмия может приводить к преходящим изменениям симпатовагального баланса, и, следовательно, в следующих исследованиях будет целесообразно изучение влияния гипогликемии на состояние вегетативной нервной системы.
Источник: https://www.umj.com.ua/article/74021/nochnaya-gipoglikemiya-prichina-vozniknoveniya-serdechnoj-aritmii
Ночная гипогликемия у детей и подростков. Частота, осложнения, диагностика и профилактика
Гипогликемия у детей и подростков с сахарным диабетом (СД) 1 типа представляет собой серьезную проблему. Большинство эпизодов ночной гипогликемии протекает бессимптомно и не может быть предотвращено. Для снижения частоты и выраженности гипогликемии у детей и подростков с СД 1 типа эффективно применение системы длительного мониторирования гликемии (CGM) с функцией автоматической остановки подачи инсулина (LGS).
На основании данных клинических исследований доказано, что использование инсулиновой помпы Paradigm VEO (Medtronic Mini-Med Inc., США) со встроенным сенсором глюкозы и функцией LGS снижает частоту и длительность эпизодов гипогликемии, является эффективным методом профилактики ночной гипогликемии, а также снижает риск гипергликемии у детей и подростков с СД 1 типа.
Результаты исследований Diabetes Control and Complications Trial (DCCT) и the U.K. Prospective Diabetes Study (UKPDS) свидетельствуют, что целью лечения сахарного диабета (СД) должно быть достижение максимально близкого к нормальному уровня гликемии.
У детей и подростков с СД 1 типа хороший метаболический контроль способствует нормальному росту и развитию, а также снижает риск микрососудистых осложнений. Однако в педиатрической популяции пациентов с СД 1 типа труднее достичь нормального уровня гликемии, чем во взрослой.
У больных СД 1 типа с ночной гипогликемией связывают развитие синдрома внезапной смерти (dead in bed syndrome), причем синдром возникает у больных СД 1 типа, в анамнезе у которых не фиксировалось длительно существующих осложнений.
Накануне вечером эти пациенты не предъявляли каких-либо жалоб, а наутро были обнаружены в постели мертвыми. При аутопсии причины смерти не были установлены. Еще в 1991 г. R.B. Tattersall и G.V. Gill описали 22 подобных случая у больных СД 1 типа в возрасте от 12 до 43 лет. Авторы предположили, что причиной смерти этих больных СД 1 типа стала ночная гипогликемия.
Осложнения, связанные с гипогликемией
Подростки, больные СД 1 типа, и их родители нередко сталкиваются с проблемой гипергликемии по утрам. Это может быть связано как с недостатком инсулина в ранние утренние часы на фоне пубертатной инсулинорезистентности (феномен «утренней зари»), так и с избытком инсулина (феномен Самоджи).
Как упоминалось выше, у молодых пациентов с СД 1 типа описан синдром внезапной смерти (dead in bed syndrome) на фоне, как предполагается, удлинения интервала QT с последующей желудочковой тахиаритмией в ответ на ночную гипогликемию.
По данным H. Thordarson и O. Sovik, в 1995 г. частота данного синдрома составляла порядка 6% среди всех смертей больных СД 1 типа в возрасте до 40 лет в Великобритании и скандинавских странах. По данным клинических исследований, при проведении параллельного мониторирования ЭКГ и гликемии у больных СД 1 типа во время ночной гипогликемии регистрируются различные отклонения на ЭКГ: удлинение интервала QT, нарушения частоты сердечных сокращений (ЧСС) и сердечного ритма.
Эти нарушения ритма включают в себя синусовую брадикардию (ЧСС менее 40 уд/мин), вентрикулярные и суправентрикулярные эктопические ритмы, изменения зубца Р. Указанные обстоятельства поддерживают аритмическую природу dead in bed syndrome на фоне гипогликемии.
В одном проспективном пятилетнем исследовании под наблюдением находились 379 человек с СД 1 типа, за время наблюдения смертность составила 6,32%, причем выжившие пациенты были моложе, имели меньшее систолическое и диастолическое давление и интервал QT у них был короче, чем у умерших.
У больных диабетом с более выраженными изменениями интервала QT имеется тенденция к более высоким значениям уровня артериального давления, такие пациенты также в большей степени подвержены осложнениям со стороны сердечно-сосудистой системы.
Частота ночной гипогликемии
Ночная гипогликемия, особенно у детей и подростков, – частое явление, при этом многие эпизоды довольно тяжелы и продолжительны. Большинство эпизодов ночной гипогликемии протекает скрыто и может быть зарегистрировано только при проведении длительного мониторирования гликемии (Сontinuous Glucose Monitoring, CGM).
Исследование A. Ahmet и соавт. (2011) показало: частота эпизодов ночной гипогликемии у детей и подростков по данным мониторирования гликемии составляет 68% при гликемии ниже 3,9 ммоль/л, 52% при гликемии ниже 3,3 ммоль/л, 48% при гликемии ниже 2,9 ммоль/л.
При этом только 23% гипогликемий были зарегистрированы, остальные эпизоды протекали скрыто. Более того, у детей младшего возраста гипогликемия, в том числе бессимптомная, встречается гораздо чаще. Так, в исследовании R. Amin и соавт. (2003) частота ночной гипогликемии (менее 3,3 ммоль/л) у детей до 12 лет составляет 78%, при этом 91% из них протекает скрыто.
У пациентов в возрасте 20–50 лет частота ночной гипогликемии менее 3,3 ммоль/л по данным CGM составляет 62%. Таким образом, гипогликемия у пациентов с СД представляет собой достаточно серьезную проблему, значимость которой порой недооценивается.
Особенно это относится к ночной гипогликемии у детей и подростков, которая в большинстве случаев протекает бессимптомно и, следовательно (при отсутствии информации о гликемии), не может быть предотвращена.
Использование CGM для профилактики ночной гипогликемии
Во многих исследованиях было показано, что использование систем CGM позволяет чаще выявлять и снижать частоту гипогликемии. В 2004 г. N. Weintrob и соавт. опубликовали результаты работы, в которой анализировались два 72-часовых CGM-исследования, разделенные 2,5 месяцами, у 23 детей с СД 1 типа.
Данные первого исследования использовались с целью получения информации для улучшения гликемии. По сравнению с первым CGM-исследованием второе показало меньшую площадь под кривой для гипогликемии (p = 0,04), меньшую длительность ночной гипогликемии (p = 0,05) и тенденцию к меньшему числу эпизодов гипогликемии за сутки (p = 0,1).
Во время исследования использовались системы CGM, предоставляющие данные по уровню гликемии в реальном времени. Целью исследования было определить, снижается ли частота и длительность гипогликемии при использовании CGM у пациентов с СД 1 типа и хорошим гликемическим контролем.
Исследователи предположили, что информация о показателях гликемии в реальном времени в сочетании с предупреждающими сигналами тревоги в случае выхода показателей гликемии за заданные границы позволит снизить частоту и продолжительность гипогликемии у пациентов с СД 1 типа.
Эти теоретические предположения были подтверждены в ходе исследования. Частота тяжелой гипогликемии снизилась с 27,7 эпизодов на 100 пациенто-лет до 15 эпизодов на 100 пациенто-лет, при этом частота тяжелой гипогликемии за время исследования достоверно не была связана с уровнем HbA1c перед началом исследования (p = 0,26).
Таким образом, по результатам исследования было установлено, что у пациентов, регулярно использовавших CGM, достоверно увеличивалось время нахождения в пределах целевой гликемии, снижалась частота гипо- и гипергликемии.
Предотвращение гипогликемии с использованием функции Low Glucose Suspend
Пожалуй, основной целью развития технологии в области СД является разработка искусственной поджелудочной железы, или программируемого устройства «замкнутого контура» (closed-loop), то есть системы, автоматически измеряющей гликемию и на основании этих данных регулирующей введение инсулина.
Тем не менее технологии не стоят на месте, предоставляя врачам и пациентам новые возможности. Первые коммерчески доступные инсулиновые помпы появились еще в 80-х гг. прошлого века и сейчас являются широко распространенным методом инсулинотерапии.
В 1990-х гг. появились системы CGM, первые результаты по CGM методом микродиализа были опубликованы в 1992 г. CGM с использованием иглы (катетера) и ретроспективным анализом гликемии стали доступны в клинической практике уже в конце 90-х гг. XX века.
Для создания системы полностью замкнутой цепи необходимы два компонента: система введения инсулина и система мониторирования гликемии. Эти системы развиваются параллельно, логичным результатом их развития является появление инсулиновой помпы со встроенным сенсором глюкозы и функцией автоматической остановки подачи инсулина (Low Glucose Suspend, LGS) – Paradigm VEO (Medtronic Mini-Med Inc., США).
Автоматическая остановка подачи инсулина на 120 минут (активация функции LGS) происходит в случае снижения гликемии ниже заданного гипогликемического порога (устанавливается пациентом или врачом) при условии, что пациент не реагирует на сигнал тревоги и в ручном режиме не отключает LGS для восстановления подачи инсулина.
Иными словами, после того как функция активирована, в случае если пациент не реагирует возобновлением подачи инсулина, подача инсулина будет прекращена на 120 минут, после чего автоматически возобновится на 4 часа, даже если гликемия будет ниже установленного порога.
Однако если за этот 4-часовой интервал значения гликемии упадут ниже порогового уровня, по истечении 4 часов последует следующий 120-минутный цикл остановки подачи инсулина. Целью этого алгоритма автоматического отключения и подачи инсулина является предотвращение развития кетоацидоза после активации LGS.
По результатам проведенных к настоящему времени клинических исследований, использование LGS коррелирует со снижением эпизодов гипогликемии у пациентов, находящихся в группе риска, и хорошо ими принимается. Использование функции LGS приводит к снижению времени ночной гипогликемии менее 2,2 ммоль/л (медиана 46,2 против 1,8 мин в день, p = 0,02 (LGS-выключено и LGS-включено соответственно)).
Количество гипогликемических эпизодов уменьшается при использовании функции LGS (при гликемии менее 3,9 ммоль/л: 1,27 ± 0,75 против 0,95 ± 0,49, p = 0,01; при гликемии менее 2,2 ммоль/л: 0,28 ± 0,18 против 0,13 ± 0,14, p = 0,005), так же как и время, проведенное в состоянии гипогликемии (среднее, минуты в день, 101 ± 68 против 58 ± 33, p = 0,002), без достоверного изменения среднего уровня гликемии (8,1 ± 1,3 против 8,2 ± 1,1 ммоль/л).
При этом при использовании LGS не наблюдается эпизодов тяжелой гипогликемии или кетоацидоза. Активация LGS не приводит к последующей гипергликемии. Так, при длительности LGS более 115 минут средний уровень гликемии при активации LGS составил 3,3 ± 0,7 ммоль/л, затем вырос до 5,7 ± 2,9 ммоль/л к концу эпизода LGS (возобновление подачи инсулина) и составил 8,3 ± 3,8 ммоль/л через 240 минут после активации.
Таким образом, использование систем CGM снижает частоту и длительность эпизодов гипогликемии и может являться методом профилактики ночной гипогликемии в группах риска. Кроме того, отметим, что инсулиновая помпа, отключающая подачу инсулина в ответ на диагностированную CGM гипогликемию, является важной вехой на пути к созданию системы автоматического введения инсулина. Алгоритм LGS безопасно и эффективно снижает риск как гипо-, так и гипергликемии.
Источник: http://umedp.ru/articles/nochnaya_gipoglikemiya_u_detey_i_podrostkov_chastota_oslozhneniya_diagnostika_i_profilaktika.html
Ночная гипогликемия
Ночная гипогликемия — опасное осложнение диабета, так как его симптоматика может быть замечена только при пробуждении. Это состояние обычно встречается у пациентов, которые применяют инсулин. Чаще всего признаки ночной гипогликемии замечают после сна.
Иногда признаки ночной гипогликемии могут оставаться незамеченными. Отметим, что данное состояние может встречаться и у пациентов с диабетом 2 типа, которые принимают таблетированные сахаропонижающие препараты.
Проявления ночной гипогликемии
В некоторых случаях ночной гипогликемии пациент может проснуться. Однако, чаще всего признаки этого состояния выявляются при пробуждении:
- Головная боль после сна.
- Необъяснимые нарушения сна.
- Ощущение необычной усталости.
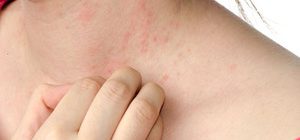
- Ночная потливость, пациент просыпается мокрым.
- Липкая от пота шея после сна — один из характерных признаком ночной гипогликемии.
Причины ночной гипогликемии
Среди факторов, способствующих снижению уровня глюкозы в крови в ночное время, можно называть:
- Физическая активность днем, что ведет к повышению чувствительности к инсулину ночью.
- Отсутствие ночных перекусов, если пациент обычно ел перед сном.
- Прием алкоголя.
- Слишком высокий уровень базального инсулина (передозировка инсулина длительного действия).
- Если пациент недавно перенес заболевание.
- Как предупредить ночную гипогликемию.
- снижение дозы базального инсулина;
- перекусы перед сном.
- Определить гликемию в 2.00 – 4.00 ночи для подтверждения гипогликемии.
- Дополнительный прием углеводов перед сном при показателе гликемии в 22.00 менее 6 ммоль/л
- Перенести время введения инсулина типа Протафан с 17.00-19.00 на 22.00.
- Заменить инсулин средней продолжительности действия на инсулин длительного действия.
- психические нарушения,
- гемипарезы и гемиплегии,
- афазия,
- паркинсонизм,
- эпилепсия,
- нарколепсия,
- обостряется ишемическая болезнь сердца.
В случае выявления ночной гипогликемии существует два способа предупредить ее возникновение:
Источник: http://www.rusmedserv.com/diabetes/nocturnalhypoglycemia/
Ночные гипогликемии
Особую проблему составляет гипогликемия, возникающая ночью. Чаще она протекает незамеченно, без пробуждения больного. Косвенными признаками ночной гипогликемии являются мокрая одежда, головная боль, разбитость, забывчивость.
Развитие ночной гипогликемии связано чаще всего с тем, что потребность в инсулине в 2-4 часа ночи минимальна, а инсулин средней продолжительности действия, введенный в 17.00-18.00 вечера, создает в это время относительную гиперин-сулинемию. Чтобы избежать развития гипогликемии в ночное время, могут быть рекомендованы следующие подходы:
Гипогликемия является основным лимитирующим фактором поддержания гликемии максимально приближенной к нормальным показателям. Кроме этого, тяжелая гипогликемия – серьезное острое состояние, которое может быть причиной развития многих осложнений.
Тяжелая гипогликемия может спровоцировать инфаркт миокарда, нарушение мозгового кровообращения, кровоизлияние в сетчатку, вызывать временное или постоянное ухудшение течения диабетической ретинопатии. Потеря сознания у больного, находящегося за рулем или на высоте, может стать причиной травмы и смерти.
Частые тяжелые гипогликемии вызывают длительную гипоксию клеток головного мозга, приводят к нарушению памяти, органическим поражениям головного мозга. У таких больных снижается способность к умствен ному труду, меняется характер, у детей происходит задержка интеллектуального развития.
Гипогликемия, развившаяся ночью, может стать причиной смерти во сне в результате развития аритмии и остановки сердца. После тяжелых гипогликемических реакций отмечаются разнообразные расстройства:
Учитывая тяжесть этого осложнения, помощь должна быть немедленной. Врач не должен оставлять больного, не убедившись, что он окончательно вышел из состояния гипогликемии.
Диагностика гипогликемического состояния при сахарном диабете не вызывает особых затруднений. Трудности возникают, если врач впервые видит больного в коматозном состоянии или больной с гипер- гликемической комой на фоне улучшения состояния вновь теряет сознание.
В первом случае большим подспорьем является анамнез, полученный от окружающих больного. При невозможности определить показатель гликемии одним из вспомогательных лечебно-диагностических признаков является внутривенное введение глюкозы. В легких случаях даже небольшие дозы глюкозы возвращают больному сознание.
Источник: http://lekmed.ru/info/literatura/gipoglikemiya-informaciya-dlya-vrachey-3.html