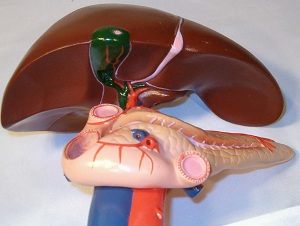
При холецистопанкреатите одновременно воспаляются поджелудочная железа и желчный пузырь. Причина этой болезни заключается в том, что протоки поджелудочной железы и желчные протоки тесно связаны анатомически и физиологически, и поражение одного органа перекидывается на другой. Может воспалиться также и печень.
Причин возникновения холецистопанкреатита много, основные из них – инфекционные болезни, диабет, язвенная болезнь, воспалительные явления и онкология. Воспаление могут вызвать злоупотребление алкоголем, бесконтрольный прием медикаментов, курение и стресс.
Симптомы заболевания схожи с симптомами прочих заболеваний желудочно-кишечного тракта – тошнота, рвота, вздутие живота, понос, запор, увеличение и болезненность печени, поражение мелких суставов.
Холецистопанкреатит может проявляться в острой и хронической форме, а хроническая форма протекает с периодами обострений и ремиссий. При несвоевременном лечении могут развиться осложнения в виде тромбозов, эндокринных и нервных заболеваний, а также перитонита.
Диагноз ставится на основании жалоб, визуального осмотра и результатов анализов. Медикаментозное лечение дополняется диетой и физиотерапевтическими процедурами. Основные препараты для лечения – антибиотики и обезболивающие. Диета должна быть щадящей, питание частым и дробным, обычно прописывается диета № 5. Иногда единственно возможное лечение – хирургическое.
Острый холецистопанкреатит: этиология, патогенез, клиника, диагностика, лечение
Холецистопанкреатит – сочетанное поражение желчного пузыря и поджелудочной железы. На XXVIII Всесоюзном съезде хирургов (1967) (26) было принято решение о выделении этого заболевания в качестве самостоятельной нозологической формы. В МКБ-10 указанная нозологическая форма не выделяется, однако в клинической практике этот термин широко используется.
Следует отметить, что при изучении различных литературных источников обращает на себя внимание расхождение в понимании и использовании термина острый холецистопанкреатит (ОХП). Так, по мнению ряда авторов (23,29) острым холецистопанкреатитом следует считать сочетание острого панкреатита (ОП) с острым холециститом (ОХ), как калькулезным, так и бескаменным.
Острое воспаление поджелудочной железы (ПЖ), вызванное хроническими заболеваниями желчевыводящих путей, в том числе хроническим калькулезным холециститом, носит название билиарного панкреатита (билиопанкреатита) (23).
По мнению некоторых авторов (10) ОХП является частным случаем билиарного панкреатита – понятия более широкого, объединяющего все патологические состояния желчевыводящих путей, в том числе и без воспаления желчного пузыря (ЖП) (холедохолитиаз, тубулярный стеноз дистального отдела d. choledochi, стеноз или вклиненный камень большого дуоденального сосочка, функциональные дискинетические расстройства внепеченочных желчных протоков и двенадцатиперстной кишки (ДПК)), приводящие к развитию ОП.
Отсутствие единого понимания в определении термина острый холецистопанкреатит чрезвычайно затрудняет, а в ряде случаев делает невозможным должную интерпретацию имеющихся в литературе данных по указанной проблеме.
В целом, в настоящее время острый холецистопанкреатит рассматривается как осложнение острого холецистита. Под обобщенным понятием ОХП зачастую подразумевается сочетание любой формы острого панкреатита с любой формой и стадией воспаления желчного пузыря (7).
Диагностика и лечение острых сочетанных поражений желчного пузыря и поджелудочной железы – один из наиболее проблемных разделов абдоминальной 2 хирургии, что обусловлено как значительной частотой возникновения ОХП, так и высокими показателями летальности при этом заболевании.
Судя по данным литературы, удельный вес больных ОХП в стационарах неотложной абдоминальной хирургии составляет 24-25% (2,24). Летальность в зависимости от формы заболевания
колеблется от 3.2 до 55.5%, а послеоперационная летальность при тяжелом и осложненном ее течении достигает 31.5% (15,19).
В настоящее время не вызывает сомнений связь возникновения ОХП с наличием желчнокаменной болезни (ЖКБ). Указывается, что в 85% случаев ОХП является осложнением ЖКБ, а у 15% больных, наоборот, отмечаются вторичные ферментативные холециститы (27).
Удлинение сроков заболевания ЖКБ увеличивает вероятность развития деструктивных форм острого панкреатита (4). Особое значение в возникновении ОХП в настоящее время придается
микролитиазу, когда диаметр конкрементов составляет 1-4 мм (1,36). Наиболее опасными в отношении развития ОП и атак хронического рецидивирующего панкреатита (ХРП) являются мелкие и очень мелкие камни (микролиты) (36).
При ЖКБ к вышеперечисленным факторам присоединяется раздражение сфинктера Одди микролитами, что приводит к его дискинезии (28,30). Это, наряду с анатомо-функциональными особенностями гепатопанкреатодуоденальной области, способствует возникновению билиарно-панкреатического, панкреато-билиарного, дуодено-билиарного и дуодено-панкреатического рефлюксов, что играет существенную роль в механизме развития этой патологии.
Гипертонус сфинктера приводит к протоковой гипертензии, а недостаточность – к дуодено-панкреатическому рефлюксу и внутриорганной активации протеолитических ферментов энтерокиназой (5,15,16).
Высказывается мнение, что к факторам, способствующим возникновению ОХП, относятся латентно протекающие хронические воспалительные процессы в органах гепатопанкреатодуоденальной системы (5,16,24).
Основное значение в патогенезе этого заболевания придается теории «общего канала», в основу которой положены особенности анатомического взаимоотношения между общим желчным протоком и протоком поджелудочной железы (ПЖ). При закупорке конкрементом дистального отдела общего желчного протока или при воспалительном процессе в желчных путях давление в них повышается, и желчь забрасывается в проток ПЖ.
При этом активируются фосфолипазы, образуя из лецитина желчи высокотоксичный лизолецитин. Одновременно в ряде случаев в проток ПЖ попадает и патогенная флора из инфицированной желчи. В результате общности лимфатических путей печени и ПЖ, инфекция из желчных протоков может распространяться не только интраканаликулярно, но и по лимфатическим сосудам (3).
заболевания (22).
Р.В. Вашетко и соавт. (3) указывают, что при холецистопанкреатите происходит сенсибилизация организма тканевыми антигенами. Последнее в сочетании с расстройством интраорганного кровообращения создает благоприятные условия для активации условно-патогенной микрофлоры, нарушения гистогематических барьеров и усиливает воспалительную реакцию.
XXVIII Всесоюзный съезд хирургов принял классификацию, согласно которой холецистопанкреатит разделен на острый, хронический и хронический с периодическими обострениями. Единой классификации ОХП нет.
Предложены различные варианты классификаций ОХП, в основе которых находятся значимые с точки зрения авторов моменты патогенеза и особенности морфологических изменений в ЖП и ПЖ (14,15,18,24).
Авторы всех приведенных работ согласны с использованием морфологической классификации, предусматривающей выделение катарального, флегмонозного, гангренозного холецистита, и панкреатита – отечного и деструктивного (жирового или геморрагического панкреонекроза).
Формирование различных форм ОХП происходит при перекрестном сочетании указанных изменений в желчных путях и поджелудочной железе. Клиническая картина заболевания является чрезвычайно вариабельной и зависит от ряда моментов:
- длительности анамнеза;
- наличия камней и инфекции в желчном
- пузыре и желчных путях;
- желтухи;
В зависимости от формы проявления ОХП, преобладают симптомы поражения желчного пузыря или поджелудочной железы. Следует учесть, что при ОХП развивается синдром взаимного отягощения
поражения органов, приводящий к деструктивным изменениям в поджелудочной железе и ферментативным процессам в желчном пузыре (12).
Преобладание деструктивных изменений в желчном пузыре свидетельствует о первичном холецистите с реактивным панкреатитом, как правило, нетяжелом. При тяжелом панкреонекрозе ОХ чаще является вторичным, ферментативным и может быть бескаменным.
Особенностей клинической картины, строго характерных для ОХП, в доступной нам литературе не обнаружено. Указываются лишь некоторые черты клинического течения этого заболевания. К ним относятся: более частое острое начало заболевания, проявляющееся внезапным болевым приступом, сочетанной локализацией болей как в эпигастрии, так и в правом подреберье. Отмечается, что в ряде случаев вследствие наличия у пациента билиарной патологии клиника панкреатита как бы маскируется, скрывается на втором плане, что создает определенные трудности в диагностике (6).
Был выделен синдром т.н. «малых признаков», наличие которых может свидетельствовать о возникновении панкреатита, связанного с патологией желчевыносящих путей. К ним относятся: внезапно начавшиеся острые интенсивные боли в верхней половине живота с иррадиацией в спину, сопровождающиеся диспептическим синдромом, болезненность и напряжение в правом подреберье и эпигастрии при пальпации, желтуха, диспептическим синдром (5).
Однако, не вызывает сомнений, что оценка клинической картины с целью своевременного и точного распознавания острого сочетанного поражения желчного пузыря и поджелудочной железы без учета данных лабораторной и инструментальной диагностики является явно недостаточной.
Обследование больных ОХП показало, что главными, статистически достоверными лабораторными признаками, являются повышение общего билирубина крови более чем на 10.0% от верхней границы нормы (т.е. более 22.0 ммоль/л), повышение уровня АСТ, АЛТ, щелочной фосфатазы, повышение активности амилазы мочи свыше 256 ЕД по Вольгемуту более 1 суток (10). Повышение активности АЛТ может свидетельствовать о нарастании воспалительных явлений в печени и ЖП, повышение активности АСТ – о деструкции ПЖ (24). Ранняя транзиторная гипертрансаминаземия может указывать на билиарную этиологию заболевания (32).
Учет этих данных позволяет выделять группы риска развития ОХП, например, среди пациентов с острым и хроническим холециститом. Эти же показатели могут быть использованы и для контроля течения заболевания в процессе лечения. Динамический контроль показал, что наиболее информативными лабораторными данными оказались показатели амилазы в различных средах (моча, выпот, желчь), билирубин крови, щелочная фосфатаза, в меньшей степени – аминотрансферазы, лейкоциты крови, лейкоцитарный индекс интоксикации и другие показатели гомеостаза (10).
В настоящее время наиболее распространенными инструментальными методами диагностики ОХП являются УЗИ, эндосонография, эндоскопический и рентгенологические (ЭРХПГ, КТ) методы. Наиболее доступной является УЗИ – диагностика, которая позволяет выявить поражение билиарной системы в 95,4 – 99,6% случаев (7) и поражение ПЖ в 40-86% случаев (1,6,10,20).
Значительно более информативным является эндоскопическое УЗИ, позволяющее выявить не диагностированные при УЗИ, КТ и ЭРХПГ патологические образования. Его разрешающая способность в отношении желчных конкрементов выше обычного УЗИ в несколько раз (5).
эндоскопической папиллосфинктеротомии (ЭПСТ) (1,6).
Одним из наиболее информативных методов диагностики ОХП является ЭРХПГ. При исследовании билиарной системы ЭРХПГ способна дать ценную информацию о состоянии фатерова соска, общего желчного протока, наличии конкрементов, стриктур и прочих факторов, приводящих к нарушению желчеоттока. Одновременно метод позволяет определить изменения диаметра протоков ПЖ, их девиацию, наличие сужений или дилатаций, локализацию обструкций, обнаружить структурные изменения мелких протоков, интрадуктальные кальцинаты и «белковые пробки», нарушение опорожнения главного протока ПЖ (28).
Не вызывает сомнений ценность использования компьютерной томографии при диагностике ОХП(1,6). К наиболее часто используемым методам в диагностике ОХП относится также
интраоперационная холангиография, производимая с целью выявления холедохолитиаза и иных факторов, препятствующих нормальному желчеоттоку.
Лечебная тактика при данной патологии должна определяться особенностями сочетания патологических процессов в желчевыводящих путях и поджелудочной железе. Проблема лечения больных острым панкреатитом билиарного происхождения неразрывно связана с патогенетическим лечением больных желчнокаменной болезнью (4).
По мнению большинства авторов, срочное оперативное лечение показано при:
- выраженном перитоните;
- клинике деструктивного холецистита или панкреатита;
- безуспешности консервативной терапии или нарастании воспалительного процесса.
В остальных случаях проводят интенсивную консервативную терапию, как и при остром панкреатите. После затихания острых явлений производится тщательное обследование больного и операция в плановом порядке, если есть патология билиарной системы (27).
Наряду с указанным выше подходом к лечебной тактике при ОХП в литературе высказывается мнение о целесообразности более активного и раннего оперативного вмешательства (4,37). Указывается, что наличие ОХП является показанием к срочному оперативному вмешательству, которое предпочтительно выполнять эндоскопически (1).
Таким образом, основной вопрос, который приходится решать при лечении больных с ОХП – это вопрос о сроках оперативного вмешательства, решение которого, несомненно, зависит от формы ОХП.
Объем и характер оперативного вмешательства при ОХП в каждом конкретном случае должен быть строго аргументированным – прежде всего фазой заболевания, патоморфологическими изменениями в ЖП и ПЖ, возможными осложнениями (8).
Лечение ОХП может быть успешным только в том случае, если удаляется патологический очаг (ЖП, камни), создается свободный отток желчи (21). По мнению С.И. Леоновича и соавт. (1998) при сочетании деструктивного панкреатита и острого холецистохолангита хирургическое лечение включает раннюю холецистэктомию с санацией и наружной декомпрессией билиарного тракта с целью
купирования явлений острого холангита и предупреждения эндогенного билиарного инфицирования ПЖ.
Холецистэктомия (ХЭ) рассматривается как патогенетический метод хирургического лечения ОХП. Однако, имеются данные, указывающие, что холецистэктомия в некоторых случаях увеличивает риск развития панкреатита из-за рубцового стенозирования конечного отрезка общего желчного протока (5).
Характер оперативного вмешательства на ПЖ зависит от фазы патологического процесса в ней. Согласно мнению ряда авторов, манипуляции должны быть
минимальными, радикальные операции на ПЖ при ОХП значительно повышают степень операционного риска (9).
сальниковой сумки через Винслово отверстие или через желудочно – ободочную связку.
По сообщениям зарубежных авторов т.н. «золотым стандартом» в лечении острого панкреатита желчекаменной этиологии считается ЭПСТ как первый этап лечения (35). Обоснованием указанной тактики служит микролитиаз, обнаруживаемый в 35% случаев. В ряде работ утверждается, что в группе пациентов с предполагаемым тяжелым течением острого билиарного панкреатита, при выполнении ЭРХГ и ЭПСТ отмечается снижение летальности (31).
ЭПСТ считается сравнительно безопасной и приемлемой альтернативой холецистэктомии, направленной на предотвращение повторных атак панкреатита (34). Помимо ЭПСТ, для удаления конкрементов из желчных протоков может использоваться и интраоперационная холедохолитотомия, производимая лапароскопически либо путем открытого вмешательства на протоке. Использование
лапароскопической холедохотомии технически сложнее по сравнению с ЭПСТ, но такой вариант восстановления проходимости желчных путей позволяет сохранить сфинктерный аппарат БДС (33).
Учитывая ряд негативных моментов, связанных с ЭПСТ, в литературе высказывается достаточно сдержанное мнение в отношении данного метода. Так, некоторые авторы (1), предлагают считать наличие ОХП показанием к срочному оперативному вмешательству, которое предпочтительнее выполнять лапароскопически.
При этом в условиях ОХП достаточным объемом оперативного пособия является холецистэктомия с декомпрессионным дренированием общего желчного протока. Вопрос о необходимости РХПГ с возможной ЭПСТ, по мнению указанных авторов, следует решать в плановом порядке после стихания острых воспалительных явлений, по результатам контрольной фистулографии.
С этим согласуется и высказанное в литературе, что, при необходимости, удаление конкрементов из дистальных отделов холедоха, коррекция морфологических изменений дистального отдела общего желчного протока может осуществляться в «холодном периоде»(10).
Вопросы использования рассмотренных методов в лечении холедохолитиаза, провоцирующего ОХП, еще недостаточно изучены и однозначная оценка их эффективности, по-видимому, еще преждевременна. Авторы большинства работ отмечают значительное преимущество эндовидеохирургии перед традиционной лапаротомией при сочетанном поражении ЖП и ПЖ, обусловленное ее малой инвазивностью и широтой спектра доступной оперативной помощи.
В заключение можно сказать, что, несмотря на различия в тактике ведения больных с ОХП, различных методиках, применяемых при лечении указанной группы пациентов, все авторы сходятся во мнении по следующим моментам:
- залогом излечения больных с ОХП, особенно билиарной природы, является
санация желчных путей, производимая в экстренном либо отсроченном порядке; - наличие признаков билиарной гипертензии является прямым показанием к
проведению декомпрессивных вмешательств, целью которых является
предупреждение прогрессирования деструктивных изменений в ПЖ, и, т.о.,
улучшение прогноза заболевания; - дальнейшие перспективы развития хирургии билиарнопанкреатической зоны, в
т.ч. при ОХП, связаны, в частности, с более широким применением методов
эндоскопической диагностики и малоинвазивной хирургии; - в настоящее время отсутствует единый алгоритм лечения больных с ОХП,
спорными остаются некоторые тактические вопросы, касающиеся как
консервативного так и хирургического их лечения.
Источник: https://www.bsmu.by/medicaljournal/02e7a49462ff92789bc4ac4a42aacf21/
Хронический холецистопанкреатит
Многие годы вы страдали хроническим холециститом. Но вот стали замечать, что к привычным симптомам — горечи во рту, тошноте, боли в правом подреберье — все чаще присоединяется боль в подложечной области и левом подреберье, отдающая в спину. Иногда боль как бы опоясывает. Начали беспокоить сухость во рту, вздутие живота. При обследовании (в том числе и с помощью ультразвука) врач выявил заболевание не только желчного пузыря, но и поджелудочной железы. В истории вашей болезни появилась запись: «хронический холецистопанкреатит».
Через 5—7 дней, если нет осложнений, рекомендуется перейти на полноценную диету, но механически и химически щадящую. Эту диету больной должен соблюдать в течение всего периода обострения. Через 1,5—2 месяца можно будет есть и непротертые блюда.
Не спешите во время еды, хорошо пережевывайте пищу— измельченная, она лучше смешивается с пищеварительными соками, а следовательно, лучше переваривается и усваивается. Ешьте 5—6 раз в день небольшими порциями в строго установленные часы. При этом на каждый прием пищи выделяется желчь и панкреатический сок, тоже небольшими порциями, а значит, и печень, и поджелудочная железа работают в щадящем режиме.
Если вы будете есть большими порциями, то это потребует усиленного отделения пищеварительных соков. В условиях затрудненного оттока это может спровоцировать болевой приступ. А длительные перерывы в еде способствуют застою желчи и панкреатического сока и тем самым поддерживают воспаление в желчном пузыре и поджелудочной железе. Ужинать старайтесь не позднее чем за 2—2,5 часа до сна, потому что во время сна пища усваивается хуже.
Источник полноценного животного белка — нежирные сорта мяса, рыбы, птицы, молочные продукты, яйца. Поскольку яичный желток является выраженным стимулятором отделения желчи и панкреатического сока, в период обострения болезни лучше делать белковые омлеты (белки не более 2 яиц).
Растительные белки входят в состав овощей, фруктов, ягод, хлеба и других мучных изделий. Овощи и фрукты — основные поставщики многих витаминов и минеральных солей, без них диета будет неполноценной.
Из-за ухудшения секреторной функции поджелудочной железы и желчеотделения при хо-лецистопанкреатите, как правило, нарушается усвоение жиров. Поэтому количество жира в рационе не должно превышать нижней границы физиологической нормы (70—80 граммов).
Исследованиями последних лет установлено, что избыток простых Сахаров в рационе приводит к ухудшению состава желчи и нарушению желчеотделения, а также требует напряженной работы поджелудочной железы. Поэтому ограничьте углеводы до ‘ 300—350 граммов. Сюда входят макароны, хлеб, каши, сахар, мед, варенье. Сахар в чистом виде рекомендуется не более 4 кусков в день (30 граммов).
Избыток соли в пище поддерживает воспалительный процесс. Поэтому поваренную соль (не более 8 граммов) используйте лишь для подсаливания готовых блюд. Общая масса суточного рациона — 2,5—3 килограмма, объем жидкости— 1,5—2 литра; калорийность — 2500—2800 килокалорий.
Немаловажное значе-” ние имеет кулинарная обработка пищи. Блюда готовят на пару или варят; допустимо и запекать в духовке. Жарить нельзя, потому что при этом образуются вещества, раздражающие слизистую оболочку желудка и кишечника, рефлекторно усиливающие возбудимость желчного пузыря и поджелудочной железы.
А вот механическая обработка (измельчение и протирание) пищи показана только в период обострения, чтобы она легче переваривалась и усваивалась организмом. Длительное питание протертой пищей нежелательно; это отрицательно сказывается на психо-эмоциональном состоянии больных, приводит к снижению аппетита, возникновению запоров.
Источник: http://www.bibliotekar.ru/484/6.htm
Холецистопанкреатит: симптомы и лечение
Одним из самых распространённых заболеваний желудочно-кишечного тракта является холецистопанкреатит – болезнь, при которой наблюдается одновременное воспаление поджелудочной и жёлчного пузыря. Согласно МКБ 10 код этого заболевания К87.0.
Основная причина прогрессирования этой патологии заключается в тесной анатомо-физиологической связи между двумя органами — протоком поджелудочной железы и жёлчными. Поэтому если поражается один орган, то патологический процесс может перекинуться и на второй. При такой болезни, как острый холецистопанкреатит, часто в процесс вовлекается печень – она воспаляется, и в ней происходят дистрофические и некротические изменения.
Причины
Эта болезнь возникает по разным причинам. Самые распространённые это:
- инфекционные болезни;
- сахарный диабет;
- язва желудка;
- нарушения обмена веществ;
- желчнокаменная болезнь;
- воспаление в жёлчном пузыре;
- онкологические патологии;
- наличие в организме паразитов.
Конечно же, неправильное питание и вредные привычки тоже часто могут спровоцировать возникновение этого заболевания. Кроме того, от такой патологии, как холецистопанкреатит, часто страдают лица, злоупотребляющие алкогольными напитками и много курящие.
Если у человека в организме есть очаги бактериальной инфекции, например, невылеченный кариес, или гайморит и т. д., то эти очаги также могут спровоцировать развитие острого холецистопанкреатита.
Симптомы
Холецистопанкреатит имеет симптомы схожие с симптомами других заболеваний желудочно-кишечного тракта. В частности, это диспептические расстройства, тошнота (а иногда и рвота) после приёма пищи, чувство тяжести или даже боль в правом подреберье. Различают острый и хронический холецистопанкреатит.
Острая форма возникает непосредственно сразу после еды, при употреблении человеком жареной или жирной пищи. Пациенты жалуются на боль, опоясывающего характера, мучительную рвоту, вздутие живота, отрыжку и горечь во рту.
Может отмечаться бессонница из-за постоянных болевых ощущений, развивается понос или запор. У человека с диагнозом хронический холецистопанкреатит, болезнь протекает с периодами обострений и ремиссии.
В период обострения симптомы заболевания аналогичны вышеописанным, а в период ремиссии врач определяет увеличение печени, которая при пальпации болезненна, и боль в области жёлчного пузыря. Течение такой болезни, как хронический холецистопанкреатит длительное и лечение требует комплексного подхода, который включает в себя медикаментозную терапию, физиотерапию, народные методы и диету.
Иногда холецистопанкреатит принимает тяжёлую форму – обструктивную. При такой форме болезни протоки поджелудочной железы закупориваются, что ведёт к нарушению пищеварительных процессов и развитию воспалительных явлений в других органах системы ЖКТ.
Существуют и редкие симптомы этого заболевания, которые проявляются у некоторых людей:
- развитие асцита;
- пожелтение кожных покровов;
- поражения мелких суставов;
- возникновение ложных кист.
В тех случаях, когда не проведено своевременное лечение болезни, вероятность развития осложнений возрастает. Среди самых частых осложнений данной патологии, следует выделить обструкцию жёлчного протока, тромбоз вен, болезни эндокринной системы, а также поражение периферических нервов и перитонит.
Диагностика и лечение
Диагноз холецистопанкреатит ставится на основании жалоб пациентов и визуального осмотра. Также учитываются данные лабораторной диагностики (анализа крови, мочи).Когда не удаётся точно диагностировать заболевание, показано проведение УЗИ жёлчного пузыря и поджелудочной железы, а также проведение МРТ.
Лечение этого заболевания должно быть комплексным. Это значит, что медикаментозное лечение дополняет диета и процедуры физиотерапии. Препараты, которые пациенту при этом заболевании назначаются, это:
- антибиотики;
- обезболивающие средства (баралгин, анальгин);
- метаболические препараты (метилурацил);
- ферментативные средства (панкреатин, фестал);
- средства угнетения секреции сока (циметидин, омепразол).
Питание при недуге должно быть нормализовано, а также должны быть исключены некоторые категории продуктов. В частности, диета предусматривает полный отказ от солений, маринада, копчёностей, консервации и алкогольных напитков. Питание должно быть дробным и частым, причём диета должна соблюдаться длительное время, а не только в период обострения заболевания.
Существует множество других продуктов, которые диета при холецистопанкреатите не допускает к употреблению. В частности, это выпечка, мороженое и шоколад, зелёный лук, крепкий чай, редис, щавель, кислые соки, нежирное мясо и рыбные бульоны, а также некоторые другие продукты.
Поэтому питание при данной болезни требует внимательного подхода – человеку необходимо полностью перестроить свой рацион, чтобы избежать повторных обострений заболевания. Пациентам разрешена диета №5, и все продукты, которые в неё входят, например, отварное мясо, рыба, овощные супы, полужидкие каши, свежие кисломолочные продукты и многое другое.
Что касается физиотерапии, то она назначается сугубо индивидуально, в зависимости от тяжести процесса и формы заболевания. Причём в стадии обострения она противопоказана, и при хроническом холецистопанкреатите её проводят лишь в стадии ремиссии. Иногда единственным возможным методом устранения патологии является хирургическое лечение.
Источник: http://simptomer.ru/bolezni/zheludochno-kishechnyj-trakt/1752-kholetsistopankreatit-simptomy
Описание патологии холецистопанкреатит
Панкреатит это воспаление поджелудочной железы. Холецистит – воспаление желчного пузыря. Воспалительные процессы в обоих органах, поджелудочной железе и желчном пузыре, приводят к развитию холецистопанкреатита (его другое название – панкреохолицистит), самого распространенного заболевания желудочно-кишечного тракта.
При холецистопанкреатите серьезно затруднен процесс расщепления жиров и углеводов, а также нарушена выработка пищеварительных ферментов тонкого кишечника и транспортировка желчи. Хронический холецистопанкреатит через несколько лет провоцирует дефицит панреатического сока и ферментов, который может привести к развитию некоторых болезней и возникновению следующих симптомов:
- жидкий стул белесого цвета;
- падение уровня выработки липазы поджелудочной железы;
- стеаторея, при данном заболевании в кале присутствуют непереваренные жиры;
- креаторея – в кале присутствуют непереваренные мышечные волокна.
Развитие холецистопанкреатита обусловлено тесной анатомической и физиологической связью между поджелудочной железой и желчным пузырем, точнее, между желчным протоком и главным панкреатическим протоком поджелудочной железы. При таких обстоятельствах патология, поразившая один орган, со временем распространяется и на другой. Более того, в случае острого холецистопанкреатита воспалительный процесс затрагивает также и печень, приводя к некротическим и дистрофическим изменениям в ее тканях.
Причины развития холецистопанкреатита
Патогенез болезни имеет двойственную природу – инфекционную и неинфекционную, симптоматика которых отличается друг от друга. Эти особенности должны приниматься во внимание при назначении медикаментозной терапии. Гастроэнтерологи выделяют следующие основные причины развития заболевания:
- инфекционные болезни;
- врожденная аномалия в расположении органов брюшной полости, в результате которой происходит заброс желчи в панкреатический проток;
- язва желудка;
- сахарный диабет;
- формальдегиды;
- желчекаменная болезнь;
- сдавливание дуоденального протока в результате рубцовых изменений в нем;
- нарушения обмена веществ;
- патологии, нарушающие функцию сфинктера Одди;
- отек фатерова соска вследствие затрудненного перемещения панкреатического сока и ферментов;
- повышенная кислотность желудочного сока;
- онкологические патологии.
К развитию холецистопанкреатита может привести грубые нарушения рациона и режима питания, злоупотребление в течение длительного периода времени алкоголем. В то же время риск возникновения заболевания связан с наличием любых источников инфекции, даже пневмонии или ангины.
Симптомы заболевания
Симптомы холецистопанкреатита имеют свои специфические признаки, а также и общие, схожие с симптомами других заболеваний ЖКТ. Неспецифическую симптоматику составляют следующие признаки:
- расстройства диспепсического характера;
- тошнота и рвота;
- боль в правом подреберье;
- метеоризм, вздутие живота;
- высыпания на коже;
- наличие жиров в кале;
- пятна синеватого оттенка в области живота и паха;
- снижение аппетита.
Острый холецистопанкреатит наблюдается после принятия пищи, употребления алкоголя или жирных продуктов. Возникают опоясывающие боли, горечь во рту, отрыжка, вздутие живота, тошнота и рвота. В тяжелых случаях боль может ощущаться в верхних и нижних конечностях и в области поясницы.
Хронический холецистопанкреатит характеризуется фазами обострений и ремиссии, чередующихся друг с другом. В острой фазе симптоматика заболевания соответствует изложенным выше признакам. При ремиссии заболевания наблюдаются боли в желчном пузыре, болезненное состояние и увеличение печени. Обструктивная форма холецистопанкреатита отличается закупоркой протоков поджелудочной железы, в результате которой происходит нарушение процессов расщепления и усваивания пищи, а также распространение воспалительных процессов на близлежащие органы брюшной полости.
Всем формам холецистопанкреатита присущи следующие специфические симптомы:
- появление ложных кист;
- развитие асцита;
- посинение кожи в области пупка (синдром Куллена);
- атрофия мышечного корсета брюшной полости (симптом Кача);
- патология мелких суставов;
- уменьшение подкожно-жировой клетчатки (симптом Грота);
- пожелтение кожи.
Следует учесть возможность летального исхода в случае непринятия своевременных терапевтических мер.
Диагностика заболевания
Точно диагностировать холецистопанкреатит возможно только на основании лабораторного обследования пациента, с учетом его жалоб и визуального осмотра. При затруднениях в постановке диагноза гастроэнтеролог может прибегнуть к прямым способам диагностики, включающим в себя:
- проведение МРТ и КТ исследований;
- ФГДС, или инвазивная диагностика с проведением биопсии;
- исследование гормонального фона с помощью анализа крови;
- УЗИ;
- определение протеолитического фермента путем биохимического исследования кала.
Назначение лекарственных препаратов производится только после постановки точного диагноза, отделяющего клинику недостаточности поджелудочной железы от холецистопанкреатита.
Лечение холецистопанкреатита
Медикаментозная терапия холецистопанкреатита проводится на фоне диетотерапии и физиотерапии. В отдельных случаях при тяжелой и очень тяжелой форме заболевания может потребоваться оперативное вмешательство. В качестве дополнительного лечения и поддерживающих мер допускается применение народных средств, однако, только после консультации с лечащим врачом.
Для устранения инфекции и купирования воспалительного процесса назначаются антибактериальные препараты. В большинстве случаев это антибиотики. Стихание болевого синдрома осуществляется посредством спазмолитических препаратов.
При нестерпимом характере боли применяются наркотические средства и анальгетики. Процесс пищеварения нормализуют с помощью ингибиторов ферментативных реакций. Нормализация выработки ферментов и панкреатического сока поджелудочной железы осуществляется блокаторами Н2-рецепторов гистамина и другими препаратами, угнетающими секрецию сока.
Соблюдение специальной диеты в течение всего терапевтического курса является обязательным условием эффективного лечения холецистопанкреатита. Подробно о лечебной диете, разрешенных и запрещенных к употреблению в пищу продуктов и способах их приготовления читайте в этой статье.
Хирургическое вмешательство применяется в исключительных случаях в при тяжелых и очень тяжелых формах холецистопанкреатита в острой фазе заболевания, когда в связи с высоким риском летального исхода консервативное лечение может оказаться неэффективным.
Лечение холецистопанкреатита народными средствами
Главная цель применения средств народной медицины – усилить терапевтическое воздействие лекарственных препаратов, назначенных врачом при консервативном лечении заболевания средствами официальной медицины. Применение народных средств ни в коем случае не отменяет и не заменяет медикаментозной терапии и диетотерапии.
Для очищения желчного пузыря от отложений наши предки исстари принимали льняное масло. Регулярность употребления такого масла предотвратит повторное образование отложений в желчном пузыре и его протоках. Также можно очистить желчный пузырь смесью касторового масла с любым натуральным свежевыжатым соком. Пить смесь следует ежедневно за полчаса до еды.
Для очищения панкреатического протока и желчных протоков необходимо добавлять в пищу такие растения как женьшень, мускатный орех и базилик. К числу народных методов физиотерапии при хроническом холецистопанкреатите следует отнести занятия хатха-йогой. Практиковать предлагаемые в указанной статье асаны, и, в целом, заниматься йогой желательно под руководством опытного и знающего инструктора йоги. В период острой фазы холецистопанкреатита занятия йогой категорически запрещены.
Источник: http://pancrea.ru/pancreatit-hollicisto.html
Острый холецистопанкреатит
Среди причин острого панкреатита первое место занимает желчнокаменная болезнь. То обстоятельство, что в подавляющем большинстве случаев заболевание начинается с холецистита, свидетельствует о правомерности повсеместно признанного термина.
Симптомы острого холецистопанкреатита можно разделить на две группы: субъективные и объективные. На основании субъективных и объективных симптомов (при их достаточном количестве) достоверный диагноз острого холецистопанкреатита устанавливают часто.
Высокое содержание амилазы в перитониальном выпоте, полученном при использовании «шарящего» катетера на фоне типичного приступа. Лапароскопическая картина: серозный или серозно-кровянистый выпот с высоким содержанием амилазы, стеатонекрозы в сальнике и брыжейке, инфильтрат в зоне поджелудочной железы. Соответствующие данные лапаротомии
При наличии указанных клинических признаков и лабораторных исследований уточненный диагноз удалось поставить у 92,5% больных и лишь у 7,5% больных потребовались допольные диагностические методы (лапароцентез, лапароскопия). ‘
Из перечисленных симптомов требуют объяснения коллапс и до стоверный анамнез панкреатита. Коллапс при наличии характеру, болей указывает на поражение поджелудочной железы; речь идет0§ одномоментном значительном выбросе калликреина в кровь, что приводит к резкому снижению артериального давления.
Несомненно, имеются случаи панкреатита без патологии желчных путей и первичный панкреатит с вторичным холециститом («ферментативный холецистит» по Т.В.Шаак), но все же среди острых панкреатитов холецистопанкреатит встречается очень часто.
Наиболее значительными факторами риска являются небольшие камни диаметром менее 5 мм, расширенный (более 3 мм) пузырный проток, фиксированный камень в большом дуоденальном сосочке (БДС) и рефлюкс контрастного вещества в проток поджелудочной железы при операционной холангиографии или при ЭРПХГ.
XXVIII Всесоюзный съезд хирургов (1965 г.) дал удобную классификацию панкреатитов:
- острый отек поджелудочной железы;
- очаговый некроз;
- геморрагический некроз;
- гнойный панкреатит.
На этой основе Б.А. Петров и Б.С. Розанов (1965)’ построили классификацию холецистопанкреатита. Сохранив ее основной принцип – дифференциацию больных по клинико-морфологическим признакам мы выделили 4 формы острого холецистопанкреатита (Д.Л. Пиковский, Ю.В. Кочнев, 1971 ):
- простой острый холецистопанкреатит;
- острый обтурационный холецистопанкреатит;
- острый холецистопанкреонекроз;
- острый обтурационный холецистопанкреонекроз.
Всевозможные осложнения не включены в данную классификацию, формирование различных 4-х форм острого холецистопанкреа- тита происходит при перекрестном сочетании указанных изменений в желчных путях и поджелудочной железе.
Приведенные выше условные формы оказывают влияние на выбор метода лечения. При остром простом холецистопанкреатите с успехом может быть применена консервативная терапия, а операция показана, если обнаружится ЖКБ. При остром обтурационном холецистопанкреатите этих больных часто приходится оперировать в связи с наличием флегмонозного или гангренозного холецистита.
При холецистопанкреонекрозе экстренная (или срочная) операция показана в связи с наличием перитонита. При остром обтурационном холецистопанкреонекрозе экстренная операция неизбежна в связи с перитонитом как в результате ООХ, так и панкреонекроза.
Источник: https://sci.house/filosofskie-issledovaniya-sovremennyie-scibook/ostryiy-holetsistopankreatit-27624.html