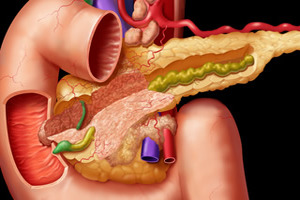
Псевдотуморозный панкреатит – хроническое воспалительное заболевание поджелудочной железы, схожее по своим клиническим проявлениям с патологиями онкологического характера (отсюда и название недуга: псевдотуморозный – ложноопухолевый). При этом сама опухоль отсутствует, в тканях органа имеются лишь уплотнения, которые приводят к увеличению размеров органа и потере его функциональности.
Патология имеет ряд характерных симптомов. Это значительное снижение веса при сохранении привычного режима питания, быстрая утомляемость, слабость, нарушение сна и психоэмоционального фона, ухудшение общего самочувствия, признаки нарушений пищеварения (тошнота, изменение консистенции и состава каловых масс).
Основными факторами риска развития недуга являются аномалии строения поджелудочной железы, желчекаменная болезнь, а также неправильный образ жизни и вредные привычки. Заболевание нуждается в своевременном лечении. Это может быть консервативная терапия, включающая в себя прием назначенных врачом медикаментов, либо хирургическая операция, которую назначают в особо тяжелых случаях.
Важным моментом является соблюдение диеты и коррекция образа жизни. От того насколько грамотным и своевременным было лечение, зависит прогноз. Благоприятный исход возможен только при условии соблюдения пациентом всех предписаний врача.
Что такое псевдотуморозный панкреатит
Онкологическая настороженность по отношению к больным с псевдотуморозным панкреатитом до сих пор сопровождается высокой долей гипердиагностики и зачастую является причиной завышенных показаний к хирургическому лечению.
Нами приведено клиническое наблюдение, указывающее на трудности дифференциальной диагностики псевдотуморозного хронического панкреатита и рака головки поджелудочной железы. Отражена актуальность данной проблемы. Мы выделили некоторые клинические, лабораторные, соно-и рентгенологические особенности течения псевдотуморозного хронического панкреатита.
В диагностической практике дооперационных исследований поджелудочной железы локальная гипертрофия и фиброз железистых структур, возникающих на фоне хронического панкреатита, трактуются врачами как доброкачественное или злокачественное новообразование.
В клинической практике врачей-онкологов одной из ведущих проблем является вопрос о дифференциальной диагностике псевдотуморозного хронического панкреатита со злокачественным поражением.
Трудности возникают в связи с:
- идентичностью клинических симптомов данных заболеваний боль, желтуха и похудение (классическая триада);
- ошибочной интерпретацией начальных изменений в поджелудочной железе полученных при УЗИ, РКТ, МРТ;
- отсутствием специфических лабораторных показателей, специфичных для рака головки и воспаления поджелудочной железы.
Клинико-лабораторные, инструментальные дооперационные и даже интраоперационные морфологические данные не всегда позволяют точно определить природу очагового поражения поджелудочной железы, а ошибки диагностики могут привести к неадекватной тактике хирургического лечения больного.
По данным зарубежной литературы у 9,6 % больных с опухолями поджелудочной железы, подвергшихся панкреатикодуоденэктомии, гистологическое исследование показывает доброкачественные опухоли, в связи, с чем некоторые авторы, при выявлении дисплазий в срезе поджелудочной железы, рекомендуют воздерживаться от панкреатэктомии в связи с ее выраженными метаболическими последствиями и возможностью благоприятного течения процесса.
Учитывая неспецифическую клиническую картину хронического панкреатита, ведущая роль в диагностике псевдотуморозного панкреатита принадлежит инструментальным методам.
Ведущая и первостепенная роль принадлежит трансабдоминальному ультразвуковому исследованию, КТ и МРТ, позволяющим выявить объемные процессы в железе, изменения желчных и панкреатических протоков, объем распространения псевдо/опухоли.
Однако в доступной нам литературе мы не нашли достоверных показателей чувствительности, специфичности и информативности вышеперечисленных методов, касающихся псевдотуморозного панкреатита, поскольку большинство литературных источников, посвященных псевдотуморозному панкреатиту, содержит ретроспективное описание ограниченного числа клинических наблюдений.
Так для улучшения дифференциальной диагностики рака головки поджелудочной железы и головчатого хронического панкреатита некоторые авторы предлагают проводить чрескожную пункционную биопсию псевдо/опухолей поджелудочной железы.
Однако Виноградов В.В. и соавт.считают, что следует воздерживаться от выполнения чрескожной прицельной пункционной биопсии патологических очагов в поджелудочной железе, в связи с опасностью развития осложнений и высоким процентом ложных результатов (до 35 %).
При раке ПЖ развивается вторичный хронический панкреатит, так и на фоне грубых воспалительных изменений при парапанкреатите возможна малигнизация. Судить о первоисточнике патологического процесса при этом затруднительно.
Третьи же авторы предлагают применять интраоперационное УЗИ поджелудочной железы у пациентов, которым показано хирургическое лечение, производить многократные аспирационные пункционные биопсии из различных участков подозрительных на опухоль со срочными цитологическими и гистологическими исследованиями с целью окончательного определения природы поражения поджелудочной железы.
По данным четвертых авторов, метод эндосонографии имеет положительные стороны, уточняющий данные о наличии мельчайших конкрементов, кист, их локализации, состоянии парапанкреатической клетчатки, морфологической оценки стенки нисходящего отдела 12-перстной кишки, стенки холедоха, сосудов.
Среди лабораторных методов диагностики рака поджелудочной железы практическое значение имеют радиоимуннохимические тесты, однако, данные об их эффективности разрозненные и неоднозначные. Черепанова О.Н. отмечает, что при раке головки поджелудочной железы наиболее информативными лабораторными показателями являются онкомаркеры CD 16 и СА 19-9 (чувствительность до 88,6 % и 90,9 % соответственно), тогда как при хроническом панкреатите данные онкомаркеры остаются в пределах допустимых норм.
Тактика лечения больных с патологией поджелудочной железы, конечно же, зависит от результатов дифференциальной диагностики, распространенности морфологических изменений в поджелудочной железе и соматического состояния больных.
Так при подтвержденном раке головки поджелудочной железы тактика лечения определяется стадией опухолевого процесса, которую характеризуют её размер, прорастание в соседние анатомические структуры, в частности, в магистральные сосуды (воротную, брыжеечные вену, чревный ствол), вовлечение регионарных лимфатических узлов и отдалённое метастазирование.
Вместе с тем эта операция сопровождается снижением качества жизни более чем у 50 % пациентов из-за серьезных внешне-и внутрисекреторных нарушений. Изолированные дренирующие операции, в большинстве случаев, оказываются малоэффективными.
В последние годы появились работы, указывающие на целесообразность сочетания дренирующих и органосохраняющих операций при головчатом хроническом панкреатите. Тем не менее, хирургическая тактика во многом зависит от опыта хирурга онколога, гистолога и их тесного взаимодействия, так как недостаточное их сотрудничество во время операций по поводу опухолей железы и псевдоопухолевого процесса приводит к неадекватному хирургическому вмешательству.
По данным зарубежной литературы у 9,6 % больных с опухолями поджелудочной железы, подвергшихся панкреатикодуоденэктомии, гистологическое исследование показывает доброкачественные опухоли, в связи с чем, некоторые авторы, рекомендуют воздерживаться от панкреатэктомии при выявлении дисплазий в срезе поджелудочной железы, в связи с ее выраженными метаболическими последствиями и возможностью благоприятного течения процесса [8].
Все вышеизложенные проблемы очень часто встречаются в клинической практике. Мы предоставляем пример нашего клинического наблюдения.
Пациент Б., 1975 г. р. в 2016 году обратился в Национальный Центр Онкологии при Министерстве здравоохранения Кыргызской республики с жалобами на желтушность кожных покровов и видимых слизистых оболочек, потемнение мочи, общую слабость.
При обследовании (УЗИ и РКТ органов брюшной полости) было выявлено образование в головке поджелудочной железы 83,1х77,6 мм с четкими бугристыми контурами, с кистозными дегенеративными полостями до 35,6 мм и очагами диффузной кальцификации, уплотнение и тяжистость парапанкреатической клетчатки вокруг головки поджелудочной железы.
В толще тела и хвоста поджелудочной железы – множественные кальцификаты. Были выявлены признаки биллиарной гипертензии: увеличение желчного пузыря, расширение внутрипеченочных желчных протоков до 3,4 мм, значительное расширение общего желчного и панкреатического протоков до 15,0 и 8,0 мм соответственно (Рис. 1).
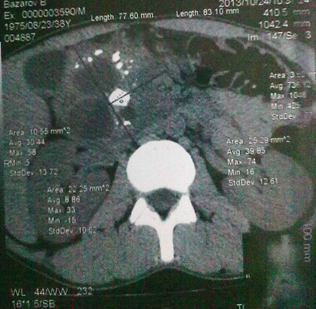
рисунок 1
Произведена чрезкожная прицельная пункционная биопсия опухоли головки поджелудочной железы под УЗИ контролем. При цитологическом исследовании полученного материала злокачественного роста обнаружено не было.
При поступлении в биохимических показателях крови не отмечалось резких изменений: общий белок – 77 г/л, общий билирубин – 46 мкм/л, прямой билирубин – 36 мкм/л, непрямой билирубин – 10 мкм/л, сахар крови – 3,8 ммоль/л. Онкомаркеры были в пределах допустимых норм: СА 19-9 – 4,8 Ед/мл, РЭА – 4,6 Ед/мл. Больному был выставлен предварительный диагноз: рак головки поджелудочной железы Т3NxM0 без морфологического подтверждения, механическая желтуха.
01.11.2016 на I этапе хирургического лечения, с целью разрешения механической желтухи, была произведена холецистостомия. Интраперационно получено 200 мл бесцветной прозрачной желчи. Послеоперационный период протекал без осложнений, проводилась гепатопротекторная, инфузионная, общеукрепляющая и симптоматическая терапия. Желчь приобрела ярко желтый цвет. За сутки выделялось до 200 мл.
При фистулохолангиографии (Рис. 2) было выявлено расширение общего желчного протока в проксимальном отделе до 1,5 см, дистальный отдел резко сужен, за счет сдавления из вне. Внутрипеченочные протоки не изменены. Контрастированная 12-перстная кишки также сдавлена из вне.
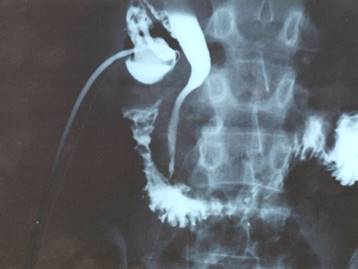
рисунок 2
Через 2 недели больному было произведено хирургическое лечение. При ревизии поджелудочная железа на всем протяжении была увеличена, уплотнена, с участками кальцификации. В головке поджелудочной железы обнаружена плотная неподвижная (вколоченная), розово-серого цвета опухоль до 9,0 см, неоднородной структуры за счет наличия очагов кистозной дегенерации и кальцинатов в ее толще.
Опухоль оттесняла 12-перстную кишку вправо, инфильтрируя ее стенку. Брыжейка поперечной ободочной кишки, парапанкреатическая клетчатка, малый сальник и гепатодуоденальная связка были инфильтрированы. Полноценно произвести ревизию магистральных сосудов (воротной вены, верхних брыжеечных сосудов) не представлялось возможным.
Опухоль признана нерезектабельной, в связи с чем были сформированы холецисто-ентеро-, гастро-ентеро-, и ентеро-ентероанастомозы. Послеоперационный период протекал без осложнений.
Через год, при контрольном обследовании пациента в нашем центре по данным УЗИ и РКТ органов брюшной полости была отмечена положительная динамика течения заболевания. Опухоль головки поджелудочной железы уменьшилась в размерах до 50,0 х 39,1 мм (почти в 2 раза) с уменьшением размеров и количества полостей кистозной дегенерации, общий желчный и панкреатический протоки сократились до 6,7 и 5,9 мм соответственно (почти в 1,5 раза).
Клинико-лабораторные показатели были в пределах норм. На этом основании, учитывая продолжительность течения заболевания, регресс туморозного процесса, общее удовлетворительное состояние пациента, нами был выставлен следующий клинический диагноз: Псевдотуморозный хронический панкреатит, состояние после хирургического лечения в 2016 г.
Данное клиническое наблюдение свидетельствует о сложности дооперационной и интраоперационной дифференциальной диагностики псевдотуморозного панкреатита и рака головки поджелудочной железы, так как имелись сходные клинические, эхографические, рентгенологические и макроскопические признаки.
100 % исключить диагноз рак головки поджелудочной железы удалось только через год после лечения на основании регрессирующего течения опухолевого процесса (по данным инструментальных и лабораторных исследований) и удовлетворительного соматического состояния больного.
При анализе данного клинического случая нами отмечены некоторые особенности клинико-лабораторной, сонографической и рентгенологической картин псевдотуморозного хронического панкреатита, отличающие его от рака головки поджелудочной железы: молодой возраст пациентов (в нашем случае 38 лет), чаще диагностируется у мужчин, злоупотребляющих алкоголем.
Желтуха имеет регрессирующий характер течения, с умеренным повышением общего билирубина и его фракций. Несоответствие больших размеров опухоли головки поджелудочной железы и клинико-лабораторной картины механической желтухи. Онкомаркеры остаются в пределах нормы.
При УЗИ РКТ и МРТ обнаруживается диффузная неоднородность и наличие множественных кальцинатов во всех отделах поджелудочной железы, структура псевдоопухоли головки поджелудочной железы неоднородна за счет наличия кистозных деструктивных очагов и кальцификатов. Отсутствие цитологического и гистологического подтверждения злокачественного роста опухоли головки поджелудочной железы.
Источник: https://sibac.info/conf/modernscience/xii/99158
Лечение и причины псевдотуморозного панкреатите
Это форма хронического панкреатита повышенной степени, возникающая при отсутствии своевременной терапии. ПРИЧИНЫ Заболевание представляет собой опухоль головки поджелудочной железы. Развитие такой формы протекает медленно (от 7 до 15 лет), но ее терапия происходит только хирургическим путем.
Псевдотуморозный панкреатит может появиться из-за нарушений в желчной системе (желчнокаменная болезнь, дисфункции желчевыводящих путей и др.). Алкоголь вызывает недуг. Как исключить причины псевдотуморозного панкреатита, и как с ним бороться, узнайте в этой статье.
Лечение
Чтобы вылечить недуг, необходимо проводить оперирование. Такие операции бывают двух видов:
- дренирование панкреатического протока;
- резекция фиброзных тканей.
После прохождения любой из этих операций пропадет опухоль, по причине которой патология и получила такую высокую классификацию. Исчезнут все остальные симптомы, оптимизируется рабочая функция поджелудочной, есть возможность предотвращения других заболеваний, что связываются с панкреатитом, например, сахарный диабет.
Послеоперационная профилактика псевдотуморозного панкреатита Лечение и причины псевдотуморозного панкреатита осложненной формы. Но, если Вы пройдете через хирургическое лечение псевдотуморозного панкреатита, это не означает, что на этом профилактика окончена.
В обязательном порядке Вам будет необходимо сесть на голодную диету, которая включает в себя продукты с низкой концентрацией жира, белковую пищу. Это Вам необходимо для того, чтобы предотвратить повторное развитие воспаления. Доктор Вам пропишет препараты, замедляющие работу ферментов, чтобы Вы смогли восстановиться.
После операции исключите алкоголь из своей жизни, так как он, как никто другой, развивает хронический панкреатит. Замените его нежирными молочными продуктами и творогом, которые намного вкуснее и полезней. Лечение без операции Многие люди стараются не обращать внимания на хронический панкреатит, что очень зря.
Главным минусом является то, что, после ее пагубного влияния, поджелудочная железа не подлежит восстановлению, поэтому, нужно всегда контролировать свое состояние. Лишь незначительное число заболевших может обойтись без хирургического вмешательства, но у них велик риск перерождения опухолей и развития других осложнений поджелудочной железы.
Источник: https://www.astromeridian.ru/medicina/psevdotumoroznyj_pankreatit.html
Псевдотуморозный панкреатит. Рак поджелудочной железы.
Определение
Псевдотуморозный панкреатит – клинико-морфологическая форма хронического воспалительного процесса в поджелудочной железе, характеризующаяся гипертрофией паренхимы и увеличением размеров органа. Это морфологическая форма хронического панкреатита, которая характеризуется воспалительным процессом, частичным фиброзом и гипертрофией паренхимы.
Причины псевдотуморозного панкреатита
- длительное злоупотребление алкогольными напитками и билиарная патология (желчнокаменная болезнь и другие заболевания печени и желчевыводящих путей) – более 80% всех случаев вызваны именно этими причинам.
- прием определенных лекарственных препаратов ( ацетаминофена, эстрогенов и других препаратов.)
- соматических заболеваний
Симптомы псевдотуморозного панкреатита
- симптом сдавления желчевыводящих путей увеличенной головкой поджелудочной железы
- признаками эндокринной недостаточности
- диспепсический синдром
- болевой синдромом
Диагностика псевдотуморозного панкреатита
- В лабораторных анализах четкие признаки заболевания отсутствуют: возможно некоторое повышение уровня трипсина, липазы, амилазы крови и мочи в период обострения или во время эпизода боли.
- Высокоинформативный метод диагностики псевдотуморозного панкреатита- УЗИ поджелудочной железы. Данное исследование позволяет определить степень увеличения органа, характерные изменения паренхимы и протоков, наличие или отсутствие кальцинатов.
- Компьютерная томография или МРТ поджелудочной железы.
Типичные признаки:
1. в большинстве случаев головку поджелудочной железы можно пропальпировать через переднюю брюшную стенку.
2. локальная болезненность при прощупывании поджелудочной железы.
Лечение псевдотуморозного панкреатита
- Диетотерапия включает назначение стола №5.
- Важнейшая роль в терапии отводится этиотропному направлению – устранению причины, вызвавшей заболевание (например, холецистэктомия при ЖКБ, удаление папиллостеноза и другие мероприятия).
- Медикаментозного лечения:
- Хирургическое лечение:
- регионарная лучевая терапия
- местная гипотермия.
- папиллосфинктеротомия
1. ферментные препараты – панкреатин в комплексе с липазой или солизимом.
2. антацидоы, которые при сочетании с препаратами кальция также снижают стеаторею.
3. холинолитики.
4. атропин, спазмолитики
Определение рака поджелудочной железы
Рак поджелудочной железы – злокачественное новообразование, развивающееся из эпителия железистой ткани или протоков поджелудочной железы.
Формы рака поджелудочной железы
По расположению разделяют следующие виды опухоли:
- Рак головки поджелудочной железы.
- Рак тела поджелудочной железы.
- Рак хвоста поджелудочной железы.
Рак поджелудочной железы классифицируют в зависимости от отдела поджелудочной железы, в котором образовалась опухоль:
- отдел, который вырабатывает пищеварительные секреты (экзокринный);
- отдел, который вырабатывает инсулин и другие гормоны (эндокринный).
Экзокринный рак поджелудочной железы.
- Аденокарцинома. Наиболее распространенная форма, наблюдается в 80 % случаев рака поджелудочной железы.
- Плоскоклеточный рак.
Цистаденокарцинома. Возникает при злокачественном перерождении доброкачественной цистаденомы.
- Ацинарно-клеточный рак. Встречается редко (около 1.5%), чаще всего у молодых людей.
- Недифференцированный рак.
Эндокринный рак поджелудочной железы
- Инсулиномы образуются в клетках, которые вырабатывают инсулин.
- Глюкагономы образуются в клетках, которые вырабатывают глюкагон.
- Гастриномы образуются в клетках, которые вырабатывают гастрин.
- Соматостатиномы образуются в клетках, которые вырабатывают соматостатин
Стадии рака поджелудочной железы
- I стадия – небольшая, отделена от других тканей опухоль размером до 2 см, расположенная в поджелудочной железе. Метастазов (новых очагов злокачественных клеток) нет.
- II стадия – опухоль поджелудочной железы размером более 2 см. В ближайших регионарных лимфатических узлах метастазов нет.
- III стадия – опухоль любого размера, с одиночными метастазами в регионарные лимфатические узлы.
- IV стадия – опухоль любых размеров при наличии отдаленных метастазов.
Симптомы эндокринных опухолей
- Инсулинома (опухоль с выработкой инсулина).
- Гастринома (опухоль, при которой производится повешенная выработка гастрина).
- Глюкагонома (опухолью вырабатывается глюкагон).
Основные признаки рака поджелудочной железы
- Боль.
- Диспепсия.
- Похудение.
- Сахарный диабет.
- Желтуха.
- Спленомегалия и гиперспленизм
- Асцит.
Диагностика рака поджелудочной железы
- Лабораторные методы обследования
- Цитологическое исследование
- Инструментальные методы диагностики
- Специальные методы диагностики
1. лейкоцитоз, увеличение СОЭ, тромбоцитоз, резкое повышение билирубина.
2. для оценки работы желчных протоков можно использовать анализ кала.
исследуется дуоденальная жидкость на содержание раковых клеток. Выявление опухолевых клеток в дуоденальном содержимом подтверждает диагноз.
1. УЗИ – позволяет выявить большие образования в поджелудочной железе, изменения желчных и панкреатических протоков.
2. Компьютерная томография
3. Рентгенография
4. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
5. Магниторезонансная томография
1. Лапароскопия
2. Биопсия
Лечение рака поджелудочной железы
- Резекция
- При паллиативной терапии рак поджелудочной железы не устраняется полностью. Лечение направлено на облегчение состояния больного, уменьшение боли, устранение непроходимости кишечника, механической желтухи.
- В послеоперационном периоде проводят химиотерапию и лучевую терапию.
1. полной (тотальная панкреатодуоденэктомия)
2. частичной (удаление хвоста или тела поджелудочной железы).
Источник: https://quizlet.com/178071027/%D0%9F%D1%81%D0%B5%D0%B2%D0%B4%D0%BE%D1%82%D1%83%D0%BC%D0%BE%D1%80%D0%BE%D0%B7%D0%BD%D1%8B%D0%B9-%D0%BF%D0%B0%D0%BD%D0%BA%D1%80%D0%B5%D0%B0%D1%82%D0%B8%D1%82-%D0%A0%D0%B0%D0%BA-%D0%BF%D0%BE%D0%B4%D0%B6%D0%B5%D0%BB%D1%83%D0%B4%D0%BE%D1%87%D0%BD%D0%BE%D0%B9-%D0%B6%D0%B5%D0%BB%D0%B5%D0%B7%D1%8B-flash-cards/
Псевдотуморозный панкреатит:подробные сведения
Псевдотуморозный панкреатит, диагноз понятный эндокринологам, специалистам в области висцеральных недугов ЖКТ. Для широкой аудитории станет более доступная расшифровка, по такой схеме: псевдо (pseudos) – ненастоящий признак, тумор (tumor) – злокачественный патогенез, рак, панкреатит или по-латыни (pancreatitis) – воспаление, гиперемия поджелудочной железы либо одной из ее частей (хвоста, тела, головки).
Как возникает подобная болезнь, ее причины. Псевдотуморозный панкреатит – что это такое, почему название ассоциируют с канцер процессом.
Первичные признаки, как угрожающие симптомы: диагностика, методы исследования. Что делать и можно ли лечить самостоятельно, народными средствами? – злободневный ряд вопросов, которые возникнут у больных с подобным диагнозом.
Этиология: источник причины – хронический панкреатит
псевдотуморозный панкреатит что это такое
Из всех видов панкреатита, – хроническое, вялотекущее течение болезни представляет самый быстрый вариант заболеть псевдотуморрозным типом. Потому как, пастозный слизистый эпидермис создает в паренхиме железы застойные явления. Задерживает своевременную, четко ограниченную по времени реакцию ферментации экзокринов и эндокринов. Блокирует их дальнейшее продвижение в локацию кишки (12 ти перстной).
Любое воспаление выявляется посредством биохимического анализа, в котором клиницисты сразу обращают внимание: сколько лейкоцитов в крови? Именно эти белые кровяные тельца моментально реагируют на воспалительный очаг. Помимо них в акте опознания преступных элементов – зловредных вирусов, микробов, бактерий принимают участие эритроциты и тромбоциты. Каждая категория этих биологических индикаторов реагирует своими показателями.
Завышенное % содержание лейкоцитов – один из факторов онкологии, не доминирующий, но важный. В связи с тем, что воспаленная железа близко соприкасается с печенью, желчным пузырем она своим лейкоцитарным патогенезом провоцирует идентичный выброс лейкоцитов в паренхимах этих органов. Те, в свою очередь, воспринимают у себя критическую массу белых кровяных телец, как зарождающуюся онко редукцию клеток. Хотя, настоящих канцер индексов в них нет.
Симптомы запущенной стадии хронического панкреатита сходны с онкологическими проявлениями патогенеза в печени, желчно – выводящем секторе. Поэтому по ложной внешней симптоматике, хроническому панкреатиту приписывают другое название, – псевдотуморозный панкреатит.
Первичные симптомы заболевания: схожесть с дисфункцией органов эпигастрии
псевдотуморозный панкреатит прогноз
Начинающийся псевдотуморозный панкреатит своей картиной прогноза, в общих чертах, напоминает неблагоприятную «погоду», которая появляется в брюшной эпигастральной полости при заболеваниях основных органов пищеварения:
- метеоризм в животе, тонком и толстом кишечнике;
- вначале несильные, тупые нарастающие боли в боку справа;
- затем, «дергающие», отдающиеся в поясницу, низ живота, пуп;
- резкая потеря аппетита, на фоне иссушающей жажды, язык с плотным налетом;
- слабость и потливость;
- изжога, тошнота, рвотные позывы.
При обнаружении подобной болезнетворной клиники следует немедленно пройти лабораторный анализ на общую биохимию крови. Сравните полученный результат с предлагаемой таблицей. Здесь показана положительная, нормальная картина биохимического баланса в поджелудочной железе, без хронического псевдотуморозного панкреатита. Она выглядит так:
№ Наименование Норма (в ммоль/л)
- СОЭ: 2,7- 17мм/ч;
- Лейкоциты: начиная от 4,2 х 10*8 – 8,6 х 10*8/л;
- Холестерин: от 4,1 – 6,0;
- Антиген поджелудочный: нет данных, не обнаружено;
- Глобулин: от 7.5 – 13,5%;
- Глюкоза: от 3,90 – 5,94;
- Гемоглобин (г/л): У женщин – начиная от 120 до 140, мужчины имеют уровень 130 – 170.
Врачи не приступят к лечению панкреатита (различного типа), с какими бы жалобами на болевые спазмы в правом, нижнем секторе грудины не обратился пациент. Не назначат план лечения, пока не будет получен главенствующий данный анализ – общая биохимия.
Как диагностируют, лечат псевдотуморозный панкреатит
В сфере эндокринологии появилась узкая специализация – диагностирование/лечение панкреатита. Панкреатологи на своем вооружении имеют самые современные инструментальные технологии и методики выявления псевдотуморозного панкреатитаи его лечения. К новейшим инновационным проектам относятся,такие исследования, как:
Они распознают в крови ДНК возбудителей болезнетворного процесса в поджелудочной железе. Если в крови они обнаружат «cancer» клетки, значит, у больного не псевдотуморозная форма панкреатита, а настоящая, онкологическая.
Эхограмма УЗИ/диффузная неоднородность. Эта процедура, ультразвуковое исследование, знакома многим. Она помогает определить: равномерная ли плотность поверхностного/ внутреннего слоя эпителия железы? Увидеть патогенные районы, границы таких пораженных площадей.
Ведь в случаях разнообразных стадий псевдотуморозного панкреатита фиксируется и различная степень диффузности, способности проникновения, взаимообмена органических и химических микроэлементов в поджелудочной структуре.Наряду с нанотехнологиями не забывают традиционные, проверенные и зарекомендовавшие с лучшей позиции – лабораторные анализы крови, слюны, кала и мочи.
Какие конкретно применяются на этапах лечения? – это прерогатива лечащих врачей, которые приписывают рецептуру, исходя из анамнеза истории болезни, динамики протекания и индивидуальных особенностей каждого случая заболевания.
Советы по существу проблемы
В заключение необходимо акцентировать важнейшие положения в ракурсе – псевдотуморозный панкреатит. Это относится к диете и профилактике. Они неразрывно связаны в борьбе с опасным недугом. Диетическое питание – дробное, постное, без жирного мяса, острых приправ. С
Следует больше пить жидкости: витаминизированных, натуральных соков, компотов из свежих фруктов. Преобладание отдавать перетертой, перемолотой консистенции первых, вторых блюд. В этом положительный вклад диеты.
Профилактика заболевания –здоровый, энергичный, трезвый образ жизни. Регулярность периодических медицинских осмотров, сдача анализов, бережное отношение к своему здоровью. Это бесценная лепта второй стороны – профилактической. Все эти простые и несложные правила доступны и выполнимы. Придерживайтесь их, и все образуется в лучшую сторону.
Источник: https://pancreas.propto.ru/article/psevdotumoroznyy-pankreatit-podrobnye-svedeniya
Панкреатит псевдотуморозный: причины, симптомы и особенности лечения
Панкреатит псевдотуморозный – одна из форм длительно существующего панкреатита с хроническим течением. Поражает данное заболевание чаще мужчин, нежели женщин. Название патологии происходит от древнегреческих слов “панкреас” – поджелудочная железа, “итис” – воспаление и “тумор” – опухоль. То есть дословно перевести его можно так – воспаление поджелудочной железы, имитирующее опухолевый процесс.
Псевдотуморозный панкреатит: причины, симптомы
Провоцирующими факторами в развитии данного недуга являются патологии гепато-билиарной системы (например, ЖКБ) и длительный прием алкоголя. Гораздо реже – прием лекарственных средств и иные соматические заболевания. Чаще всего панкреатит псевдотуморозный является следствием хронического воспалительного процесса в тканях pancreas и гораздо реже (около 10% случаев) его выявляют после острого воспаления.
Развитие симптоматики на фоне желчекаменной болезни чаще регистрируют у женщин. Однако не только она может стать провоцирующим фактором, большое значение здесь имеют и пороки развития билиарной системы, болезни желчного протока либо фатерового сосочка. В этих случаях воспаление развивается вследствие постоянного заброса желчи в проток поджелудочной железы.
Одним из путей развития псевдотуморозного панкреатита может стать лимфогенное поражение тканей pancreas (чаще области головки железы), когда воспалительный процесс распространяется от желчного пузыря по лимфатической сети узлов и сосудов.
В более редких случаях псевдотуморозная форма хронического панкреатита может возникать на фоне длительного приема эстрогенов, ацетаминофена и иных препаратов либо носить наследственный характер. Причем при наследственной этиологии, болезнь активно прогрессирует, увеличивается вероятность малигнизации (озлокачествления) и быстро нарастает недостаточность железы.
Клинические проявления
Симптоматика данной формы панкреатита связана со сдавлением желчевыводящих путей, эндокринной недостаточностью и нехваткой ферментов поджелудочной железы, что принимают участие в пищеварении. Кроме того, среди клинических проявлений присутствуют симптомы опухолей и выраженный болевой синдром. Начальная стадия псевдотуморозной формы может протекать бессимптомно.
Но наиболее часто у пациентов присутствуют следующие признаки болезни:
- механическая желтуха;
- опоясывающая боль, что возникает после приема острой либо жирной пищи, любого алкоголя или переедания;
- непереваренная пища в кале;
- тошнота с последующей рвотой, что приносит облегчение;
- “жирный” кал (стеаторея);
- диарея чередующаяся с запорами;
- понижение толерантности к глюкозе;
- беспричинная потеря веса;
- при пальпации – уплотненная головка pancreas;
- увеличение железы.
Механизмы появления основных симптомов
При описываемом заболевании происходит увеличение поджелудочной железы, что связано с возникновением кист (хронический псевдотуморозный панкреатит, киста поджелудочной железы), развитием липоматоза и аутоиммунными поражениями.
Ферменты, содержащиеся в соке, начинают переваривать ткань поджелудочной железы, что обуславливает возникновение выраженного болевого синдрома, которым достаточно часто сопровождается псевдотуморозная форма панкреатита.
Механическая желтуха
В механизме развития данного симптома главенствующую роль играет увеличенная головка железы, сдавливающая холедох (желчный проток). В результате образующаяся в печени желчь не может поступать в двенадцатиперстную кишку, из-за чего давление в протоке возрастает, а желчь постепенно проникает в кровоток. Основными жалобами при механической желтухе являются: обесцвеченный кал, сильный зуд, потемнение мочи и пожелтение склер и кожи.
Как выяснить, псевдотуморозный панкреатит или рак у пациента
Описываемый диагноз подразумевает, что были приняты во внимание все жалобы и клинические проявления недуга и исключены иные болезни, не только поджелудочной железы (к примеру, рак), но и соседних органов, имеющие сходную симптоматику. Для этого обязательными являются:
- Консультация гастроэнтеролога.
- Сбор анамнеза и жалоб (предшествующие панкреатиты, желчекаменная болезнь, прием лекарственных средств, жалобы на боли в правом подреберье и эпигастральной области и другие).
- Осмотр пациента с проведением пальпации (возможно уплотнение и болезненность в районе поджелудочной железы).
- Анализы крови. Для данной формы панкреатита характерно некоторое повышение уровней трипсина, амилазы и липазы, нарушение толерантности к глюкозе.
- Определение уровней онкомаркеров и панкреатического полипептида (для исключения рака). При повышении количества ракового эмбрионального антигена, СА 125, СА 19-9, панкреатического полипептида, диагноз опухоли подтверждается, а при снижении вышеописанных веществ, делают вывод о наличии воспалительного процесса, что и подтверждает диагноз “панкреатит псевдотуморозный”.
- УЗИ pancreas (наличие гипертрофии, изменение структуры протоков и ткани железы, отсутствие/наличие кальцинатов).
- КТ или МРТ (для исключения злокачественных новообразований).
- ЭРХПГ. Метод визуализации изменений в панкреатическом протоке.
- Селективная целиакография (определение состояния сосудов поджелудочной железы).
Терапия
Псевдотуморозный панкреатит, лечение которого в периоды обострения проводится в гастоэнтерологии, характеризуется волнообразным течением (то есть чередованием ремиссий и обострений). Терапия данной патологии подразумевает назначение щадящей диеты (стол №5).
Основным направлением терапии является этиотропное лечение, то есть устранение провоцирующих факторов (прием алкоголя, лекарственных средств) и причин, что вызвали данное состояние. Например, при желчекаменной болезни – проведение холецистэктомии, и так далее.
Медикаментозное лечение должно быть направленно на коррекцию внутри- и внешнесекреторной недостаточности железы. Для этого назначают препараты-ферменты: “Панкреатин” в сочетании с “Солизимом” или “Липазой”. Для уменьшения стеатореи используют антациды и препараты кальция.
С целью уменьшения дискенезий назначают холинолитики. Для купирования выраженного болевого синдрома применяют спазмолитические средства либо “Атропин”. В качестве эффективного спазмолитического средства для сфинктера Одди используют “Мебеверин” или “Гимекромон”.
Кроме вышеописанных методов лечения, достаточно часто при псевдотуморозном панкреатите проводят эндоскопические операции (например, папиллосфинктеротомию), направленные на декомпрессию протоковой системы. Такие вмешательства особенно эффективны при стриктурах препалиллярного отдела, папиллостенозе, увеличении головки поджелудочной железы, сопровождающемся механической желтухой и сдавлением холедоха.
Профилактика
Профилактические меры при диагнозе «панкреатит псевдотуморозный» сводятся, в первую очередь, к отказу от употребления алкогольных напитков. Очень важно также адекватное и своевременное лечение болезней, способных спровоцировать данную патологию. Поможет избежать патологии и аккуратный, контролируемый специалистом прием потенциально опасных препаратов.
Прогноз
Прогнозы при возникновении описанной формы панкреатита относительно благоприятны. Данная болезнь протекает с редкими обострениями и медленно прогрессирует, а эндокринная недостаточность редко влечет за собой развитие поражения почек и ангиопатии. Прогресс заболевания можно остановить при назначении своевременного лечения и выполнении рекомендаций лечащего врача в периоды ремиссии. Будьте здоровы!
Источник: http://fb.ru/article/309344/pankreatit-psevdotumoroznyiy-prichinyi-simptomyi-i-osobennosti-lecheniya