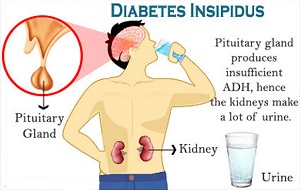
Несахарный диабет это редкое заболевание, вызванное недостатком вазопрессина – гормона, отвечающего за правильное загустевание мочи в почках.
Из-за этой болезни организм не справляется с регулировкой уровня жидкостей. Здоровый человек выводит из себя ежедневно от 1,5 до 2,5 литров жидкостей, а болеющий несахарным диабетом даже до 15-20 литров, больше всего ночью.
У больного постоянно ощущается жажда, поэтому он пьет в день соответствующее количество воды. Когда начинает понимать связь между принимаемым и выводимым количеством жидкости, старается пить меньше. Однако это ограничение не приводит к снижению количества мочи. Оно остается таким же, а человек, страдающий несахарным диабетом, чувствует симптомы обезвоживания. Это опасное состояние, опасное даже для жизни.
Центральный несахарный диабет
Центральный несахарный диабет – это синдром, проявляющийся выраженной жаждой и выделением большого количества неконцентрированной мочи, связанный с поражением нейрогипофиза или группы ядер гипоталамуса.
При нейрогенном несахарном диабете возникает нарушение синтеза, секреции или транспортировки аргинин-вазопрессина (антидиуретического гормона; АДГ), который в норме препятствует выведению воды и повышает концентрацию мочи. Недостаточность АДГ приводит к полиурии и дегидратации организма.
Выделение вазопрессина подчиняется циркадным ритмам, ночью концентрация АДГ максимальна, днем уровень снижается до минимума.
Симптомы
Основными симптомам несахарного диабета являются:
- Полидипсия – симптом, характеризующийся неестественно сильной, неутолимой жаждой. Уменьшается или исчезает только при приёмах воды, значительно превышающих физиологические;
- Полиурия – увеличенное образование мочи (больше 3* литров в сутки);
- Снижение относительной плотности мочи (менее 1010* у взрослых);
- Гипернатриемия (более 155 ммоль/л);
- Сухость кожи;
- Снижение потоотделения;
- Нарушение баланса вводимой и выводимой жидкости из организма могут приводить к появлению возбуждения, нарушению сознания, гипертермии и др.
Дифференциальный диагноз:
- Нефрогенный несахарный диабет;
- Дипсогенный несахарный диабет – первичная психогенная полидипсия;
- Гестагенный несахарный диабет при беременности.
Лечение
Лечением нейрогенного несахарного диабета является введение синтетических аналогов антидиуретического гормона, который выпускается в разных лекартственных формах (таблетки, капли, интраназальный спрей, парентеральные препараты).
Источник: http://pituitary.kh.ua/razdely/gipoprodukciya_gormonov/nesaharnyj_diabet/
Несахарный диабет – причины и как лечить
Несахарный диабет, иначе именуемый как мочеизнурение – патологический процесс, характеризующийся нарушением обратного всасывания жидкости в почках, вследствие чего моча не подвергается достаточному концентрированию, поэтому выделяется в очень больших количествах в разведенном виде.
Несахарный диабет развивается в результате наличия дефекта в выработке вазопрессина – антидиуретического гормона, вырабатываемого гипоталамусом, либо при понижении чувствительности ткани почек к его воздействию.
Несахарный диабет относят к группе редких эндокринных патологий, которая в 20% случаев развивается в качестве осложнения после оперативного вмешательства на головном мозге. По данным медицинской статистики, развитие заболевания не связано с полом и возрастом пациентов, но чаще регистрируется у людей 20-40 лет.
Классификация
В зависимости от того, на каком уровне происходят нарушения, различают два типа несахарного диабета:
- Центральный, или гипоталамический несахарный диабет – возникает в результате нарушения образования или выделения антидиуретического гормона. Он в свою очередь подразделяется на идиопатический несахарный диабет, в основе которого лежит наследственная патология, характеризующаяся низкой выработкой антидиуретического гормона, и симптоматический несахарный диабет, который может возникнуть на фоне других заболеваний, например, при травмах и опухолевых процессах головного мозга, инфекционном воспалении мозговых оболочек и т.п.
- Нефрогенный, или почечный несахарный диабет – возникает вследствие нарушения чувствительности почечных тканей к воздействию вазопрессина. Встречается этот тип несахарного диабета гораздо реже. При этом отмечается либо неполноценность структуры нефронов, либо вазопрессинрезистентность рецепторов почечной ткани. Данный тип несахарного диабета может носить врожденный характер, а может возникать при медикаментозном повреждении клеток почек.
Ряд авторов выделяет также гестагенный несахарный диабет беременных, развитие которого связано с повышенной активностью особого фермента плаценты, который разрушает вазопрессин. У детей раннего возраста может развиться функциональный несахарный диабет, связанный с незрелостью механизма концентрации мочи в почках. Кроме того, на фоне применения лекарственных препаратов из группы диуретиков, не исключается развитие ятрогенного несахарного диабета.
Эндокринологи выделяют также первичную полидипсию как одну из форм несахарного диабета, которая проявляется в виде патологического чувства жажды (при повреждениях или опухолевых процессах центра жажды в гипоталамусе) или компульсивного желания пить (при неврозах, психозах и шизофрении).
При этом за счет увеличения потребления жидкости подавляется физиологическая выработка вазопрессина и развивается клиническая картина несахарного диабета.
Исходя из клинической картины, несахарный диабет классифицируют также по степени тяжести без коррекции лекарственными препаратами:
- легкая степень заболевания характеризуется суточным выделением мочи в пределах 6-8 л;
- при средней степени патологии количество выделенной за сутки мочи составляет 8-14 л;
- для тяжелой степени характерен суточный объем выделенной мочи более 14 л.
В период, когда заболевание подвергается коррекции лекарственными препаратами, в его течении выделяют три стадии:
- стадия компенсации, для которой характерно отсутствие симптомов жажды и увеличения объема выделяемой мочи;
- субкомпенсаторная стадия – с периодическим возникновением чувства жажды и наличием полиурии.
- стадия декомпенсации, которая характеризуется постоянным чувством жажды и полиурией даже на фоне лечения.
Причины и механизм развития
Несахарный диабет центрального типа может развиваться в результате врожденных генетических дефектов и патологий головного мозга. Приобретенный несахарный диабет центрального типа развивается при опухолевых процессах в головном мозге, а также метастазах, возникших в результате опухолевого поражения других органов, после перенесенных травм и инфекционных заболеваний, поражающих головной мозг.
Нефрогенный несахарный диабет также может быть врожденным и приобретенным. Врожденные формы этого типа несахарного диабета развиваются при синдроме Вольфрама и генетических дефектах рецепторов, реагирующих на вазопрессин.
Приобретенные формы несахарного диабета почечного типа могут развиться при хронической почечной недостаточности, амилоидозе почек, нарушениях обменных процессов кальция и калия в организме, отравлении препаратами, содержащими литий.
Симптомы
Два самых показательных симптома несахарного диабета – полиурия (выделение мочи, превышающее суточную норму) и полидипсия (употребление жидкости в больших количествах). Объем выделенной за сутки мочи у больных несахарным диабетом может варьировать в диапазоне 4-30 л, в зависимости от степени тяжести заболевания.
Количество потребляемой больными жидкости может составлять от 3 до 18 л в сутки. И один, и второй признаки влекут за собой нарушение сна, неврозы, повышение утомляемости, эмоциональный дисбаланс.
Несахарный диабет у детей проявляется чаще всего ночным недержанием мочи, к которому впоследствии присоединяется задержка роста и полового созревания. С течением времени происходят структурные изменения органов мочевыделительной системы, проявляющиеся в виде расширения почечных лоханок, мочеточников и мочевого пузыря.
Из-за потребления значительных объемов жидкости страдает и желудок, так как его стенки, а также окружающие ткани подвергаются перерастяжению, что приводит к опущению желудка, нарушению функции желчевыводящих путей и синдрому хронической раздраженной кишки.
Опасность несахарного диабета заключается в возможности развития обезвоживания, в результате которого могут развиться стойкие неврологические нарушения. Возникает подобное осложнение в том случае, если жидкость. потерянная с мочой не восполняется должным образом извне.
На основании каких критериев ставится диагноз “несахарный диабет”?
Постановка диагноза при типичном течении несахарного диабета достаточно проста. Опирается она на неутолимую жажду и увеличенный объем суточной мочи, превышающий 3 л за сутки в анамнезе. При лабораторном исследовании важными критериями служит гиперосмолярность плазмы крови и увеличенный уровень содержания натрия и кальция при сниженном уровне содержания калия. При исследовании мочи также выявляется её гиперосмолярность и низкая плотность.
Первый этап диагностики несахарного диабета направлен на подтверждение самого факта наличия полиурии (увеличенного количества мочи) с низкой ее плотностью. Обычно при несахарном диабете выделение мочи превышает 40 мл на один килограмма массы тела при относительной плотности мочи менее 1005 г/л.
Если подобное выделение мочи установлено, проводят второй этап диагностики, заключающийся в выполнении пробы с сухоедением. Проба с сухоедением в классическом варианте по Робертсону предполагает отказ от приема жидкости (полный) и (желательно) отказ от пищи в первые 8 часов пробы.
До начала ограничения жидкости и пищи пациенту определяют осмоляльность крови и мочи, уровень натрия в крови, объем выделяемой мочи, массу тела и уровень артериального давления. После прекращения подачи пищи и воды пациенту этот набор исследований необходимо повторять каждые 1-2 часа, в зависимости от того, как себя чувствует пациент.
У пациентов, имеющих стабильное состояние, подобную пробу можно проводить амбулаторно, при этом пациент должен не пить в течение того времени, которое он может выдержать по своему самочувствию. Если в ходе ограничения приема жидкости будет получена проба мочи, имеющая осмоляльность 650 мОсм/л, диагноз несахарного диабета может быть исключен.
Проведение пробы с сухоедением у пациентов, страдающих несахарным диабетом, не приводит к значимому повышению осмоляльности мочи и концентрации веществ в ней. В ходе пробы у пациентов с несахарным диабетом из-за развивающегося вследствие потери жидкости обезвоживания появляются тошнота и рвота, судороги, возбуждение, боль в голове. Может повышаться температура.
Для дифференциальной диагностики с сахарным диабетом определяется уровень глюкозы в крови, взятой натощак. Для уточнения причины развития несахарного диабета проводится рентген, обследование офтальмолога и психоневролога.
При подозрении на объемные образования головного мозга проводят магнитно-резонансную томографию. Почечная форма несахарного диабета диагностируется на ультразвуковом исследовании и компьютерной томографии почек. Если возникают сомнения, прибегают к консультации нефролога и проводят биопсию почек.
Как лечить?
После постановки диагноза и установления формы несахарного диабета лечение начинают с устранения причины, которая его вызвала, т.е. удаляют опухоли, устраняют последствия черепно-мозговых травм, проводят лечение основных заболеваний и т.п.
Неотъемлемой частью терапии являются мероприятия, нормализующие водно-солевой баланс, которые включают в себя инфузионное введение больших объемов солевых растворов. Для уменьшения выведения мочи назначают гипотиазид.
Диета при несахарном диабете предполагает уменьшение нагрузки на почки, поэтому включает в себя продукты, содержащие минимум белка и достаточное количество жиров и углеводов. Больным несахарным диабетом рекомендуется частое дробное питание, включающее всебя много овощей и фруктов. Для утоления жажды вместо воды предпочтительней использовать соки, компоты, морсы.
Идиопатическая форма несахарного диабета не представляет опасности для жизни, но случаи полного выздоровления крайне редки. Гестационный и ятрогенный несахарный диабет имеют более транзиторный характер, и чаще всего завершаются полным излечением.
Грамотное использование заместительной терапии позволяет больным сохранить трудоспособность. Одна из самых неблагоприятных в прогностическом плане форм несахарного диабета – почечный несахарный диабет у детей.
Источник: http://www.endoinfo.ru/theory_pacients/gipofiz/nesakharnyy-diabet.html
Несахарный диабет: симптомы и советы
Несахарный диабет – это редкое заболевание, характеризующееся интенсивной жаждой, несмотря на прием жидкости (полидипсия), и выделением большого количества мочи. Чаще всего это состояние является результатом нарушений выработки, накопления или высвобождения определенного гормона, а также невозможности почек нормально отвечать на действие этого гормона. Реже несахарный диабет может развиваться в течение беременности.
Симптомы
Наиболее частыми симптомами несахарного диабета являются:
- Чрезмерная жажда
- Выделение большого количества слабо концентрированной мочи
- В зависимости от тяжести состояния, в сутки может выделяться от 2 литров (при легком течении) до 20 литров мочи (при тяжелом течении и употреблении большого количества воды). Для сравнения, количество мочи у здоровых людей варьирует от 1,5 до 2,5 л в день.
- Другими признаками являются необходимость вставать ночью, чтобы помочиться (никтурия) и непроизвольные мочеиспускания в постель.
Дети и подростки, страдающие несахарным диабетом, имеют следующие симптомы:
- Необъяснимая нервозность или неутешный плач
- Постоянно мокрые подгузники
- Лихорадка, тошнота или диарея
- Сухая кожа и холодные конечности
- Задержка роста
- Потеря веса
- Повышенное мочеотделение, повышенная жажда
Когда обратиться к врачу
Обратитесь к врачу, если вы отмечаете два основных признака несахарного диабета: выделение большого количества мочи и экстремальная жажда.
Специалисты: эндокринолог
Причины
Несахарный диабет возникает, когда организм перестает регулировать процесс удержания жидкости. В норме почки удаляют избыток жидкости. Эта удаленная из сосудистого русла жидкость в виде мочи накапливается в мочевом пузыре до тех пор, пока вы не совершите мочеиспускание. Если организму не хватает воды, например, из-за обильного потоотделения, для того чтобы сберечь воду, в почках образуется немного меньше мочи.
АДГ образуется в гипоталамусе и накапливается в питуитарной железе (гипофизе) – небольшой железе в основании головного мозга. АДГ высвобождается в кровоток, когда в организме появляются признаки обезвоживания. АДГ воздействует на почечные канальцы, усиливая поступление воды в кровоток и препятствуя, таким образом, ее выведению с мочой, от чего моча становится более концентрированной.
В зависимости от того, на каком уровне произошли нарушения регуляции водного баланса, выделяют следующие формы несахарного диабета:
- Центральный несахарный диабет. Причиной центрального несахарного диабета у взрослых обычно является повреждение гипофиза или гипоталамуса, чаще всего в результате нейрохирургического вмешательства, развития опухоли, заболевания (например, менингита), воспаления или черепно-мозговой травмы. У детей наиболее частой причиной является наследственное генетическое заболевание. В некоторых случаях причина неизвестна. При этом виде несахарного диабета нарушается процесс выработки, накопления и высвобождения в кровоток антидиуретического гормона.
- Нефрогенный несахарный диабет. Нефрогенный несахарный диабет возникает при наличии дефекта в почечных канальцах – структурах почки, где вода может реабсорбироваться (поступать в кровоток) или экскретироваться (выводиться из организма с мочой). Наличие этого дефекта делает почки неспособными отвечать на действие АДГ. Нефрогенный несахарный диабет может быть врожденным или связанным с хроническим заболеванием почек. Некоторые лекарственные препараты, например, препараты лития или демеклоциклин (антибиотик тетрациклинового ряда) также могут вызывать развитие нефрогенного несахарного диабета.
- Гестационный несахарный диабет. Гестационный несахарный диабет возникает только во время беременности. Ферменты, вырабатываемые плацентой – органом, который обеспечивает обмен кислородом, питательными веществами и продуктами обмена между матерью и плодом, – разрушают АДГ в организме матери.
- Первичная полидипсия. Это состояние, которое также называют дипсогенным несахарным диабетом или психогенной полидипсией, сопровождается выделением большого количества слабо концентрированной мочи. При первичной полидипсии, проблема скорее не в выработке АДГ или его разрушении, а в задержке избыточного количества жидкости. Употребление большого количества жидкости в течение длительного времени приводит к повреждению почек и угнетению выработки АДГ, вследствие чего нарушается способность организма концентрировать мочу. Первичная полидипсия может быть результатом патологической жажды, которая развивается при нарушении механизмов регуляции жажды в гипоталамусе. Первичная полидипсия также может быть связана с психическим заболеванием.
В некоторых случаях причина несахарного диабета остается неизвестной.
Факторы риска
Нефрогенный сахарный диабет, проявляющийся сразу после рождения, является наследственным заболеванием, при котором почки полностью утрачивают способность к концентрированию мочи. Нефрогенный сахарный диабет обычно возникает у мужчин, хотя женщины могут передавать ген своим детям.
Осложнения
Дегидратация
В отличие от первичной полидипсии, приводящей к задержке в организме избыточного количества воды, при несахарном диабете может развиваться дегидратация – состояние, при котором воды в организме становится так мало, что его нормальная работа нарушается. Проявления дегидратации:
- Сухость во рту
- Мышечная слабость
- Снижение артериального давления (гипотония)
- Повышение уровня натрия (гипернатриемия)
- Западение глазных яблок
- Лихорадка
- Головная боль
- Повышение частоты сердечных сокращений
- Потеря веса
Нарушение баланса электролитов
Несахарный диабет может привести к нарушениям электролитного баланса. Электролиты – это ионы, находящиеся в крови, например, натрий или калий, которые поддерживают баланс жидкости в организме. Нарушения баланса электролитов может привести к следующим симптомам:
- Слабость или сонливость
- Раздражительность
- Тошнота
- Потеря аппетита
- Боли в мышцах.
Как подготовиться к приему врача?
Лучше обратиться к семейному врачу или врачу общей практики. Однако, в некоторых случаях доктор может направить вас к специалисту, который называется «эндокринолог».
Следующая информация поможет вам подготовиться к посещению врача.
Что вы можете сделать
- Будьте в курсе некоторых ограничений образа жизни, которые необходимы на этапе обследования. Во время визита к врачу обязательно спросите, что еще вы должны сделать, чтобы подготовиться к обследованиям. Например, врач может рекомендовать вам не пить воду за ночь до обследования – но поступайте так, только если посоветует врач.
- Запишите, какие симптомы вы испытываете, включая те, которые могут казаться не связанными с причиной вашего обращения к врачу. Будьте готовы ответить на специфические вопросы врача о том, как часто вы мочитесь и как много воды выпиваете каждый день.
- Запишите основные сведения о себе, включая недавно перенесенные стрессовые ситуации или перемены образа жизни.
- Запишите основные сведения о состоянии вашего здоровья, включая недавние хирургические вмешательства, а также названия всех препаратов, которые вы принимаете, и все заболевания, по поводу которых вы получали лечение. Врач так же спросит вас о перенесенных черепно-мозговых травмах.
- Возьмите с собой друга или члена семьи, если возможно. Иногда бывает трудно усвоить всю информацию, полученную на приеме врача. В таком случае сопровождающий может запомнить то, что упустили или забыли вы.
- Запишите вопросы, которые хотите задать врачу.
В случае несахарного диабета список вопросов может быть таким:
- Что является наиболее вероятной причиной моего состояния?
- Какие могут быть другие вероятные причины?
- Какие обследования я должен пройти?
- Является ли мое состояние временным или хроническим?
- Какая дальнейшая программа действий будет оптимальной?
- Как вы будете оценивать эффективность лечения?
- Нужны ли какие-то изменения образа жизни или диеты?
- Буду ли я по-прежнему пить так же много воды на фоне приема лекарств?
- У меня есть сопутствующие заболевания. Как сочетать их лечение с лечением несахарного диабета наилучшим образом?
- Нужны ли мне еще какие-либо ограничения образа жизни?
- Есть ли более дешевые препараты дженерики в качестве альтернативы тем препаратам, которые вы назначили мне?
- Могу ли я взять с собой какие-либо брошюры или печатные материалы? Какие веб-сайты вы могли бы мне порекомендовать?
Не стесняйтесь задавать врачу любые другие вопросы.
Что ожидать от доктора
Врач задаст вам ряд вопросов, включая следующие:
- Когда появились ваши симптомы?
- Насколько чаще вы стали мочиться?
- Сколько воды вы выпиваете ежедневно?
- Просыпаетесь ли вы ночью, чтобы попить воды или помочиться?
- Вы беременны?
- Вы получаете лечение по поводу какого-либо заболевания сейчас? Лечились ли вы по поводу какого-либо заболевания недавно?
- Переносили ли вы в последнее время нейрохирургические вмешательства или черепно-мозговые травмы?
- Диагностировали ли у кого-либо в вашей семье несахарный диабет?
- Что улучшает или ухудшает ваше состояние?
Что вы можете сделать тем временем
До визита к врачу пейте столько, сколько необходимо для утоления жажды. Избегайте того, что может вызвать дегидратацию, например, физических упражнений или пребывания на жаре.
Диагностика
Поскольку симптомы несахарного диабета могут быть вызваны многими другими заболеваниями, врач назначит ряд обследований. Если врач предполагает у вас наличие несахарного диабета, он должен будет определить, какой именно формой заболевания вы страдаете, поскольку от этого зависит лечение.
Методы исследования, которые позволяют установить форму несахарного диабета и причины его развития, включают:
- Тест водной депривации. Это исследование позволяет подтвердить диагноз несахарного диабета и помогает определить его причину. Вас попросят не пить ничего в течение нескольких часов перед исследованием, чтобы врач мог оценить, как после прекращения приема жидкости изменилась масса тела, выработка мочи (диурез), насколько концентрированы мочи и кровь. Также врач измерит уровень АДГ или введет его синтетический аналог. У детей и беременных женщин тест водной депривации проводится под пристальным наблюдением врача, чтобы потеря массы тела за время теста не превышала 5 %.
- Анализ мочи. Также проводится исследование физических и химических параметров мочи. Если моча менее концентрирована – это означает, что количество воды в ней значительно превышает количество других веществ, которые также выводятся из организма. Это может быть признаком несахарного диабета.
- Магнитно-резонансная томография. Магнитно-резонансная томография – это неинвазинвое исследование органов и тканей с помощью магнитного поля и радиоволн, которое позволяет получить детализированное изображение головного мозга. Врач может назначит МРТ для исследования гипофиза и прилежащих структур.
Генетический скрининг
Если доктор подозревает наследственный характер заболевания, он спросит, были ли у вас в семье случаи полиурии и может предложить проведение генетического скрининга.
Лечение
Лечение несахарного диабета определяется конкретной формой заболевания. Для наиболее часто встречающихся типов несахарного диабета лечение применяют следующие виды лечения:
Центральный несахарный диабет
Поскольку эта форма несахарного диабета связана с недостаточностью антидиуретического гормона, для лечения обычно назначается синтетический гормон, который называется десмопрессин. Вы можете принимать его в виде назального спрея, таблеток или инъекций.
Доза десмопрессина устанавливается для каждого пациента индивидуально, потому что у большинства людей дефицит антидиуретического гормона не абсолютный, и его выработка варьирует день ото дня. Прием слишком большого количества десмопрессина может вызвать задержку жидкости и снижение уровня натрия в крови.
Это состояние сопровождается следующими симптомами: сонливость, нарушения сознания, рвота, и, в тяжелых случаях, судороги. При легком течении несахарного диабетам вам следует просто пить больше жидкости.
Нефрогенный несахарный диабет
При этом заболевании ваши почки не отвечают на воздействие антидиуретического гормона, поэтому лечение десмопрессином не показано. Вместо него врач назначит диету с низким содержанием соли, чтобы уменьшить количество мочи, образующейся в почках. Также необходимо пить больше жидкости, чтобы избежать развития дегидратации.
Уменьшить выраженность симптомов поможет прием препарата, который называется гидрохлортиазид, в качестве монотерапии или в сочетании с другими препаратами. Хотя гидрохлортиазид является диуретиком, т.е. обычно используется для увеличения отделения мочи, у людей, страдающих несахарным диабетом, он приводит к уменьшению количества мочи.
Если симптомы несахарного диабета связаны с приемом каких-либо препаратов, прекратите их прием, однако предварительно обсудите это с врачом.
Гестационный несахарный диабет
В большинстве случаев назначается десмопрессин. В редких случаях, когда развитие несахарного диабета связано с нарушениями формирования жажды, врачи не назначают его.
Первичная полидипсия
Специфических методов лечения первичной полидипсии, кроме ограничения употребления жидкости, не существует. Однако, если это состояния связано с психическими нарушениями, лечение основного заболевания может облегчить симптомы.
Методы лечения: лекарственная терапия, изменение образа жизни и домашнее лечение.
Если у вас несахарный диабет:
Не допускайте развития дегидратации. Принимая назначенные препараты и имея возможность пить достаточное количество воды, когда действие препаратов заканчивается, вы предотвращаете эту серьезную проблему. Планируйте все заранее таким образом, чтобы у вас всегда и везде была с собой вода и лекарственные препараты – в путешествии ли, на работе или на учебе.
Носите специальный браслет или карту в бумажнике, на которых будет указана информация о вашем заболевании. В неотложной ситуации это позволит медикам немедленно распознать, какое именно лечение вам нужно.
Источник: https://www.zdorovieinfo.ru/bolezni/nesaharnyy_diabet/
Проблема несахарного диабета
Несахарный диабет -заболевание, обусловленное абсолютной или относительной недостаточностью антидиуретического гормона (вазопрессина) и характеризующееся полиурией и полидипсией.
Этиология
Острые и хронические инфекции, опухоли, травмы (случайные, хирургические). Известны сосудистые поражения гипоталамо-гипофизарной системы. У некоторых больных этиология заболевания остается неизвестной — эту форму выделяют как идиопатический несахарный диабет.
Патогенез
Нарушение секреции антидиуретического гормона (центральная форма заболевания) или недостаточность физиологического действия антидиуретического гормона при нормальной его секреции (относительная недостаточность).
Недостаточность антидиуретического гормона приводит к снижению реабсорбции вода в дистальных отделах почечных канальцев и собирательных трубках почек и способствует выделению большого количества неконцентрированной мочи, общей дегидратации, появлению жажды и приему большого количества жидкости.
Симптомы, течение заболевания
Несахарный диабет возникает у лиц обоего пола в молодом возрасте. Внезапно появляются частое и обильное мочеиспускание (полиурия), жажда (полидипсия), которые беспокоят больных ночью, нарушая сон. Суточное количество мочи составляет 6–15 л и более, моча светлая, низкой относительной плотности.
У женщин может наблюдаться нарушение менструального цикла, у мужчин — снижение потенции. Характерны психические нарушения: бессонница, эмоциональная неуравновешенность. При ограничении потребляемой жидкости у больных несахарным диабетом развиваются симптомы дегидратации: головная боль, сухость кожных покровов и слизистых оболочек, тошнота, рвота, повышение температуры тела, тахикардия, психические нарушения, сгущение крови, коллапс.
Диагностика
Диагноз основывается на наличии полидипсии, полиурии при низкой относительной плотности мочи и отсутствии патологических изменений в мочевом осадке; отсутствии повышения относительной плотности мочи при пробе с сухоядением: высокой осмолярности плазмы, положительной пробе с введением питуитрина и низком содержании при центральной форме заболевания антидиуретического гормона в плазме крови.
Прогноз для жизни благоприятный, однако случаи выздоровления наблюдаются редко.
Лечение
Лечение несахарного диабета направлено в первую очередь на ликвидацию основной причины заболевания (нейроинфекция, опухоли). Проводят заместительную терапию, и общеукрепляющую терапию.
Источник: http://www.policlinica.ru/diabet-nesaharnyy.html
Почечный несахарный диабет
Почечный несахарный диабет (син. нефрогенный) вызван нарушением восприятия почечными канальцами действия вазопрессина. В зависимости от уровня дефекта концентрирования мочи выделяют полную и частичную форму.
Первичные формы (врождённые) являются результатом мутации гена рецептора V2 вазопрессина в собирательной трубочке или кодирующего гена системы водных каналов – аквапорина 2.
Вторичные формы (приобретённые), как правило частичные, являются результатом нарушений процесса создания достаточно высокого осмотического давления в мозговом веществе почки (фаза полиурии после острого некроза почечных канальцев, пиелонефрит, обструктивная нефропатия, медуллярная кистозная болезнь почек, плазмоцитома, амилоидоз почек, серповидноклеточная анемия, отторжение пересаженной почки) или следствием снижения чувствительности рецептора вазопрессина в почечных канальцах (лекарственные препараты [препараты лития, демеклоциклин, амфотерицин В], гипокалиемия, гиперкальциемия).
Диагноз: при дифференциации полиурии следует учитывать центральный (нейрогенный) несахарный диабет (→разд. 8.1) и первичную (психогенную) полидипсию. При полном почечном несахарным диабете, в отличие от центральной формы (нейрогормональной), не происходят существенные изменения в объёме и осмоляльности выделяемой мочи после применения десмопрессина.
Лечение: адекватное потребление жидкости и компенсация гипертонической дегидратации. Ограничение в диете натрия и избытка белка снижает диурез и помогает поддерживать правильную гидратацию. Во вторичных случаях устранение причины ведёт к излечению несахарного диабета. У больных с врождённым почечным несахарным диабетом в целях снижения диуреза рекомендуется применять гидрохлоротиазид 1–3 мг/кг/сут. в 2 разделённых дозах.
Источник: https://empendium.com/ru/chapter/B33.II.14.5.4.
Что такое несахарный диабет?
Несахарный диабет — это особое состояние организма, когда не происходит задержание достаточного количества жидкости.
Больной несахарным диабетом постоянно чувствует жажду и, соответственно, выделяет большое количество мочи, которая имеет малый удельный вес, за счет отсутствия необходимого количества глюкозы. Даже если ограничить употребление воды, моча будет выделяться обильно. Болезнь достаточно редкая и диагностируется у 1 из 25 000 человек, страдают от заболевания одинаково, как женщины, так и мужчины, возрастом от 40 до 50 лет.
Несахарный диабет появляется у человека вследствие того, что нарушается секреция антидиуретического гормона. Кроме этого, причиной развития болезни может быть сниженная чувствительность почек к действию гормона.
Причинами появления заболевания служат доброкачественные и злокачественные опухоли, возникшие из-за патологий гипоталамуса. Несахарный диабет может быть следствием некачественно проведенных операций, когда были задеты клетки головного мозга.
Классификация
Кроме врожденной и приобретенной формы несахарного диабета, заболевание может иметь и другие формы, такие как: центральный несахарный диабет, почечный несахарный диабет, идиопатический несахарный диабет.
Центральный несахарный диабет
Такую форму несахарного диабета еще называют гипоталамо-гипофизической. Развивается заболевание в результате того, что почки не могут накапливать жидкость из-за неправильной работы функций дистальных канальцев нефрона. Как результат, больной не только страдает от постоянного чувства жажды, но и частого мочеиспускания.
Когда заболевание протекает достаточно длительное время, почки начинают привыкать к антидиуретическим препаратам и становятся нечувствительны к медикаментам. В результате того, что больной употребляет много жидкости, наравне с несахарным диабетом развиваются и прочие заболевания, такие как: дискинезия желчных путей, синдром раздраженного кишечника, опущение желудка. В связи с этим рекомендуется, как можно раньше начать лечение этой формы несахарного диабета.
Идиопатический несахарный диабет
Такая форма несахарного диабета встречается у 1/3 больных. Идиопатический несахарный диабет встречается крайне редко, возможно передается по наследству. Во время диагностики не происходит визуализация гипофиза патологий органа.
Почечный несахарный диабет
Очень редкая форма несахарного диабета, провоцируемая органическими и рецепторными патологиями почек. Если диабет диагностирован у ребенка, то, скорее всего, он носит врожденный характер. При диагностике у взрослого причиного почечного несахарного диабета может являться почечная недостаточность.
Осложнения
Наибольшую опасность при несахарном диабете представляет обезвоживание организма, которое является причиной потери большого количества жидкости, выводимой вместе с мочой в связи с частым мочеиспусканием. Также в результате обезвоживания у больного развиваются такие заболевания, как: тахикардия, общая слабость, возможна рвота и нарушение психического и эмоционального состояния.
Женщины могут наблюдать нарушение менструального цикла, у мужчин — снижение либидо. Также в связи с частым приемом жидкости, иногда довольно холодной, могут развиться болезни дыхательных путей.
Прогноз
Прогноз несахарного диабета в основном зависит от того, какая форма диагностирована у больного. Основная масса больных несахарным диабетом имеет благоприятный прогноз на жизнедеятельность, но не на выздоровление. Несахарный диабет не влияет на работоспособность и продолжительность жизни, но может значительно снизить ее качество.
При выраженном несахарном диабете большинству пациентов устанавливают 3 группу инвалидности. Если несахарный диабет симптоматический — то при устранении причины наступает выздоровление. Если заболевание было вызвано полученной травмой, то после лечения возможно восстановление функций гипофиза. Если не лечить несахарный диабет, то обезвоживание организма вызовет развитие ступора и последующей комы.
Причины
Примерно в 30% случаев причины несахарного диабета так и остаются неопределенными. Это связано с тем, что какие бы диагностические обследования ни проводились, они не показывают никаких болезней или факторов, которые могли бы послужить причиной развития болезни.
Развитие центрального несахарного диабета характеризуется нарушенным уровнем секреции АДГ. Это происходит за счет того, что в гипоталамусе вырабатывается недостаточное количество вазопрессина, а именно промежуточный отдел мозга отвечает за синтез АДГ и работу мочеиспускательной функции.
Причинами заболевания могут быть следующие факторы:
- опухоль головного мозга;
- травмы головы;
- послеоперационные осложнения (операции на мозге);
- сифилис;
- саркоидоз;
- энцефалит;
- множественные очаги поражения при опухоли легких и груди;
- болезни почек;
- анемия (серповидно-клеточная);
- врожденные патологии;
- почечная недостаточность;
- употребление медикаментов, которые токсично влияют на почки;
- дисбаланс калия и кальция в крови;
- поликистоз;
- амилоидоз;
- повреждение мозгового вещества.
При развитии почечного несахарного диабета болезнь протекает в обратном порядке: организм вырабатывает вазопрессин на достаточном уровне, однако почечные ткани не дают на него реакций.
Симптомы
Зачастую начинается болезнь внезапно, в редких случаях развитие заболевание может начинаться постепенно.
Несахарный диабет — симптомы первичного характера:
- постоянное чувство сильной жажды;
- частое мочеиспускание.
Эти симптомы являются показателями обоих форм несахарного диабета, а также беспокоят больного одинаково, как днем, так и ночью. За сутки больной может производить 3-15 литров мочи, в тяжелых случаях до 20 литров.
Симптомы, лечение которых нельзя откладывать:
- наличие признаков обезвоживания (сухая кожа и слизистые оболочки), потеря веса;
- растяжение и опущение желудка из-за потребления большого количества жидкости;
- снижение аппетита, развитие гастрита и колита, возможные запоры. Это связано с тем, что организм не вырабатывает достаточное количество ферментов из-за большого объема воды;
- растяжения мочевого пузыря;
- слабое потоотделение;
- пониженное артериальное давление и учащенное сердцебиение;
- возможно появление тошноты, рвоты;
- быстрая утомляемость;
- повышение температуры тела;
- возможно, ночное недержание мочи.
Кроме таких симптомов, у больного могут развиться психические и эмоциональные нарушения: головные боли, нарушение или отсутствие сна, депрессивные состояния, раздражительность. Эти симптомы являются основными, но могут отличаться в зависимости от возраста и пола больного.
Диагностика
Первыми признаками для проведения полной диагностики пациента, являются его жалобы на общее состояние организма, а также неправильную работу некоторых функций. Опираясь на эти жалобы, врач назначает комплекс диагностических мероприятий, благодаря которому открывается полная картина заболевания.
Для диагностики назначается следующее:
- Обследование рентгеном;
- Офтальмологический осмотр;
- МРТ;
- Ультразвуковое обследование;
- В редких случаях проводят биопсию почек;
- Тест на полиурию;
- Тест с сухоядением.
По результатам анализов, диагноз несахарный диабет устанавливается если:
- больной имеет выраженное чувство жажды;
- выделяется за сутки более 3 литров мочи;
- содержание натрия повышено;
- плотность мочи достаточно низкая;
- содержание АДГ ниже нормы.
Лечение
Лечение сахарного диабета зависит от того, какой формы заболевание у пациента. Если у пациента симптоматическая форма, то лечение направлено на устранение симптомов проявления заболевания, например, удаление опухоли.
Помимо приема антидиуретиков, больному назначается терапия, направленная на восстановление водного баланса. При такой терапии происходит диффузионное введение солевых растворов в организм в больших объемах. Частое мочеиспускание блокируется препаратами-диуретиками.
Кроме этого больному рекомендуется снижение употребления белка, для снижения нагрузки на почки, употребление углеводов и жиров должно быть на достаточном уровне.
Источник: http://www.medcentrservis.ru/disease/nesaharnyj-diabet/