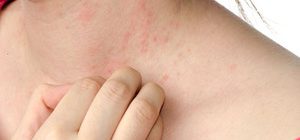
Новорожденный у матери, у которой врачи диагностировали сахарный диабет перед или во время беременности, может иметь определенные последствия для здоровья. К счастью, развитие медицины привело к тому, что в настоящее время тяжелые перинатальные осложнения встречаются все реже.
Диабетическая фетопатия это морфологические изменения у новорожденных, мамы которых болеют сахарным диабетом. К ним относятся также функциональные и метаболические расстройства, которые наблюдаются в первые часы жизни.
Подробнее о диабетической фетопатии читайте далее в собранных мною статьях по этой теме.
Диабетическая фетопатия
Диабетическая фетопатия — заболевание неонатального периода, развивающееся у новорожденных, матери которых страдают сахарным диабетом, и характеризующееся полисистемным поражением, метаболическими и эндокринными дисфункциями.
Прогноз для матери и плода зависит не столько от продолжительности заболевания, сколько от степени его компенсации до и во время беременности, исходных осложнений и их последующего прогрессирования.
По данным официальной статистики, заболеваемость сахарным диабетом среди беременных женщин в Российской Федерации за последние 10 лет выросла на 20%.
Гестационный диабет, как правило, развивается после 20 недели беременности, когда начинает активно функционировать плацента — новая эндокринная железа, вырабатывающая хорионический лактосоматотропин, по биологическим свойствам близкий соматотропному гормону.
Этот гормон способствует развитию инсулинорезистентности периферических тканей, активирует глюконеогенез в печени и тем самым повышает потребность в инсулине. Наибольший риск развития этой патологии отмечается у женщин зрелого возраста (старше 25 лет) с ожирением и/или большой прибавкой массы тела во время беременности, имеющих родственников, больных сахарным диабетом.
Риск возрастает также, если предшествующие беременности сопровождались гестационным диабетом или рождением ребенка с массой тела более 4000 г, а во время данной беременности диагностированы макросомия и многоводие.
Возможны следующие осложнения беременности и родов у женщин с сахарным диабетом:
- декомпенсация сахарного диабета с чередованием гипогликемических состояний и кетоацидоза;
- ухудшение течения нефропатии, ретинопатии и др. осложнений
- сахарного диабета;
- самопроизвольные аборты, особенно на ранних сроках (у 30% беременных, что в 4 раза чаще, чем в общей популяции);
- тяжелые гестозы, которые отмечаются почти у 50% беременных с сахарным диабетом (в общей популяции — 3-5%);
- артериальная гипертензия, индуцированная беременностью, и, следовательно, повышение риска преэклампсии и эклампсии (в 4 раза чаще, чем в популяции);
- многоводие;
- фетоплацентарная недостаточность и хроническая внутриутробная гипоксия плода;
- почечные инфекции и вульвовагиниты на фоне снижения неспецифической резистентности организма;
- риск во время родов в связи с крупным плодом;
- повышенный риск оперативных вмешательств (кесарево сечение), операционные и послеоперационные осложнения;
- высокий риск преждевременных родов (отмечаются в 24% наблюдений по сравнению с 6% в популяции);
- пороки развития плода и мертворождаемость (в 10 — 12%).
Наиболее частым пороком развития у детей, матери которых больны сахарным диабетом, является синдром каудальной дискинезии, включающий отсутствие или гипоплазию крестца, копчика, иногда поясничных позвонков, недоразвитие бедренных костей. Описывают также повышенный риск развития пороков головного мозга (анэнцефалия), почек (аплазия), удвоения мочеточников, пороков сердца, обратного расположения органов.
Необходимо помнить, что частота перинатальных осложнений зависит от тяжести и степени компенсации сахарного диабета. В связи с этим нужно добиваться жесткой компенсации сахарного диабета уже тогда, когда женщина планирует беременность . Это же требование относится и к гестационному периоду.
В основе деабетической фетопатии лежат несколько факторов: фетоплацентарная недостаточность, гормональная плацентарная дисфункция, гипер-гликемия матери.
Гипергликемия матери приводит к гипергликемии в системе кровообращения ребенка. Глюкоза легко проникает через плаценту и непрерывно переходит к плоду из крови матери. Происходит также активный транспорт аминокислот и перенос кетоновых тел к плоду. В отличие от этого инсулин, глюкагон и свободные жирные кислоты матери в кровь плода не попадают.
В первые 9-12 недель беременности поджелудочная железа плода еще не вырабатывает собственный инсулин. Это время соответствует той фазе органогенеза плода, когда, при постоянной гипергликемии матери, у него формируются преимущественно пороки сердца, позвоночника, спинного мозга и ЖКТ.
Вследствие гиперинсулинемии развивается макросомия плода, а также угнетение синтеза лецитина, что объясняет высокую частоту развития респираторного дистресс-синдрома у новорожденных. Кроме того, в патогенезе макросомии имеет значение избыточное поступление глюкозы и аминокислот через плаценту, а также гиперкортицизм. Лабильность уровня глюкозы в крови матери стимулирует активность системы гипофиз — кора надпочечников плода.
В результате гиперплазии β-клеток и гиперинсулинемии появляется склонность к тяжелым и длительным гипогликемиям у новорожденных. При отделении плаценты резко прекращается поступление глюкозы к плоду, а гиперинсулинемия при этом не снижается, вследствие чего в течение первых часов после рождения развивается гипогликемия.
Клиника и диагностические критерии:
- большая масса и длина тела при рождении (макросомия);
- пастозность, гипертрихоз, багрово-синюшная окраска кожных покровов;
- одутловатое полнокровное лицо (как при лечении глюкокортикоидами);
- нарушение постнатальной адаптации;
- морфо-функциональная незрелость;
- клинические симптомы гипогликемии;
- синдром дыхательных расстройств из-за нарушения синтеза сурфактанта;
- кардиомегалия в 30% случаев, врожденные пороки сердца;
- другие врожденные пороки;
- гепато-, спленомегалия;
- возможна внутриутробная гипотрофия, но даже при этом сохраняются черты кушингоидного синдрома;
- гипогликемия;
- гипокальциемия и гипомагниемия.
О гипогликемии новорожденных говорят, если в первые 72 часа жизни уровень сахара в крови у доношенных новорожденных составляет менее 1,7 ммоль/л, у недоношенных и новорожденных с задержкой развития — менее 1,4 ммоль/л. На практике, однако, исходят из того, что если уровень сахара в крови у новорожденного ниже 2,2 ммоль/л, то уже необходима терапия [2].
Критерием гипогликемии после 72 часов жизни является уровень сахара менее 2,2 ммоль/л.
Гипогликемию можно ожидать при недоношенности, внутриутробной гипотрофии, у двоен, при асфиксии и переохлаждении в родах, внутричерепной родовой травме, СДР, ГБН, ядерной желтухе. Если при диабетической фетопатии гипогликемия определяется уже в первые 2-6 часов жизни (ранняя неонатальная гипогликемия), то в остальных ситуациях несколько позже — в интервале 12-36 часов после рождения, чаще к концу первых суток (классическая транзиторная гипогликемия).
Клинические симптомы гипогликемии у новорожденных разнообразны и непатогномоничны. По встречаемости они распределяются следующим образом: повышенная возбудимость, оживление рефлексов, тремор, цианоз,, судороги, приступы апноэ, раздраженный крик, реже — заторможенность, ослабление сосания, нистагм.
Сложность диагностики состоит в том, что у новорожденных группы риска аналогичные симптомы возникают и при нормогликемии. Решающим диагностическим признаком, помимо определения сахара в крови, является исчезновение симптомов после введения глюкозы.
Для своевременной диагностики гипогликемии у новорожденных с диабетической фетопатией уровень сахара в капиллярной крови необходимо определить сразу же после рождения и повторно через 1-2 часа. В последующем уровень сахара определяют каждые 3-4 часа в течение 2 суток, а затем — каждые 6-8 часов в течение еще 2 суток. Ориентировочно нормализация сахара наступает на 6-7 сутки.
Принципы выхаживания новорожденных у матерей с сахарным диабетом:
- строгое поддержание оптимальных условий окружающей среды;
- рациональное вскармливание;
- адекватная оксигенотерапия;
- профилактика и коррекция гипогликемии и других нарушений гомеостаза;
- применение антиоксидантов;
- симптоматическая терапия выявленных нарушений.
Профилактика и коррекция гипогликемии и электролитных нарушений проводится следующим образом. Всем детям через 15-20 минут после рождения проводится отсасывание содержимого желудка и при необходимости его промывание физиологическим раствором.
Затем назначается оральное введение 5% раствора глюкозы из расчета 30-40 мл/кг в сутки. Через 2 часа после рождения можно начать кормление грудью или сцеженным грудным молоком. В течение первых суток кормление проводят каждые 2 часа.
Если через 1-2 часа после рождения величина гликемии составляет 1,65-2,2 ммоль/л, необходимо продолжить введение глюкозы оральным путем. При развитии гипогликемии вводят 10% раствор глюкозы внутривенно струйно в дозе 2 мл/кг (при судорогах — до 10 мл/кг или 20-25% раствор глюкозы 4-5 мл/кг).
В дальнейшем переходят на капельное введение 10% раствора глюкозы из расчета 0,1 мл/кг в минуту (суточный объем не более 80 мл/кг). Более концентрированные растворы глюкозы вводить не рекомендуется, так как это вызывает дальнейшее повышение уровня инсулина и провоцирует развитие вторичной гипогликемии.
Сахар в крови определяют каждые 1-2 часа до повышения его до 2,2 ммоль/л. При достижении этого уровня внутривенное введение глюкозы снижают по интенсивности, сочетая его с пероральным назначением глюкозы. Сахар в крови контролируют каждые 4-6 часов.
Гипокальциемия коррегируется внутривенным введением 10% раствора глюконата кальция (1-2 мл на каждые 50 мл глюкозы или 0,3 мл/кг в сутки), гипомагниемия — внутривенным введением 15% раствора сульфата магния в дозе 0,3 мл/кг (возможно внутримышечное введение 25% раствора 0,2-0,4 мл/кг в сутки).
Профилактика диабетической фетопатии и нарушений адаптации новорожденных у матерей с сахарным диабетом:
- полная компенсация сахарного диабета до наступления и во время беременности;
- санация хронических очагов инфекции у матерей;
- терапия, направленная на улучшение структурно-функционального состояния плаценты и маточно-плацентарного кровообращения, стимуляцию созревания легочного сурфактанта у плода;
- поддержание нормогликемии у матери в родах.
Следует особо подчеркнуть, что оптимальным методом лечения сахарного диабета во время беременности является интенсивная инсулинотерапия со строгим контролем показателей углеводного обмена.
Прогноз и диспансерное наблюдение
Считается, что у выживших в неонатальный период детей с диабетической фетопатией, не имеющих врожденных пороков, к 2-3 месяцам происходит полное обратное развитие признаков фетопатии. Вероятность заболевания сахарным диабетом в дальнейшем невысокая, отмечается склонность детей к ожирению. Существует риск органического повреждения нервной системы в связи с гипогликемией.
Минимальная мозговая дисфункция диагностируется в последующем у 1/3-1/4 детей, функциональные изменения со стороны сердечно-сосудистой системы — у 1/2. При интеркуррентных заболеваниях необходимо определять сахар в крови и моче, 1 раз в год проводить стандартный тест на толерантность к глюкозе.
Источник: http://pmarchive.ru/diabeticheskaya-fetopatiya/
Диабетическая фетопатия у новорожденных: причины, симптомы и последствия
Желание женщины стать матерью является вполне естественным. К сожалению иногда есть ряд причин которые могут воспрепятствовать зачатию и нормальному протеканию беременности. Одной из таких веских причин может стать наличие у будущей матери такого заболевания как сахарный диабет.
Причина диабетической фетопатии у новорожденного — сахарный у диабет будущей матери
Сахарный диабет врачи диагностируют у 0,5% беременных в среднем. Биохимические сдвиги, которые являются типичными для инсулинонезависимого диабета (сахарный диабет второго типа), обнаруживаются у каждой десятой беременной женщины. Это так называемый гестационный диабет, который со временем у половины этих женщин перерастает в сахарный диабет.
Страдающие инсулинозависимым диабетом (сахарный диабет первого типа) женщины в период беременности могут проходить через периоды гипергликемии и кетоацидоза, которые могут сменяться периодами гипогликемии.
Если вовремя его не купировать, то развивается диабетическая кетоацидоитическая кома. Кроме того, у трети женщин страдающих сахарным диабетом беременность протекает с осложнениями, в частности такими как гестоз.
Его ещё называют поздним токсикозом. При этом работа почек, сосудов и головного мозга будущей матери ухудшается. Характерными признаками является обнаружение белка в анализах мочи и повышение артериального давления.
Симптомы диабетической фетопатии у новорожденного
Несмотря на то, что современная медицина обладает огромным багажом знаний, а врачи стали намного опытнее и довольно часто сталкиваются со всевозможными осложнениями и аномалиями, даже проводя коррекцию сахарного диабета первого типа у беременных, примерно 30% детей рождается с диабетической фетопатией.
Статистика говорит нам о том, что у женщины с сахарным диабетом первого типа, показатель смертности плода в перинатальный период (от 22-й недели беременности до 7 дня после рождения) превышает нормальные показатели в 5 раз, а смертность детей до 28-го дня жизни (неонатальная) больше в 15 раз.
Дети с диабетической фетопатией чаще всего переносят хроническую внутриутробную гипоксию, и при родах наблюдается асфиксия тяжелой или средней тяжести, или же депрессия дыхания. При рождении такие дети имеют избыточною массу тела, даже если плод родился недоношенным, его вес может быть таким же, как у обычных детей.
Симптомы:
- избыточная масса тела (более 4-х килограмм);
- кожный покров имеет синюшно-красноватый оттенок;
- сыпь на коже в виде подкожных точечных кровоизлияний;
- отечность мягкой ткани и кожи;
- отечность лица;
- большой живот, что связано с чрезмерно развитой подкожной жировой клетчаткой;
- короткие, непропорционально туловищу, конечности;
- расстройство дыхания;
- увеличенное содержание эритроцитов (красных кровяных тел) в анализе крови;
- повышенный уровень гемоглобина;
- сниженный уровень глюкозы;
- желтуха (кожных покровов и глазных белков).
Тут стоит отметить, что это проявление не стоит путать с физиологической желтухой, которая проявляется на 3-4 день жизни и самостоятельно проходит к 7-8 дню. В случае диабетической фетопатии желтуха является признаком патологических изменений в печени и требует вмешательства и медикаментозного лечения.
В первые часы жизни новорожденного также могут проявляться такие неврологические нарушения как:
- сниженный тонус мышц;
- угнетение сосательного рефлекса;
- пониженная активность резко сменяется гипервозбудимостью (дрожание конечностей, бессонница, беспокойство).
Ранняя диагностика
Беременной женщине, страдающей сахарным диабетом, диагноз диабетической фетопатии ставят еще до рождения ребенка. Предпосылками для этого может служить история болезни матери (наличие в ней записи о сахарном диабете или преддиабетическом состоянии в период беременности).
Также действенным методом диагностики у плода диабетической фетопатии является ультразвуковая диагностика, которая проводится на сроке 10-14 недель беременности. УЗИ может показать признаки, которые являются предвестниками этой болезни:
- размеры плода больше, чем норма для данного срока беременности;
- пропорции тела нарушены, печень и селезенка гипертрофированны;
- повышенное количество околоплодных вод.
Дородовое лечение
Как только врачи получают анализы женщины и её будущего ребенка и могут, сопоставив данные, с уверенностью поставить диагноз «диабетическая фетопатия» нужно незамедлительно приступать к лечению, что поможет снизить риск пагубного влияния этого заболевания на ребенка.
На протяжении всего срока беременности проводится контроль уровня сахара и артериального давления. По назначению врача могут назначить дополнительную инсулиновую терапию. Питание в этот период должно быть сбалансированным и содержать в себе все необходимые организму матери и ребенка витамины, если же этого недостаточно, то может быть назначен дополнительный курс витаминизации.
Стоит строго придерживаться диеты, избегать переизбытка жирной пищи, ограничить дневной рацион до 3000 ккал. Незадолго до назначенной даты родов стоит обогатить рацион легкоусвояемыми углеводами.
На основе наблюдений и ультразвуковых исследований врачи определяют оптимальный срок родов. Если беременность протекает без осложнений, то наиболее благоприятным временем для родов принято считать 37 неделю беременности. В случае же наличия явной угрозы для будущей матери или плода сроки могут быть сдвинуты.
Роды
У роженицы обязательно отслеживается гликемия. Недостаточность сахара может привести к ослаблению схваток, так как на сокращение матки затрачивается огромное количество глюкозы. Женщине будет тяжело родить из-за недостатка энергии, во время родов или уже после них возможна потеря сознания, а в особо сложных случаях впадение в гипогликемическую кому.
Если у женщины отмечаются симптомы гипогликемии, то необходимо купировать их быстрыми углеводами: предлагается выпить сладкой воды в пропорции сахара и воды 1 столовая ложка на 100 мл, если состояние не улучшается, то внутривенно вводится (с помощью капельницы) 5% раствор глюкозы в объеме 500 мл. При судорогах вводят гидрокортизон в объеме от 100 до 200 мг, а также адреналин (0,1 %) не более 1 мл.
Послеродовые манипуляции
Спустя полчаса после родов малышу вводят 5% раствор глюкозы, это помогает воспрепятствовать развитию гипогликемии и связанный с ней осложнений.
Самой же роженице количество инсулина, который вводится ей после родов, снижают в 2-3 раза. Так как уровень глюкозы в крови падает, это помогает предупредить гипогликемию. К 10-му дню после родов нормогликемия возвращается к тем значениям, которые были характерны для женщины до беременности.
Последствия невыявленной диабетической фетопатии
Осложнения и последствия, возникающие при диабетической фетопатии, могут быть самыми разнообразными и могут привести к необратимым изменениям в организме новорожденного, или летальному исходу, например:
- диабетическая фетопатия у плода может перерасти в сахарный диабет у новорожденного, так называемый неонатальный сахарный диабет;
- критически малое содержание кислорода в крови и тканях новорожденного;
- респираторный дистресс-синдром новорожденного;
- после перерезания пуповины в кровь ребенка прекращает поступать глюкоза матери (наступает гипогликемия), при этом поджелудочная железа продолжает вырабатывать инсулин для переработки глюкозы в прежних объемах. Такая ситуация является крайне опасной и может послужить причиной смерти новорожденного;
- у новорожденного возрастает риск нарушения минерального обмена, что связанно с недостатком магния и кальция, это негативно отражается на функциях центральной нервной системы. В последствии такие дети могут страдать умственно-психическими расстройствами и отставать в развитии;
- риск возникновения острой сердечной недостаточности;
- возникает риск предрасположенности ребенка к сахарному диабету второго типа;
- ожирение.
Прогноз
При соблюдении всех предписаний врачей и тщательном контроле за своим здоровьем в период беременности врачи дают благоприятный прогноз как для беременной, страдающей сахарным диабетом, так и для её малыша.
Источник: http://med-advisor.ru/diabeticheskaya-fetopatiya-u-novorozhdennyh/
Диабетическая фетопатия новорожденных
Диабетическая фетопатия представляет собой характерный синдром, возникающий при наличии у матери преддиабета или диабета.
Этиология и патогенез
Гипогликемию, возникающую у детей, матери которых больны сахарным диабетом, можно объяснить, с одной стороны, фетальным или неонатальным гиперинсулинизмом, а с другой – недостаточной способностью организма ребенка поддерживать базальный гомеостаз глюкозы после рождения.
Инсулин через плаценту не проникает, но глюкоза проходит из крови матери к плоду. Инсулярный аппарат плода реагирует увеличением секреции инсулина на стимуляцию глюкозой. Гипергликемия в организме матери приводит к развитию у плода гиперплазии β-клеток (островков Лангерганса); гиперинсулинемия в свою очередь к усилению образования гликогена и жира из глюкозы. Гиперинсулинизм приводит к увеличению концентрации СТГ и инсулиноподобного гормона роста, которые являются стимуляторами роста.
Классификация
По МКБ Х пересмотра выделяют:
- P70.0. Синдром новорожденного от матери с гестационным диабетом.
- P70.1. Синдром новорожденного от матери, страдающей диабетом.
Клиническая картина
Дети, родившиеся от матерей, больных сахарным диабетом, как правило, крупновесные (4500– 4900 г), отечны, имеют лунообразное лицо, короткую шею, гипертрихоз. Они вялы, гипотоничны, отмечаются гипорефлексия, неустойчивость гемодинамики, замедленное восстановление массы тела, нарушение функции ЦНС, склонность к проявлению СДР, кардиопатия. Отмечается гипербилирубинемия, аномалии в составе сывороточных белков. Может наблюдаться уменьшение размеров головного мозга и вилочковой железы.
Диагностика
При диагностике диабетической фетопатии учитывают:
- данные анамнеза;
- клинические проявления;
- уровень глюкозы крови;
- определение инсулина;
- результаты УЗИ поджелудочной железы.
Дифференциальный диагноз проводят:
- с сахарным диабетом;
- диабетической эмбриопатией;
- гликогенозами;
- галактоземией;
- вторичными гипогликемиями;
- надпочечниковой недостаточностью, синдромом Иценко – Кушинга;
- гипо- и гипертиреозом.
Лечение
Лечение детей с диабетической фетопатией включает несколько этапов:
1. Создание комфортного режима (температурная поддержка).
2. Коррекция гипогликемии:
- при содержании глюкозы в сыворотке крови выше 1,92 ммоль/л и удовлетворительном состоянии можно назначать глюкозу через рот;
- при гипогликемии (менее 1,65 ммоль/л) показано введение глюкозы капельное внутривенное или через зонд в желудок из расчета 1 г сухого вещества на 1 кг массы тела сначала в виде 20% раствора, затем 10% раствора. Введение следует продолжать, пока уровень глюкозы не достигнет 2,2 ммоль/л;
- при сохранении уровня глюкозы менее 1,65 ммоль/л на фоне проводимого лечения показано назначение гормонов в обычной возрастной дозировке;
- корригирующая терапия направлена на улучшение и нормализацию обменных процессов.
3. Нормализация микроциркуляции и трофических процессов в ЦНС.
4. Посиндромная терапия.
Источник: http://health-medicine.info/diabeticheskaya-fetopatiya-novorozhdennyx/
Еще немного о диабетической фетопатии
Сахарный диабет у матери долгое время являлся причиной высокой материнской и перинатальной заболеваемости и смертности. До открытия инсулина в 1921 г. женщины с сахарным диабетом 1-го типа редко достигали репродуктивного возраста, беременность наступала только у 5% женщин.
Несмотря на это, частота врожденных пороков развития у новорожденных от матерей с сахарным диабетом колеблется от 1-2% до 8-15%, при этом 30-50% перинатальной смертности от пороков составляют больные, рожденные от матерей с сахарным диабетом (СД).
У женщин с сахарным диабетом 1-го типа мертворождаемость и перинатальная смертность новорожденных в 5 раз выше, чем в общей популяции. В то же время у детей, рожденных от матерей с сахарным диабетом 1-го типа, неонатальная смертность выше в 15 раз, а младенческая – в 3 раза.
Дети, рожденные от матерей с сахарным диабетом 1-го типа (СД 1), в 3 раза чаще появляются на свет путем операции кесарева сечения, в 2 раза чаще имеют родовые травмы и в 4 раза чаще нуждаются в интенсивной терапии. Перинатальный исход существенно коррелирует по системе Вайта с результатами оценки состояния матери, больной сахарным диабетом.
Оценка состояния плода начинается еще во время беременности (исследование амниотической жидкости на отношение лецитин/сфингомиелин, культуральный анализ, пенный тест, окраска по Грамму). После рождения ребенок оценивается по шкале Апгар.
Новорожденные от матерей с сахарным диабетом могут иметь специфические нарушения, а именно:
- респираторные нарушения;
- гигантизм (large for gestational age [LGA]), либо гипотрофию (small for gestational age [SGA]);
- гипогликемию;
- полицитемию, гипербилирубинемию;
- гипокальциемию, гипомагниемию;
- врожденные аномалии.
У детей от матерей с сахарным диабетом 1-го типа имеет место задержка созревания легочной ткани, так как гиперинсулинемия блокирует стимуляцию дозревания легких кортизолом. Кроме респираторных расстройств у 4% детей встречаются аномалии легких, у 1% – гипертрофическая кардиомиопатия, транзиторное тахипноэ новорожденных и полицитемия.
Гигантизм и гипогликемия объясняются гипотезой Педерсона «гиперинсулинизм плода – гипергликемия матери». Пороки развития плода чаще связаны с неудовлетворительным контролем уровня глюкозы крови матери именно в первом триместре беременности.
Макросомию (гигантизм [LGA])диагностируют при отклонении роста и массы тела ребенка выше 90 центиля к гестационному возрасту. Макросомия встречается у 26% детей, рожденных от матерей с сахарным диабетом 1-го типа, и у 10% детей в общей популяции.
Большая масса тела плода и новорожденного приводит к увеличению частоты таких перинатальных осложнений, как асфиксия, дистопия плечей плода, повреждение плечевого сплетения и переломы костей в процессе родов. Все дети с LGA должны быть обследованы на потенциальную гипогликемию. Это особенно важно, если беременная женщина получала во время родов большие объемы инфузии глюкозы.
Задержка внутриутробного развития (ЗВУР) определяется в том случае, если рост и/или масса тела новорожденного соответствуют показателям ниже 10 центиля к своему гестационному возрасту, а морфофункциональная зрелость отстает от гестационного возраста на 2 и более недель. ЗВУР диагностируется у 20 % детей от матерей с сахарным диабетом и у 10% детей общей популяции. Данный феномен связан с тяжелыми реноваскулярными осложнениями у матери.
Гипогликемия всегда присутствует в первые часы жизни ребенка и характеризуется возбуждением, мышечной гипотонией, слабым, высокого тембра криком, вялым сосанием, повышенной судорожной готовностью. В большинстве случаев гипогликемия у новорожденных не имеет клинических симптомов. Персистенция гипогликемии происходит в течение первой недели жизни.
Причиной гипогликемического состояния у новорожденного является гиперинсулинизм вследствие гиперплазии β-клеток поджелудочной железы плода в ответ на повышение уровня сахара в крови матери. После перевязки пуповины резко прекращается поступление глюкозы от матери, а секреция инсулина остается повышенной, что и приводит к гипогликемии. Перинатальный стресс с повышенным уровнем катехоламинов играет дополнительную роль в развитии гипогликемии у новорожденного.
Риск развития гипогликемии у недоношенных детей и у «макросомов» составляет 25-40%. К середине 80-х годов XX века большинство неонатологов пришло к убеждению, что критерием неонатальной гипогликемии следует считать уровень глюкозы 2,2 ммоль/л и ниже в любые сроки после рождения. Руководство критериями М. Корнблата и Р. Швартца приводит к запоздалому лечению гипогликемии.
Более того, в конце 80-х и 90-х годов прошлого века появились сообщения о возможном повреждающем действии на мозг новорожденного повторных гипогликемий с уровнем глюкозы ниже 2,6 ммоль/л. В этой связи Комитет экспертов ВОЗ (1997) предложил считать гипогликемией новорожденных состояния, когда уровень глюкозы крови ниже 2,6 ммоль/л.
Необходимо помнить, что скрининг-тесты при гипербилирубинемиях показывают несколько заниженные уровни гликемии, а потому требуют подтверждения путем определения глюкозы в плазме или сыворотке крови биохимическими методами. В то же время, при определении уровня глюкозы в плазме получают величины гликемии на 14% выше, чем при определении в цельной крови.
При определении гликемии в капиллярной крови, взятой из пятки новорожденного, необходим предварительный 15-минутный ее подогрев и немедленное помещение капилляра с кровью на лед. Несоблюдение этих условий приведет к снижению гликемии на 1 ммоль/л в час.
Полицитемия, как следствие усиления эритропоэза из-за хронического дистресса плода, проявляется в виде багровой окраски кожного покрова и респираторных нарушений. Повышенная вязкость крови вследствие полицитемии повышает риск развития судорог, некротического энтероколита, тромбоза почечных вен. Полицитемия ведет, в свою очередь, к гипербилирубинемии.
Гипокальциемия у детей от матерей с СД связана с задержкой синтеза паратиреоидного гормона после рождения. Нарушение метаболизма кальция отмечается у 65% новорожденных от матерей с СД и имеет тесную связь с пороками центральной нервной системы (ЦНС).
Патология сердечно-сосудистой системы
Гипертрофическая кардиомиопатия с обструкцией выходного тракта левого желудочка встречается у 30% детей с диабетической фетопатией. Течение данного осложнения благоприятное. Высок также риск формирования врожденных пороков сердца: дефекта межжелудочковой перегородки и транспозиции магистральных сосудов.
Врожденные пороки развития (ВПР)
У детей, рожденных от матерей с сахарным диабетом 1-го типа, в 16 раз чаще встречаются пороки развития ЦНС, в частности, анэнцефалия (в 13 раз), spina bifida (в 20 раз). Риск развития дисплазии крестца в 600 раз выше. Также чаще, нежели в популяции, диагностируются гидронефроз, агенезия почек, дуоденальная и аноректальная атрезии.
В связи с возможными пороками для детей, рожденных матерями с СД, предлагается следующая схема обследования:
- Оценка по шкале Апгар.
- Оценка физического развития.
- Термометрия.
- Мониторинг ЧСС, дыхания.
- Парциальное давление газов крови, рН.
- Оценка перфузии (симптом «белого пятна»), пульсоксиметрия.
- Уровень глюкозы крови на 1, 2, 3, 6, 12, 24 и 48-ом часах жизни.
- Клинический анализ крови, гематокрит.
- Уровень билирубина сыворотки крови.
- Электролиты сыворотки крови.
- Эхокардиография.
- Рентгенологическое исследование органов грудной клетки.
Диабетическая фетопатия требует следующего лечения в первые часы после рождения:
1. Поддержание температуры тела ребенка в пределах 36,5-37,5°С.
2. Поддержание нормального уровня глюкозы крови:
- Если уровень глюкозы крови менее 2 ммоль/л – необходимо внутривенное введение глюкозы в случае, если уровень гликемии не повышается после кормления ребенка, либо имеются клинические симптомы гипогликемии.
- Если уровень глюкозы крови менее 1,1-1,4 ммоль/л, показано внутривенное введение 10% глюкозы до повышения ее уровня в крови 2,5-3 ммоль/л. Для достижения заданной цели вводится доза 10% глюкозы из расчета 2 мл/кг в течение 5-10 минут. Поддержание эугликемии проводится путем однократного болюсного капельного введения 10% глюкозы со скоростью 6-8 мг/кг/мин. По достижении эугликемии скорость введения составляет 2 мг/кг/мин.
- Если в течение 12 часов уровень глюкозы нормализовался, инфузия продолжается со скоростью 1-2 мг/кг/мин.
- Коррекция уровня глюкозы проводится на фоне энтерального питания.
3. Респираторная поддержка включает в себя различные методы оксигенотерапии, позволяющие поддерживать сатурацию кислорода венозной крови выше 90%. Недоношенным детям (менее 34 недель гестации) вводятся эндотрахеально препараты сурфактанта.
4. Лечение кардиоваскулярных осложнений не отличается от ведения таковых у других новорожденных. При наличии синдрома малого выброса у детей с обструкцией выходного тракта левого желудочка назначаются бета-блокаторы (пропранолол).
- 0,5-4 мкг/кг/мин – возбуждение дофаминовых рецепторов, расширение почечных вен, мезентериальных, мозговых, коронарных сосудов, снижает общее периферическое сосудистое сопротивление;
- 5-10 мкг/кг/мин – возбуждение β1- и β2-адренорецепторов увеличивает высвобождение норадреналина, сердечный выброс и силу сердечных сокращений;
- 10-15 мкг/кг/мин – возбуждение α1- адренорецепторов приводит к сужению сосудов, тахикардии.
5. Пропранолол (индерал) – неселективный блокатор β-адренэргических рецепторов назначается перорально в суточной дозе 0.25 мг/кг, с последующим повышением при необходимости, но не более чем 3.5 мг/кг каждые 6 часов. Внутривенное (медленное в течение 10 минут) его введение осуществляется в дозе 0,01 мг/кг каждые 6 часов.
6. При отсутствии обструкции выходного тракта левого желудочка и снижении функциональной активности миокарда новорожденным назначаются инотропные препараты. Допамин (интропин) и добутамин (добутрекс). Допамин стимулирует адренергические (β1 и α) и допаминовые рецепторы. Добутамин отличается от допамина тем, что не стимулирует дельта-рецепторы, то есть не влияет на периферический кровоток.
7. Коррекция дисбаланса электролитов. Первым шагом является коррекция гипомагнемии введением 25% раствора сульфата магния (0,2 мл/кг). Гипокальциемия редко имеет клинические проявления. Коррекция ее проводится введением 10% раствора кальция глюконата в дозе 2 мл/кг внутривенно капельно либо струйно медленно в течение 5 минут.
8. Для лечения желтухи применяют фототерапию.
Профилактика диабетической фетопатии должна быть направлена на выявление и лечение сахарного диабета у матери до и во время беременности, профилактику патологии беременности и родов.
Так, в 2005 г. D. Boer установил отклонения в мнемоническом поведении у детей с диабетической фетопатией в возрасте одного года.
Еще в 1991 г. Rizzo и соавт. провели исследование, которое включало изучение потомства 223 беременных женщин, из которых у 89 сахарный диабет предшествовал беременности, у 99 имел место гестационный диабет и 35 женщин имели нормальный метаболизм углеводов. Дети были обследованы в возрасте 2, 3, 4 и 5 лет.
Интересным оказался тот факт, что умственное развитие детей обратно пропорционально уровню гликемии, β-гидроксибутирата и свободным жирным кислотам в крови матерей в третьем триместре. Взаимосвязи между течением раннего неонатального периода и познавательным развитием не установлено.
Полученные сведения доказывают тот факт, что неблагоприятная «метаболическая» обстановка внутриутробно влияет на долгосрочный исход психоневрологического развития ребенка.
Физическое развитие детей описано в исследовании Silverman и соавт., которые проследили физическое развитие детей с диабетической фетопатией от рождения до 8 лет. При рождении 50% новорожденных имели массу тела больше 90 центиля. В возрасте 12 месяцев рост и масса тела соответствовали возрасту.
В возрасте 7 лет рост детей был немного выше средневозрастного значения. А масса тела у 50% детей к 8 годам превышала значения 90 центиля. Это демонстрирует риск развития метаболического синдрома (МС) в детском возрасте.
При катамнестическом наблюдении за 107 детьми от матерей с СД с измененной липидной формулой при рождении через 2-3 года выявлены отклонения показателей липидного обмена (гипертриглицеридемия, гиперхолестеринемия и снижение коэффициента α/β-липопротеинов), особенно выраженные у детей с нарушенной толерантностью к глюкозе.
Тактика ведения детей
Новорожденные от матерей с СД с врожденными аномалиями, выраженными респираторными нарушениями и патологией сердца нуждаются в оказании медицинской помощи третьего этапа (перинатальный центр или специализированные клиники).
Амбулаторно основной уход за ребенком в состоянии компенсации либо субкомпенсации функций организма осуществляется врачом-педиатром либо семейным врачом с привлечением необходимых специалистов в зависимости от имеющихся проблем со здоровьем.
Источник: https://medstrana.com/articles/2216/
Диабетическая фетопатия новорождённых
Диабетическая фетопатия (ДФ) – это отклонения в развитии плода, которые возникают после первого триместра беременности при плохо компенсированном или латентном диабете у матери (болезнь, при которой в крови повышен уровень сахара в крови).
Клиника
- Макросомия (крупный плод – вес более 4кг).
- Синдром расстройства дыхания у новорожденного. Это связано со снижением синтеза активного вещества в легких – сурфактанта, который помогает легким расправиться после первого вдоха.
- Гипогликемия может возникнуть, т. к. после перевязки пуповины резко прекращается поступление глюкозы от матери, а секреция инсулина остается повышенной. Это усугубляет неврологические расстройства и может в дальнейшем повлиять на умственное развитие ребенка. Поэтому таких новорожденных требуется поить глюкозой через несколько часов после рождения, а в тяжелых случаях вводить глюкозу внутривенно.
- Нарушения минерального обмена (недостаток кальция и магния)
- Неврологические нарушения
- Желтуха развивается из за того, что при ДФ у ребенка повышен уровень эритроцитов, при распаде которых в крови ребенка повышается уровень билирубина, а “незрелая” печень не справляется с таким количеством билирубина.
Через плаценту от матери к ребенку глюкоза (сахар) проникает в неограниченном количестве, так как она требуется для развития и роста малыша. Поэтому поджелудочная железа плода для снижения повышенного уровня сахара в крови начинает вырабатывать избыточное количество инсулина. Избыток сахара под действием инсулина плода преобразуется в жир.
Это приводит к ускорению его роста, увеличиваются печень, сердце, поджелудочная железа, происходит избыточное отложение подкожного жира и возникает диспропорция частей тела – большой живот, широкий плечевой пояс и маленькие конечности. Отсюда большой вес плода при рождении, что представляет проблему для матери и ребенка, обуславливая травмы во время родов.
Диагноз ДФ ставят еще до рождения малыша
- при ультразвуковом исследовании видно, что плод крупнее, чем должен быть на данном сроке, – нарушены пропорции его тела из-за увеличенной окружности туловища – увеличены размеры печени и селезенки – количество околоплодных вод превышает норму.
- При неврологических расстройствах ребенку вводят капельно кальций и магний.
- При необходимости для лечения желтухи применяют фототерапию (ультрафиолетом).
Впрочем, проявлением ДФ может быть и другая крайность: ребенок растет и развивается слишком медленно из-за того, что у мамы частые гипогликемии (неправильно рассчитана доза принимаемого инсулина или на ранних сроках беременности у матери была выраженная декомпенсация диабета), выражены сосудистые осложнения сахарного диабета (через плаценту поступает слишком мало питательных веществ).
Для лечения синдрома дыхательных расстройств применяют искусственную вентиляцию легких, в некоторых клиниках младенцу вводят суфрактант – вещество, которое помогает его легким “расправиться” и начать дыхание.
Профилактика диабетической фетопатии должна быть направлена на выявление и лечение сахарного диабета у матери до и во время беременности, профилактику патологии беременности и родов. Основным методом профилактики ДФ является тщательный контроль и коррекция уровня сахара в крови с самого первого момента установления диагноза сахарный диабет.
Но не всегда эти осложнения проходят бесследно (позже у ребенка может выявить вся предрасположенность к диабету 2 типа и ожирению).
Источник: http://медпортал.com/valeologiya_739/diabeticheskaya-fetopatiya-novorojdnnyih.html
Что такое диабетическая фетопатия у новорожденного и как ее лечить?
Сахарный диабет ни один десяток лет был главной причиной смертности новорожденных и их матерей, так как раньше зависимость организма от инсулина была намного выше, а получать его было неоткуда. Со временем медицина разработала специальный препарат инсулин, который помогал беременным женщинам выносить малыша и родить здорового новорожденного без явных проблем со здоровьем.
Но все же не всем так «везет», так как 5% рожениц все же не смогли уберечь своего малыша, который в результате воздействия на организм сахарного диабета рождается с проблемами со здоровьем. Диабетическая фетопатия, появляющаяся у новорожденных, это заболевание, в результате которого из-за болезни мамы диабетом у ребенка возникают специфические отклонения.
В результате данной болезни многие дети рождаются с пороками сердца, что не дает им выжить, и в возрасте до 3 месяцев они погибают. Именно поэтому женщине важно своевременно посещать гинеколога, который при проведении анализов поможет выявить развитие у женщины сахарного диабета.
Поэтому важно тщательно следить за своим здоровьем во время вынашивания ребенка, так как вы отвечаете не только за свое здоровье, но и самочувствие еще развивающегося и растущего в утробе плода.
Что такое диабетическая фетопатия у плода?
Диабетическая фетопатия – это состояние плода, а затем и новорожденного, которое возникает ввиду специфических отклонений, возникших в результате заражения матери сахарным диабетом. Данные явные отклонения в развитии ребенка в утробе начинают активно проявляться еще на первом триместре, особенно, если данное заболевание диагностировано у женщины еще до беременности.
В это же время женщине важно пройти культуральный анализ и пенный тест, которые позволят выявить наличие отклонений в развитии плода, связанных с возникновением сахарного диабета. Если болезнь подтвердится, состояние новорожденных детей после родов оценивают по шкале Апгар.
Изменения в состоянии здоровья новорожденного, появившегося при заражении мамы сахарным диабетом, заметить не трудно. Чаще всего оно проявляется такими отклонениями:
- наличие гипогликемии;
- нарушения респираторного плана;
- гипотрофия;
- гигантизм (ребенок рождается с большим весом, не менее 4 кг);
- врожденные аномалии;
- гипокальциемия.
Важно: состояние новорожденных сразу после родов обуславливается задержкой формирования легочной плода, что сказывается на его здоровье – малыш начинает тяжело дышать, появляется одышка и прочие проблемы с дыханием.
При правильном лечении будущей матери, у плода диабетическая фетопатия может не появиться, если в первые 3 месяца вынашивания малыша врачи будут строго следить за уровнем глюкозы в организме. В таком случае гинекологи утверждают, что с подобными аномалиями сталкиваются лишь 4% новорожденных, чьи матери не соблюдали медицинские рекомендации, и не посещали врача в нужное время.
Поэтому важно постоянно приходить на прием к гинекологу, чтобы тот смог выявить отклонения у ребенка, и принять соответствующие меры по их устранению – только тогда малыш родится здоровым, и не будет иметь серьезных проблем, омрачающих жизнь.
Симптомы развития диабетической фетопатии
Определить наличие заболевание как у плода, так и новорожденного нетрудно. Зачастую оно обуславливается рядом симптомов, которые трудно не заметить:
- отеки на лице;
- большой вес, достигающий порой 6 кг;
- мягкая кожа и отечные ткани;
- сыпь на коже, напоминающая подкожные кровоизлияния;
- синюшность кожных покровов;
- короткие конечности.
Также у новорожденного можно наметить проблемы с дыханием, которые появляются в результате недостатка сурфактанта (специальное вещество, находящееся в легких, которое позволяет им раскрыться и не слипнуться при первом вдохе младенца).
Желтуха у новорожденного тоже является характерным симптомом заболевания.
Невралгические нарушения новорожденного тоже возникают при фетопатии, возникшей в результате заражения мамы сахарным диабетом. В таком случае у малыша снижается мышечный тонус, ребенок не может нормально спать, постоянно дрожит и у него наблюдается угнетение сосательного рефлекса.
Причины заражения плода диабетической фетопатией
Сахарный диабет вызывает у будущей матери пониженное образование инсулина – это гормон поджелудочной железы, который отвечает за выведение глюкозы из организма. В результате этого сахар в крови резко повышается, что ведет к чрезмерному получению глюкозы малышом, которая проникает к нему через плаценту.
Также заражение плода может возникнуть у матери, зараженной гестационным диабетом, который вызван недостаточной выработкой инсулина женским организмом. В результате этого ребенок не получает достаточное количество глюкозы, а у матери наоборот, происходит ее избыток. Такое явление возникает на поздних сроках беременности, поэтому оно меньше вредит здоровью новорожденного, а также способно поддаваться лечению сразу после родов.
Диагностика болезни у женщины и ребенка
Беременной женщине понадобится сдать ряд анализов, подтверждающих заражение плода:
- анамнез;
- количество околоплодных вод;
- большие размеры плода, несоответствующие сроку;
- нарушение размеров внутренних органов у ребенка, которые можно наблюдать при проведении УЗИ.
Сразу после родов новорожденного ему также проводят ряд тестов и анализов:
- измерение массы тела, пропорций и оценивание состояния живота;
- полицитемия (повышенный процент эритроцитов в крови);
- анализ уровня гемоглобина, который при диабетической фетопатии увеличен в несколько раз;
- биохимический анализ крови.
Также новорожденному следует посетить педиатра и эндокринолога, которые помогут оценить состояние ребенка, и назначат правильное лечение.
Лечение новорожденного
Лечение малыша проводится в несколько этапов, которые зависят от общего состояния здоровья:
- Каждые полчаса малышу вводят раствор глюкозы сразу после кормления молоком. Это необходимо для устранения гиполикемии, которая появляется в результате снижения глюкозы в крови ребенка, поступающей в большом количестве из организма матери (при внутриутробном развитии). В противном случае при отсутствии ее введения может наступить смерть новорожденного.
- Искусственная вентиляция легких, проводимая в результате плохого или слабого дыхания малыша. Ее необходимо проводить до тех пор, пока организм ребенка не станет самостоятельно вырабатывать сурфактант, который нужен для полного раскрытия легких.
- При неврологических нарушениях ребенку вводят магний и кальций.
- В качестве лечения желтухи у новорожденного, проявляющейся нарушением функции печени, пожелтением кожи и белков глаз, используют ультрафиолет.
Каждая женщина должна знать, что только комплексное лечение новорожденного поможет ему побороть заболевание и исключить его повторное появление. Поэтому нужно набраться сил и приложить все усилия к тому, чтобы ребенок вырос сильным и здоровым.
Источник: http://yadiabetic.ru/oslozhneniya/diabeticheskaya-fetopatiya-u-novorozhdennogo.html
Диабетическая фетопатия
Диабетическая фетопатия — заболевание плода, обусловленное предиабетом и диабетом матери.
Патогенез связан с нарушениями углеводного обмена плода под влиянием постоянных перепадов уровня содержания глюкозы в крови матери, особенно значительных при плохо леченном диабете беременных. У плода в связи с попыткой компенсации уровня глюкозы в крови развивается гипертрофия инсулярного аппарата, с последующим истощением его, дистрофией β-клеток и кушингоидным синдромом.
Однако диабет новорожденного не всегда связан с диабетом матери, так как может зависеть от повреждений инсулярного аппарата другого происхождения. В противоположность этому диабетическая фетопатия связана только с диабетом и предиабетом матери.
Патологическая анатомия
Имеется склонность к рождению крупных плодов — с массой тела 4 — 6 кг, хотя это и не обязательно. Тело плода покрыто обильной сыровидной смазкой, кожа багрово-синюшная с петехиями, шея короткая, лицо одутловатое, отечное, мягкие ткани туловища и конечностей пастозные, имеются признаки незрелости — отсутствие ядра окостенения бедра или уменьшение его размеров и др. Отмечается гепато- и кардиомегалия.
Микроскопически в поджелудочной железе — гипертрофия островков поджелудочной железы (Лангерганса) с увеличением количества β-клеток. Наряду с этим отмечается дегрануляция, вакуолизация и пикноз ядер этих клеток, свидетельствующая об истощении их секреции.
- В печени — диффузная жировая инфильтрация, обширные очаги экстрамедуллярного кроветворения, иногда — некрозы.
- В миокарде — вакуольная дистрофия, микронекрозы.
- В почках — отложение гликогена в извитых канальцах.
- В селезенке — экстрамедуллярное кроветворение.
В сосудах микроциркуляторного русла почек, кожи, сетчатки глаза — утолщение стенок за счет отложений ШИК-позитивного материала, пролиферация эндотелия, наряду со значительной извитостью и эктазией сосудистого русла.
Осложнения
У плодов и новорожденных с диабетической фетопатией часто развивается гипоксия во время родов, образование гиалиновых мембран в легких, приводящее к асфиксии новорожденных.
Развитие гиалиновых мембран зависит от дефицита антиателектатического фактора — сурфактанта, вещества фосфолипидной природы, в результате нарушений при диабетической фетопатии не только углеводного, но и липидного обмена.
Возможно возникновение склероза островков, приводящее к врожденному диабету новорожденных. Смерть наступает от асфиксии плода или новорожденного, а также от гипогликемии, возникающей после родового стресса, при отсутствии соответствующей лечебной помощи.
Источник: http://www.medchitalka.ru/patologicheskaya_anatomiya/bolezni_detskogo_vozrasta/18125.html