Диабетическая ангиопатия это специфическое осложнение сахарного диабета. Ангиопатические поражения являются одной из главных причин инвалидности и смерти среди больных диабетом.
Около 60-70% больных диабетом умирают до наступления средней продолжительности жизни. Причиной гибели являются осложнения органов, которые наступают из-за дегенеративных изменений в венах, артериях и капиллярах.
Осложнение ангиопатия охватывает нервную систему. По патогенным и клиническим причинам диабетическая ангиопатия делится на микроангиопатию (затрагивает в основном зрение, почки и кожу) и макроангиопатию (ишемическая болезнь сердца, атеросклероз нижних конечностей и артерий мозга). Патологические изменения микроангиопатии затрагивают мелкие сосуды – капилляры и сосуды с диаметром менее 100 мкм, а также капилляры сетчатки, почек и микроциркуляции ступней.
В микроангиопатии выделяют ретинопатию, нефропатию и нейропатию. Диабетическая ретинопатия приводит к ухудшению работы сосудов и потере зрения. Нефропатия вызывает поражения в сосудах почечных клубочков, которые приводят к затвердеванию почек и почечной недостаточности. Нейропатия затрагивает периферические сосуды, двигательные, сенсорные нервы, а также нервные волокна внешних органов.
Макроангиопатические изменения поражают большие и средние артерии в организме. В группе людей с ангиопатическими осложнениями атеросклероз наступает намного чаще, чем в общей популяции. Чаще всего он поражает нижние конечности – в основном ниже колен. Поражения наступают быстро и являются очень сильными. Они распределены по всему телу и носят многосекторный характер. Вязкость крови повышена. Тромбоциты крови способны к адгезии и агрегации.
Что такое диабетическая ангиопатия?
Диабетическая ангиопатия (angiopathia diabetica; греч. angeion сосуд + pathos страдание, болезнь) — генерализованное поражение кровеносных сосудов (главным образом капилляров) при сахарном диабете, заключающееся в повреждении их стенок и сочетающееся с нарушением гемостаза.
Полагают, что ведущую роль в развитии диабетической ангиопатии играют гормонально-метаболические нарушения, характерные для сахарного диабета. Однако диабетическая ангиопатия, отмечают далеко не у всех больных сахарным диабетом, а ее появление и тяжесть не имеют четкой корреляции с неудовлетворительной компенсацией диабета.
Так, клинические проявления диабетической ангиоретинопатии при инсулинзависимом и инсулиннезависимом диабете отличаются друг от друга: в первом случае чаще отмечают пролиферативную ангиоретинопатию, во втором — макулопатию (поражение желтого пятна).
Есть данные, что существует связь между вероятностью развития диабетической ангиопатии и определенными антигенами (DR4, С4, Bf) системы гистосовместимости HLA. По аналогии с гипотезой о полигенном наследовании сахарного диабета можно предполагать такой тип наследования и при диабетической ангиопатии.
Важную роль в этиологии диабетической ангиопатии играют факторы риска: постоянно повышенное АД, курение, возраст, работа с определенными профвредностями, интоксикации и др. Патогенез диабетической ангиопатии сложен и недостаточно изучен.
В основе его лежат повреждение стенок микрососудов, а также нарушение тромбоцитарно-сосудистого и гуморального звена системы гемостаза. В стенке микрососудов нарушается водно-солевой, азотистый и энергетический обмен. В результате изменяются ионный заряд, функция, а возможно, и относительное количество эндотелиальных пор, что влияет на дифференцированную проницаемость стенки сосудов и вызывает снижение секреции так называемого эндотелиального релаксирующего фактора (EDRF), а также факторов, регулирующих тонус сосудов и состояние системы гемостаза.
Массивное поступление глюкозы в стенку сосуда в результате диабетической гипергликемии ведет к нарушению структуры базальной мембраны благодаря усиленному синтезу глюкозаминогликанов и неферментативному гликозилированию белков, липидов и других компонентов сосудистой стенки.
Это меняет их антигенные и функциональные характеристики, вызывает нарушение проницаемости и прочности стенки сосуда, развитие в ней иммунопатологических реакций, сужение просвета сосудов и уменьшение площади их внутренней поверхности. С гипергликемией связана активизация еще одного патобиохимического процесса, предопределяющего диабетической ангиопатии. Этим процессом является полиольный путь превращения глюкозы в эндотелии сосудов, базальной мембране, перицитах и клетках сетчатки и почечных клубочков.
Патологическое изменение азотистого и жирового обмена при сахарном диабете также способствует возникновению диабетической ангиопатииа. Активизация перекисного окисления липидов сопровождается спазмом сосудов. Диабетическая диспротеинемия, а именно повышение в сыворотке крови относительного содержания a2-глобулинов, гаптоглобинов, С-реактивного белка и фибриногена на фоне нарушенной проницаемости сосудов, создает условия для инфильтрации субэндотелиального пространства грубодисперсными белками, а также для синтеза патологических гликопротеинов. Повышение в крови концентрации липопротеинов низкой и очень низкой плотности оказывает повреждающее действие на эндотелий сосудов.
Гормональный дисбаланс, в частности относительный или абсолютный избыток соматотропного гормона (СТГ), кортизола и катехоламинов, играет в патогенезе диабетической ангиопатии двойную роль. Во-первых, избыток этих гормонов в значительной мере определяет нарушения углеводного, жирового, азотистого и энергетического обмена. Во-вторых, эти гормоны обладают прямым сосудоповреждающим действием. например, СТГ активизирует полиольный путь утилизации глюкозы, катехоламины вызывают стойкий сосудистый спазм, гиперкортизолемия сопровождается усилением распада белков и синтеза липопротеинов низкой плотности, повреждающих эндотелий сосудов.
Концентрация вазоактивных и тромбогенных производных арахидоновой кислоты — простагландинов и тромбоксанов в крови повышается, одновременно снижается содержание веществ, обладающих антиагрегационным и антитромбогенным действием.
Однако патогенез коагулопатического синдрома при сахарном диабете недостаточно ясен. Главная роль в его развитии прежде отводилась гормонально-метаболическим нарушениям. Было установлено, в частности, что гиперкатехоламинемия сопровождается стимуляцией агрегации тромбоцитов, синтеза тромбина, фибриногена и других коагулогенных метаболитов.
Гипергликемия и диспротеинемия повышают агрегационную способность тромбоцитов и эритроцитов. Кроме того, в результате полиольного отека эритроциты утрачивают способность проходить через капилляры, просвет которых меньше диаметра эритроцитов. Гиперлипидемия и дислипопротеинемия ухудшают реологические свойства крови, что ведет к замедлению кровотока и усилению агрегации тромбоцитов и эритроцитов.
В качестве локальных гормонов эти вещества определяют не только тонус и проницаемость сосудов, но и тромбогенную активность и агрегационную способность тромбоцитов, а также многие другие стороны гемостаза. Характерные для сахарного диабета тканевая гипоксия, обеднение тканей калием, снижение концентрации кальция в цитозоле клеток, дислипопротеинемия тормозят секрецию эндотелиального релаксирующего фактора, что ведет к повышению тонуса сосудов, увеличению проницаемости сосудистой стенки, снижению дезагрегантной и нарастанию тромбогенной активности тромбоцитов.
Диабетическая ангиоретинопатия является тяжелой формой поражения зрения при сахарном диабете. Единичные микроаневризмы сосудов сетчатки, считающиеся первым признаком начинающейся диабетической ангиоретинопатии, появляются в среднем через 3 года после клинической манифестации сахарного диабета, а через 20 лет диабетическая ангиоретинопатия той или иной степени отмечается практически у всех больных диабетом.
К диабетической ангиоретинопатии относят макулярный отек сетчатки, массивное преретинальное кровоизлияние и пролиферативную диабетическую ангиоретинопатию. Макулярный отек сетчатки, как правило, развивается остро в результате резкого повышения проницаемости стенок кровеносных капилляров в области желтого пятна (при исследовании глазного дна в области желтого пятна отмечают облаковидную экссудацию и отек сетчатки). Специфических изменений сосудов конъюнктивы, характерных для диабетической ангиоретинопатии, при макулярном отеке не наблюдают; центральное зрение нарушено (больные не могут читать, различать мелкие объекты и летали).
Массивное преретинальное кровоизлияние (гемофтальм, витреальная геморрагия) может возникать до пролиферативной диабетической ангиоретинопатии или быть ее следствием. Однако чаще массивное преретинальное кровоизлияние рассматривают как самостоятельную форму диабетической ангиоретинопатии, Оно характеризуется внезапной потерей зрения (как правило, на один глаз). Если кровоизлияние появляется не на фоне пролиферативной диабетической ангиоретинопатии, то зрение обычно восстанавливается.
Пролиферативную диабетическую ангиоретинопатию по клиническому течению делят на доброкачественную (медленно прогрессирующую) и злокачественную (быстро прогрессирующую), Однако более широкое распространение получила ее классификация по клинико-морфологическим признакам, в соответствии с которой выделяют начальную (преангиоретинопатию), простую, препролиферативную и пролиферативную стадии.
Простая диабетическая ангиоретинопатия отличается он начальной значительными изменениями глазного дна. Наблюдаются расширение и извитость вен сетчатки, микроаневризмы и точечные кровоизлияния, твердые (восковидные) экссудаты, некоторое количество мягких (облаковидных) экссудатов. Сетчатка утолщена. Видны единичные сосудистые шунты. В конъюнктиве отмечается деформация сосудистых аркад и обнаруживаются микроаневризмы Острота зрения при простой диабетической ангиоретинопатии сохранена, однако цветоощущение и темновая адаптация снижены.
Препролиферативная стадия диабетической ангиоретинопатии характеризуется появлением в сетчатке многочисленных микроаневризм, точечных кровоизлияний, венозно-капиллярных шунтов, твердых и мягких экссудатов, распространенным очаговым или диффузным отеком, единичными бессосудистыми участками в местах тромбоза сосудов. В конъюнктиве выявляются деструкция капилляров, сосудистые анастомозы, тромбоз сосудов. Острота зрения снижена.
Диагноз диабетической ангиоретинопатии устанавливают на основании данных анамнеза (наличие сахарного диабета) и инструментальных методов исследования в специализированном стационаре или отделении поликлиники. Изменения сосудов сетчатки выявляются с помощью прямой и обратной офтальмоскопии в условиях медикаментозного мидриаза, флюоресцентной ангиографии, биомикроскопии сетчатки, конъюнктивы и радужки.
У больных сахарным диабетом можно также обнаружить снижение цветоощущения, контрастной чувствительности, темновой адаптации. Однако эти симптомы не специфичны для диабетической ангиопатии, поэтому функциональные методы не имеют решающего значения в ее диагностике.
Диабетическая ангионефропатия прогностически является более тяжелым проявлением сахарного диабета, чем диабетическая ангиоретинопатия. Последняя только приблизительно в 5% случаев приобретает характер пролиферативной ангиоретинопатии, тогда как терминальная диабетическая ангионефропатия, приводящая к гибели больных от уремии (см. Почечная недостаточность), развивается у 30—40% больных сахарным диабетом I типа и у 10% больных сахарным диабетом II типа.
Начало диабетической ангионефропатии и ее прогрессирование коррелируют с типом сахарного диабета и степенью его компенсации. Повышенная скорость клубочковой фильтрации и микроальбуминурия отмечаются у больных сахарным диабетом I типа уже при первых клинических признаках заболевания (у больных диабетом II типа эти нарушения функции почек развиваются значительно позже и реже). Однако при появлении структурных изменений в почках эта разница между типами диабета исчезает.
Провоцирующее действие на развитие диабетической ангионефропатии оказывают артериальная гипертензия, повышенная скорость клубочковой фильтрации и проницаемость стенок сосудов, высокая активность альдозоредуктазы в сыворотке крови, гиперсекреция СТГ, уменьшенное содержание клубочкового гепарансульфата, а также курение. Доказано предупреждающее действие малобелковой и низкосолевой диеты.
Выделяют 5 стадий диабетической ангионефропатии
Стадия 1 (гиперфункция и гипертрофия почек) совпадает с клинической манифестацией сахарного диабета и характеризуется увеличением гломерулярного объема мочи и повышением внутриклубочкового давления, гипертрофией клубочков без изменения базальных мембран и мезангиальных клеток. Экскреция альбуминов с мочой часто повышена, но легко корригируется диетой и контролем АД. Скорость клубочковой фильтрации мочи составляет 150 мл/мин, АД в норме.
Стадия 2 (немая) характеризуется отсутствием структурных изменений (стадия 2А) или их появлением (стадия 2Б). Стадия 2А отличается от стадии 1 постоянно повышенным выведением альбуминов, особенно при стрессе. Скорость клубочковой фильтрации иногда превышает 150 мл/мин. Стадия 2Б наступает обычно спустя 15 лет после начала сахарного диабета.
Стадию 3 (начальная стадия диабетической ангионефропатии) разделяют на раннюю и позднюю. Ранняя стадия 3 характеризуется высоким внутриклубочковым давлением, нарушением функций эндотелия, запустением единичных клубочковых капилляров, началом формирования интракапиллярного гломерулосклероза. Экскреция альбумина с мочой составляет 20—70 мкг/мл, скорость клубочковой фильтрации превышает 150 мл/мин, АД часто повышено.
На поздней стадии 3 фильтрационная и концентрационная способность почек снижена, отмечается развернутая картина диффузного или узелкового интракапиллярного гломерулосклероза. Экскреция альбуминов с мочой составляет 70—200 мкг/мл, скорость клубочковой фильтрации 120—130 мл/мин, АД обычно повышено.
Стадия 4 (явная диабетическая ангионефропатия) может быть ранней, развернутой и поздней. Характеризуется снижением всех функций почек (фильтрационной, концентрационной, экскреторной, эндокринной). Отмечаются нарастающие явления диффузного фиброза коркового вещества почек на фоне выраженного гломерулосклероза. Экскреция альбуминов с мочой превышает 200 мкг/мл, появляются протеинурия (в моче присутствуют более высокомолекулярные белки), артериальная гипертензия.
Стадия 5 (терминальная) отличается диффузным нефросклерозом, тяжелой артериальной гипертензией. Экскреция альбумина понижается, скорость клубочковой фильтрации составляет 10—0 мл/мин, развивается уремия.
Диагноз начальных стадий диабетической ангионефропатии устанавливают на основании наиболее информативных в этих случаях определениях скорости клубочковой фильтрации и экскреции с мочой альбумина или b2-микроглобулина в специализированном стационаре. Появление в моче b2-микроглобулина служит надежным признаком начала развития ангионефропатии. Однако следует учитывать, что этот признак наблюдается также при пиелонефрите, декомпенсации сахарного диабета с кетонурией, после интенсивных физических нагрузок, в т.ч. у лиц, не страдающих сахарным диабетом.
Достоверно установить диагноз диабетической ангионефропатии на более поздних стадиях и подтвердить ее диабетический генез можно лишь с помощью пункционной биопсии почки. Специфическими проявлениями диабетической ангионефропатии являются утолщение базальной мембраны клубочковых капилляров и капсулы клубочка, а также диффузное или очаговое отложение эозинофильной гиалиноподобной субстанции в мезангиальных клетках.
Лечение
Для лечения диабетической ангиопатии применяют ангиопротекторы пармидин (продектин, ангинин), добезилаткальций (доксиум), этамзилат (дицинон); спазмолитические средства пентоксифиллин (трентал), ксантинола никотинат (теоникол, компламин); препараты, улучшающие мозговое кровообращение, — кавинтон и др. Некоторые из этих препаратов оказывают положительное действие на систему гемостаза и реологические свойства крови, хотя с этой целью специально назначают антикоагулянты, антиагреганты, препараты, влияющие на коронарное кровообращение, гепарин, реополиглюкин, дипиридамол (курантил), ацетилсалициловую кислоту и др.
В сочетании с этими основными лекарственными средствами используют препараты, обладающие анаболическим действием; стимуляторы обмена (фитин, рибоксин, ретаболил, фосфаден, глутаминовая кислота, витамины); биогенные стимуляторы (ФиБС, алоэ, солкосерил, стекловидное тело); препараты, обладающие липотропным (гипохолестеринемическим и гиполипопротеинемическим) действием, — клофибрат (клофибрейт), полиспонин, линетол, антиоксиданты (токоферола ацетат); ферментные препараты (лидаза, лекозим, химотрипсин); антагонисты альдозоредуктазы (изодибут); препараты кортикостероидных гормонов, иммуномодуляторы, фитопрепараты.
Широко используются электро-, водо- и грязелечение, УФ-терапия, а также гипербарическая оксигенация, плазмаферез или лазерная гемоперфузия.
Лечение пролиферативной диабетической ангиоретинопатии и терминальной ангионефропатии проводится максимально энергично в связи с реальной угрозой слепоты и (или) гибели больного от уремии. Главные усилия при лечении пролиферативной диабетической ангиоретинопатии направляются на прекращение пролиферации сосудов, ведущей к тромбозам, образованию рубцов, спаек, сморщиванию и отслойке сетчатки.
С этой целью применяется панретинальная лазеркоагуляция с использованием ксенонового или аргонового лазеров. В случаях, когда имеется опасность тракционной отслойки сетчатки вследствие спаек и тяжей между сетчаткой и стекловидным телом или образовалась организовавшаяся витреальная гематома, проводится витрэктомия.
Хронический гемодиализ у больных с хронической почечной недостаточностью диабетического генеза обеспечивает двухлетнюю выживаемость в 70—80% случаев, при хронической почечной недостаточности другой природы этот показатель составляет 95%. Перитонеальный диализ не уступает гемодиализу по эффективности, но методически проще и поэтому доступнее. Однако он менее удобен для больного, т.к. процедура занимает вдвое больше времени, сопровождается гастроптозом, диспептическими расстройствами и часто осложняется перитонитом.
Эффективных методов предупреждения диабетической ангиопатии в настоящее время не существует. Однако строгий, близкий к идеальному контроль гликемии с помощью очищенных генно-инженерных препаратов инсулина, вводимых в режиме базис болюс, может явиться надежным средством профилактики диабетической ангиопатии.
Ослаблению риска развития диабетической ангиопатии способствуют здоровый образ жизни, психогигиена, исключение тяжелых физических нагрузок, отказ от курения, малобелковая и низкосолевая диета. Особое внимание необходимо уделять лечению артериальной гипертензии, в значительной степени способствующей прогрессированию диабетической ангиопатии.
Источник: http://medkarta.com/?cat=article&id=20910
Симптомы и лечение диабетической ангиопатии сетчатки глаза
От сахарного диабета чаще всего страдают люди пожилого возраста. Но в последнее время было замечено увеличение количества случаев заболевания среди молодёжи. Болезнь развивалась с самыми разнообразными осложнениями. Одним из наиболее часто встречаемых осложнений при сахарном диабете стала ангиопатия, поражение кровеносных сосудов, от капилляров до сосудов крупного размера вследствие расстройства нервной регуляции.
Диабетическая ангиопатия — это один из видов ангиопатии, который образуется при длительном сахарном диабете без правильного лечения. Учёные выделяют микроангиопатию и макроангиопатию.
Диабетическая ангиопатия сетчатки относится к микроагниопатии и проявляется в поражении капилляров сетчатки глаза. Такое поражение проявляется в набухании стенок капилляров, что приводит к сужению просветов и возможной полной закупорке кровеносных сосудов в будущем.
Циркуляция крови ухудшается, и может развиться гипоксия тканей (недостаток кислорода). На глазном яблоке появляются жёлтые пятна, а вокруг зрительного нерва часто происходят микрокровоизлияния, что приводит к ухудшению зрения.
Кроме диабетической ангиопатии сетчатки различают гипотоническую, гипертоническую, травматическую и юношескую ангиопатию.
Симптомы диабетической ангиопатии сетчатки глаз аналогичны симптомам агниопатии сетчатки других типов:
- помутнение зрения или его потеря,
- прогрессирование близорукости,
- молнии в глазах,
- возможны носовые кровотечения.
Как лечить?
Главной причиной возникновения диабетической ангиопатии сетчатки глаза была и остаётся запущенная форма сахарного диабета. Поэтому лечение диабетической ангиопатии кроме препаратов, улучшающих циркуляцию крови (эмоксипин, солкосериал, трентал и другие), включает соответствующие диеты.
Наиболее распространено сейчас равномерное четырёхразовое питание, позволяющее избежать резких скачков содержания глюкозы в крови. Суточная потребность в углеводах рассчитывается индивидуально для каждого больного исходя из его массы, возраста, образа жизни и профессии.
При сахарном диабете врачи рекомендуют исключить или хотя бы максимально сократить потребление продуктов, содержащих легкоусвояемые углеводы. К таким продуктам относятся: шоколад, сахар, печенье, конфеты, мороженое, сгущённое молоко, варенье, сладкие и спиртные напитки (некоторые). Именно бесконтрольное употребление этих продуктов зачастую приводит к развитию осложнений, в списке которых диабетическая ангиопатия находится на первом месте.
Лечение диабетической ангиопатии предусматривает набор умеренных физических упражнений. Физические нагрузки способствуют улучшению потребления сахара мышцами и повышают работоспособность сердечнососудистой системы.
Эффективных способов предупреждения диабетической ангиопатии сетчатки до сих пор не придумано. Однако, здоровый образ жизни, исключение тяжёлых физических нагрузок, психогигиена и строгое соблюдение диеты способны значительно снизить риск развития такого осложнения.
Источник: http://www.setchatka-glaza.ru/lechenie-diabeticheskoy-angiopatii/
Проявления и лечение диабетической ангиопатии ног
Диабетическая ангиопатия нижних конечностей – это распространённое осложнение сахарного диабета. Сегодня известно, что это осложнение имеет две формы. При первой, которая носит название микроангиопатия, происходит поражение мелких сосудов, например, капилляров. Вторая форма – это макроангиопатия, и здесь патологические процессы протекают в крупных сосудах.
На самом деле ангиопатия сосудов ног при сахарном диабете – это одна из разновидностей атеросклероза. Но при этом у этого недуга есть свои особенности. Во-первых, это многочисленность поражения. Во-вторых, обязательное прогрессирование течения. В-третьих, возникновение не только в пожилом и старческом, но и в молодом возрасте. И, наконец, эта патология практически не отвечает на терапию тромболитиками.
Симптомы
При обращении к врачу пациент обязательно скажет, что он уже длительное время страдает сахарным диабетом. Это должно насторожить специалиста, так как рано или поздно у таких людей всё равно начнёт проявляться ангиопатия. При осмотре и опросе пациента можно обнаружить следующие симптомы:
- Отсутствие пульса на артериях стоп.
- Конечности постоянно холодные на ощупь.
- На ногах отсутствуют волосы.
- Сухость кожи и её истончение.
- Синюшность стоп или их покраснение.
- Отёк.
- Ещё один важный симптом – это боль в ногах, которая начинает появляться после длительного хождения или стояния. Однако после небольшого отдыха боль в ногах полностью исчезает. Некоторые пациенты могут жаловаться на зуд и жжение в ногах.
В современной медицине сегодня есть информация о классификации этого заболевания. При первой стадии отмечается бессимптомное течение. Выявить заболевание можно только при диагностических процедурах.
Вторая стадия делится на две подстадии. При подстадии IIA боль в ногах возникает при прохождении дистанции в 200 метров и более.
При подстадии IIБ боль возникает при прохождении дистанции меньше 200 метров.
При третьей стадии боли в ногах начинают беспокоить даже в покое. А если заболевание перешло в четвёртую стадию, то здесь уже отмечаются трофические язвы и развивается гангрена.
Диагностика
Чтобы выявить диабетическую ангиопатию на ранних стадиях, а также с целью узнать, в каком состоянии находятся сосуды, проводится несколько диагностических процедур. Самыми популярными и самими лучшими можно считать КТ или МРТ. Также много информации позволит получить и допплерография артерий и ультразвуковое дуплексное сканирование. В некоторых случаях используется ангиография с использованием контрастного вещества.
Ещё несколько лет назад применялся и такой метод, как реовазография (РВГ). Однако сегодня от него отказались практически во всех клиниках, так как он может давать ложноположительный результат, то есть диагноз ангиопатия нижних конечностей ставился там, где его просто не было.
Терапия
Диабетическая ангиопатия нижних конечностей в каждом случае требует индивидуального лечения. И здесь всё зависит от состояния суставов и от длительности заболевания. Самым частым препаратом, назначаемым при этом недуге, является витамин Е, который относится к группе антиоксидантов. Он приносит несомненную пользу всему организму в целом.
В комплексное лечение недуга часто включают и статины, к которым относятся такие лекарственные препараты, как розувастатин, правастатин, аторвастатин и симвастатин. Они помогают снизить в крови уровень холестерина.
Также используются биогенные стимуляторы, например, актовегин, препараты алоэ, биосед, вулнузан. Если консервативное лечение не приносит облегчения в состоянии и заболевание продолжает прогрессировать, применяют хирургическое лечение.
Также важно помнить, что пациенты с ангиопатией сосудов должны строго следить за своим весом, отказаться от курения и постоянно поддерживать уровень сахара в крови на надлежащем уровне.
Профилактика
Если человек страдает сахарным диабетом, то ему нужно сделать всё, чтобы не допустить развития такого серьёзного осложнения. Для этого препараты инсулина и их дозы должны быть подобраны очень тщательно. Также человек с диабетом обязан следить за своим весом и не допускать развития ожирения.
Раз в месяц нужно сдавать кровь на содержание в ней холестерина и контролировать работу печени. Желательно носить только ортопедическую обувь или обувь на низком каблуке.
Источник: http://vashaspina.ru/proyavleniya-i-lechenie-diabeticheskoj-angiopatii-nog/
Симптомы диабетической ангиопатии
По характеру поражений сосудов различают микроангиопатию (изменения в капиллярах) и макроангиопатию (повреждение артериальной и венозной системы). Симптомы диабетической ангиопатии зависят от того, какие сосуды повреждаются – это может быть сетчатка глаза, почки, коронарные артерии и капилляры сердца, поражение сосудов нижних конечностей и с сосудистой системы мозга. Для диабетической ангиопатии характерны следующие симптомы:
- онемение конечности, чувство холода, мурашки по коже.
- болевые ощущения, сопровождающиеся судорогами, хромотой.
- истощение кожного покрова ног из-за продолжительного недостатка кислорода и питательных веществ.
- появление трофических язв и нагноений, поражающих мышечную и костную ткань. Это конечная стадия тканевой дистрофии при диабете, поэтому любая микротравма и ушиб приводят к формированию незаживающей язвы, часто инфицирующейся из-за слабого иммунитета. Если диабет протекает в декомпенсированной форме, то развивается гангрена стопы. Это тяжелое хирургическое заболевание, которое лечится хирургическим путем.
Симптомы диабетической ангиопатии свидетельствуют о начале серьезных нарушениях трофики мягких тканей и надкостницы, но при своевременном начале лечения можно избежать тяжелых патологий и поддержать заболевание на начальной стадии.
Диабетическая ангиопатия глаз
Одно из осложнений, развивающихся при сахарном диабете – диабетическая ангиопатия глаз. Принято различать две формы, характеризующиеся степенью поражения сосудов – микроангиопатию и макроангиопатию.
В первом случае изменения происходят только в мелких глазных сосудах, что вызывает незначительные кровотечения и нарушение кровотока. Во втором случае травмируются большие сосуды глаз. При отягощенном течении нарушается трофика тканей, появляются кровотечения, и снижается острота зрения.
Симптоматика сосудистой патологии при диабете:
- зрение становится мутным или частично исчезает;
- прогрессирующая близорукость;
- вспышки или мелькание ярких мушек перед глазами;
- кровоизлияния из носовой полости.
Диабетическая ангиопатия глаз требует медицинского вмешательства, в первую очередь оно основывается на лечении основного заболевания – сахарного диабета. Полностью предупредить патологии сосудов нельзя, но при соблюдении диеты, правильном активном образе жизни и соблюдении врачебных предписаний можно избежать потери зрения.
Диабетическая ангиопатия нижних конечностей
Основная причина патологического состояния – серьезное нарушение обменных процессов в организме, связанное с недостаточностью инсулина. Диабетическая ангиопатия нижних конечностей – это тяжелое заболевание, развивающееся у больных сахарным диабетом. Проявляется оно в поражении сосудистой системы – от самых мелких до самых крупных сосудов.
На внутренней поверхности сосуда появляются наросты, как и при облитерирующем атеросклерозе. Это объясняется тем, что при сахарном диабете создается благотворная среда для развития смежных патологий. Иногда заболевание на раннем этапе похоже на течение облитерирующего эндартериита, но имеет следующие отличия:
- Проявление полиневрита разной интенсивности (жжение и гипочувствительность как небольшого участка кожи, та и всей стопы, вплоть до выраженного болевого синдрома).
- Пульсация в периферических артериях сохраняется даже при отягощенной форме (трофические язвы, гангрена пальцев ).
- Сочетание ангиопатии с нефропатией и ретинопатией.
Наиболее часто из всех сосудов заболеванию подвержена подколенная артерия и ее ответвления. Если сравнивать патологии сосудов при диабете с облитерирующей формой атеросклероза, то при диабетических изменениях высока вероятность гангренозного поражения нижних конечностей.
Диабетическая ангиопатия нижних конечностей может диагностироваться при первых признаках недостаточности кровообращения, но при своевременном обращении к специалисту на этой стадии можно избежать тяжелых осложнений.
Источник: http://ilive.com.ua/health/diabeticheskaya-angiopatiya_92768i15952.html
Диабетическая ангиопатия: как часто встречается и почему возникает?
Проблему сахарного диабета в большинстве стран мира определяют как медико-социальную в связи с широким распространением этого заболевания. В структуре эндокринных заболеваний данная патология занимает основное место (70%). По оценкам эндокринологов Всемирной организации здравоохранения в настоящее время на земном шаре насчитывается 120-150 млн. больных сахарным диабетом, а в Украине 1,5-2 млн. и эти показатели продолжают расти. Ежегодно в мире количество больных сахарным диабетом 2 типа увеличивается на 3,6-5 млн. человек.
Одним из грозных осложнений сахарного диабета является поражение артерий – диабетическая ангиопатия. Причиной этому служит повышенный уровень глюкозы крови, который приводит к хроническому повреждению сосудистой стенки и, как следствие, резкому ее утолщению вплоть до полного перекрытия просвета артерии.
Возникающие при этом нарушения кровообращения у 66% больных обуславливают необходимость высокой ампутации нижней конечности. (Высокой признана ампутация нижней конечности на уровне голени или бедра). Риск ампутации нижней конечности у больных сахарным диабетом в 15 раз выше, чем у остальных людей.
Что такое диабетическая стопа и как она проявляется?
Болезненные проявления на стопе у больного сахарным диабетом называются – синдромом стопы диабетика или диабетической стопой. Диабетическая стопа – одно из осложнений сахарного диабета в виде сочетания поражения сосудов, нервов, мягких тканей, костей стопы у больного сахарным диабетом, которое может привести к развитию гангрены пораженного участка конечности.
Гнойно-некротические поражения тканей стопы (трофические язвы, инфицированные раны, некрозы тканей (почернение))у диабетиков появляются гораздо раньше и развиваются намного стремительнее, чем у пациентов с закупоркой артерий, но без диабета. Причина появления этих нарушений чаще всего самая банальная – мозоль, натоптыш, трещина на пятке, незначительная ранка на стопе. В условиях нарушенного кровообращения через эти дефекты кожи в мягкие ткани проникает инфекция и, «подпитываемая» повышенным уровнем глюкозы крови, стремительно распространяется вверх по ноге.
Дополнительная диагностика
Дополнительные инструментальные методы обследования включают в себя:
- Рентгенография стоп – это рентгеновский снимок стопы, который позволяет установить наличие деструкции (разрушения) костей стопы и степени вовлечения их в гнойный процесс (диабетическая остеоартропатия).
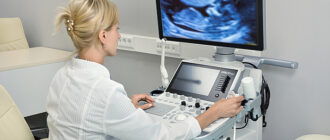
- Ультразвуковое дуплексное сканирование (УЗДС) артерий является обязательным исследованием у этой категории больных. Именно оно позволяет выявить нарушения проходимости артерий конечности, его значимость в возникновении патологического процесса на стопе, изменения стенки сосуда и, главное – возможность восстановления кровоснабжения. Результаты дуплексного сканирования являются основой для определения тактики дальнейшего лечения.
- Дуплексное сканирование артерий нижних конечностей при диабете имеет ряд особенностей и его информативность зависит от специалиста, который его выполняет. Нашими специалистами, на основе богатого клинического опыта, разработаны ультразвуковые критерии поражений артерий при диабете с возможностью прогнозирования результатов лечения.
- Артериография сосудов нижних конечностей – это исследование, при котором в просвет артериального сосуда вводят рентгенконтрастное вещество и делают серию рентгеновских снимков, что позволяет «увидеть» просвет артерии на всем протяжении. Такая диагностика требует госпитализации пациента в стационар, постельного режима на протяжении 12 часов после проведения процедуры и, как любое другое исследование, сопровождается лучевой нагрузкой на организм.
- Измерение парциального давления кислорода в тканях – исследование, которое позволяет получить информацию, насколько ткани стопы насыщенны кровью и, следовательно, кислородом. Применяют, как дополнительный метод исследования в сложных диагностических случаях, в сочетании с перечисленными выше методами.
Исследование является абсолютно безболезненным и, в большинстве случаев не требует специальной подготовки.
Перед проведением операции на артериях, в ряде случаев, именно это исследование играет решающую роль.
Лечение
Объем лечебных мероприятий при диабетической ангиопатии зависит от степени и уровня поражения артерий нижней конечности.
Для чего нужна операция на артериях?
Если установлено, что причиной синдрома диабетической стопы является окклюзия (закупорка) магистральных артерий конечности, то главной задачей лечения будет восстановление кровотока в ноге. Лишь при условии на фоне восстановленного кровотока возможно заживление трофических нарушений на стопе. Международным соглашением по этой проблеме провозглашено, что, высокая ампутация конечности осуществляется только в том случае, если полностью исключена возможность восстановления кровоснабжения конечности.
Какие операции выполняют для улучшения кровоснабжения конечности?
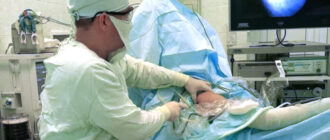
Восстановить кровоток в пораженной конечности можно путем выполнения операций на артериях или путем малоинвазивного (эндоваскулярного) вмешательства на артериях – баллонная дилятация, баллонная дилятация со стентированием, субинтимальная ангиопластика.
Если у пациента диагностировано сегментарное сужение участка артерии, то эффективным методом лечения является эндоваскулярное вмешательство. При эндоваскулярных вмешательствах в просвет пораженной артерии через ее прокол вводят катетер с баллоном, который подводят к месту сужения в артерии. Путем раздувания баллона расширяют (дилятируют) просвет суженного сегмента артерии, восстанавливая нормальный кровоток (баллонная дилятация артерии).
При необходимости, такое вмешательство завершают постановкой стента (каркас, препятствующий повторному сужению этого участка артерии). Если сегмент поражения больше, выполняют субинтимальну ангиапластику с применением баллона и стента.
При протяженных окклюзиях (закупорках) артерий, выполняют операцию шунтирования (создание искусственного кровотока в обход закупоренного сегмента артерии). Возможность выполнения таких операций устанавливает сосудистый хирург с помощью дополнительных методов обследования.
Что делать для предупреждения синдрома диабетической стопы?
Необходимо наблюдение и лечение эндокринолога и ежегодное обследование с помощью ультразвукового дуплексного сканирования (УЗДС).
Когда необходимо вмешательство сосудистого хирурга?
При появлении боли в стопе и голени при ходьбе, сокращение дистанции ходьбы, появлению трофических нарушений на стопе в виде трофических язв, некроза (омертвение) кожи, пальцев необходимо немедленно сделать ультразвуковое дуплексное сканирование (УЗДС) артерий нижних конечностей.
Всегда ли можно восстановить кровоснабжение конечности с помощью операции?
Консервативное (медикаментозное) лечение дает свой эффект до определенного момента заболевания и поэтому необходимо вовремя обратиться к сосудистому хирургу для постановки показаний к операции. К сожалению, в запущенных случаях (необоснованное консервативное лечение к развитию гангрены) восстановить кровоснабжение становится невозможным, или это восстановление не приведет к спасению конечности от ампутации.
Когда выполняют «малые» ампутации пальцев стопы?
При нейропатической форме диабетической стопы, развитии флегмоны, влажной гангрены следует выполнять малые ампутации, чтобы спасти всю конечность от ампутации. Однако, перед выполнением таких операций, следует провести УЗДС и определение напряжения кислорода в тканях стопы и установить, не требуется ли хирургическое восстановление кровотока перед выполнением малой ампутации.
Что будет если выполнить малую ампутацию при ишемической форме диабетической стопы?
В связи с нарушением кровоснабжения стопы, рана стопы, в лучшем случае не будет заживать, может прогрессировать гангрена, что заставит выполнить высокую ампутацию. Однако, если после малой ампутации восстановить кровоснабжение, то появится возможность сохранить конечность.
Как выполняется шунтирование?
При сахарном диабете чаще возникают поражения артерий голени и стопы, что представляет одну из самых сложных проблем по восстановлению кровоснабжения ног не только в Украине но и в мире. Специалисты нашей клиники являются лидерами в диагностике и хирургическому восстановлению кровоснабжения стопы у больных сахарным диабетом.
Источник: http://www.sosudy.com/stati/diabeticheskaya-angiopatiya
Симптомы и лечение ангиопатии
Заболевание развивается у лиц, страдающих сахарным диабетом. Диабетическая ангиопатия характеризуется поражением как мелких (микроангиопатия), так и крупных сосудов (макроангиопатия). ЕЕ лечение зависит от стадии и симптомов болезни.
Симптомы прогрессирующей диабетической ангиопатии
Клиническая картина болезнискладывается из сочетания симптомов полинейропатии, микроангиопатии и атеросклероза магистральных артерий. Среди последних чаще поражаются подколенная артерия и ее ветви. В отличие от облитерирующего атеросклероза симптомы болезни нижних конечностей характеризуются более тяжелым и прогрессирующим течением, нередко заканчивающимся развитием гангрены. В связи с высокой подверженностью больных сахарным диабетом инфекционным заболеваниям гангрена стопы часто бывает влажной.
Симптоматика I типа
При микроангиопатии наиболее существенным изменениям подвергаются сосуды микроциркуляторного русла — артериолы, капилляры и венулы. Главным симптомом болезни этого типа является пролиферация эндотелия, утолщение базальных мембран, отложение мукополисахаридов в стенках, что в конечном итоге приводит к сужению и облитерации просвета.
В результате этих изменений ухудшается микроциркуляция и наступает гипоксия тканей. Признаками ангиопатии I типа наиболее часто также выступают диабетическая ретинопатия и нефропатия.
Симптомы II типа
При макроангиопатии в стенках магистральных артерий обнаруживаются изменения, характерные для атеросклероза. На фоне сахарного диабета создаются благоприятные условия для развития атеросклероза, который поражает более молодой контингент больных и быстро прогрессирует. Типичным для диабета является артериосклероз Менкеберга — кальциноз средней оболочки артерии.
Признаки ангиопатии нижних конечностей
В течении болезни этого вида имеются некоторые специфические особенности:
- раннее присоединение к диабетической ангиопатии симптомов нейропатии с потерей поверхностной и глубокой чувствительности и полиневрита различной степени выраженности (от чувства жжения и онемения отдельных участков или всей стопы до выраженного болевого синдрома);
- появление трофических язв и даже гангрены пальцев стоп при сохраненной пульсации периферических артерий. Инфицирование стоп может возникнуть после незначительной травмы, трещин, некроза кожи и проявиться целлюлитом дорсальной поверхности стопы, глубоким абсцессом плантарного пространства, остеомиелитом костей дистального отдела стопы или гангреной всей стопы;
- сочетание диабетической ангиопатии нижних конечностей с ретино- и нефропатией.
Особенности лечения
Основными условиями успешного лечения болезни являются оптимальная компенсация сахарного диабета и нормализация нарушенного метаболизма углеводов, жиров, белков, минерального обмена. Это достигается назначением при лечении диабетической ангиопатии:
- индивидуальной диеты с ограничением легкоусвояемых углеводов и животных жиров,
- анаболических гормонов,
- препаратов калия,
- гипогликемических средств (предпочтительно применение в лечении диабетической ангиопатии Диабетона),
- а также адекватной терапии Инсулином и его аналогами.
Одним из обязательных компонентов комплексного лечения диабетической ангиопатии должен быть тот или иной ангиопротектор (Добезилат, Пармидин и др.).
Лечение осложнений
Наличие язвенно-некротических изменений не является противопоказанием к назначению консервативного лечения диабетической ангиопатии, которая нередко ведет к мумификации ограниченных некротических участков и их самоотторжению. В подобных случаях надо отдавать предпочтение внутриартериальной инфузии лекарственных препаратов.
Больным с выраженной ишемией нижних конечностей целесообразно проводить также гравитационный плазмаферез, который способствует уменьшению ишемических болей, более быстрому отторжению гнойно-некротических участков и заживлению ран.
Источник: http://www.astromeridian.ru/medicina/1242.html